19/04/2013
Pneumocystis jirovecii lungebetændelse, også kendt som PJP eller tidligere PCP, er en alvorlig og potentielt livstruende lungeinfektion. Den forårsages af en svampelignende mikroorganisme, Pneumocystis jirovecii. Denne infektion er en såkaldt opportunistisk infektion, hvilket betyder, at den næsten udelukkende rammer personer med et svækket immunforsvar. For personer med et sundt og velfungerende immunsystem udgør svampen ingen fare. PJP er historisk set mest kendt som en af de hyppigste og mest alvorlige infektioner hos patienter med erhvervet immundefektsyndrom (AIDS), men den ses i stigende grad også hos andre grupper af immunsvækkede patienter.
Hvad er Pneumocystis jirovecii?
Organismen, der forårsager PJP, blev oprindeligt klassificeret som en protozo, men er nu anerkendt som en atypisk, gærlignende svamp. Tidligere blev den kaldt Pneumocystis carinii, og sygdommen blev derfor kaldt PCP (Pneumocystis carinii pneumonia). Forskning viste dog, at den art, der inficerer rotter, er P. carinii, mens den art, der inficerer mennesker, er P. jirovecii. Selvom det korrekte akronym er PJP, er PCP stadig udbredt i daglig tale og i medicinsk litteratur, hvor det nu ofte retfærdiggøres som en forkortelse for Pneumocystis pneumoni.
Svampen er udbredt i miljøet, og de fleste mennesker udsættes for den i løbet af barndommen uden at udvikle sygdom. Det er først, når kroppens immunforsvar er markant svækket, at svampen kan formere sig i lungerne og forårsage en alvorlig betændelsestilstand i lungeblærerne (alveolerne).
Hvem er i risikogruppen?
PJP er som nævnt en sygdom, der rammer immunsvækkede personer. De to primære risikogrupper er patienter med HIV/AIDS og patienter, hvis immunforsvar er svækket af andre årsager.
Patienter med HIV/AIDS
PJP er en af de mest almindelige AIDS-definerende sygdomme. Den opstår typisk hos HIV-positive patienter, når deres antal af CD4-celler falder til under 200 celler/mm³. CD4-celler er en type hvide blodlegemer, der er afgørende for immunforsvarets funktion, og et lavt antal indikerer en alvorlig immundefekt. Uden forebyggende behandling (profylakse) eller effektiv antiretroviral behandling (ART) er risikoen for at udvikle PJP meget høj i denne patientgruppe.
Andre immunsvækkede patienter (ikke-HIV)
I takt med at behandlingen af HIV er blevet markant forbedret, ses PJP i stigende grad hos patienter med andre former for immundefekt. Denne gruppe omfatter:
- Kræftpatienter: Især dem med hæmatologiske kræftsygdomme som lymfom eller leukæmi.
- Transplanterede patienter: Både efter organtransplantation (f.eks. nyre, hjerte) og stamcelletransplantation (HSCT), da de modtager kraftig immunsupprimerende medicin for at forhindre afstødning.
- Patienter med autoimmune eller inflammatoriske sygdomme: Personer i behandling med højdosis eller langvarig kortikosteroider eller andre immunsupprimerende lægemidler (f.eks. for leddegigt, lupus eller inflammatorisk tarmsygdom).
Det er vigtigt at bemærke, at sygdomsforløbet og prognosen kan variere betydeligt mellem HIV-positive og ikke-HIV-positive patienter med PJP.
Symptomer og klinisk præsentation
Symptomerne på PJP udvikler sig ofte snigende over flere uger, især hos HIV-patienter. De mest almindelige symptomer er:
- Åndenød (dyspnø): En gradvist forværret fornemmelse af ikke at kunne få luft nok, især ved anstrengelse.
- Tør hoste: En vedvarende, uproduktiv hoste uden opspyt.
- Feber: Ofte lavgradig, men kan være høj.
Ved en lægeundersøgelse vil patienten typisk have hurtig vejrtrækning (takypnø) og hurtig puls (takykardi), men når lægen lytter på lungerne (stetoskopi), er der ofte bemærkelsesværdigt få abnormale fund. Hos ikke-HIV-patienter kan sygdomsdebut være mere dramatisk og hurtig, med en hurtigere udvikling af alvorligt respirationssvigt.

Diagnose af PJP
Diagnosen stilles på baggrund af en kombination af klinisk mistanke, billeddiagnostik og påvisning af mikroorganismen.
Billeddiagnostik
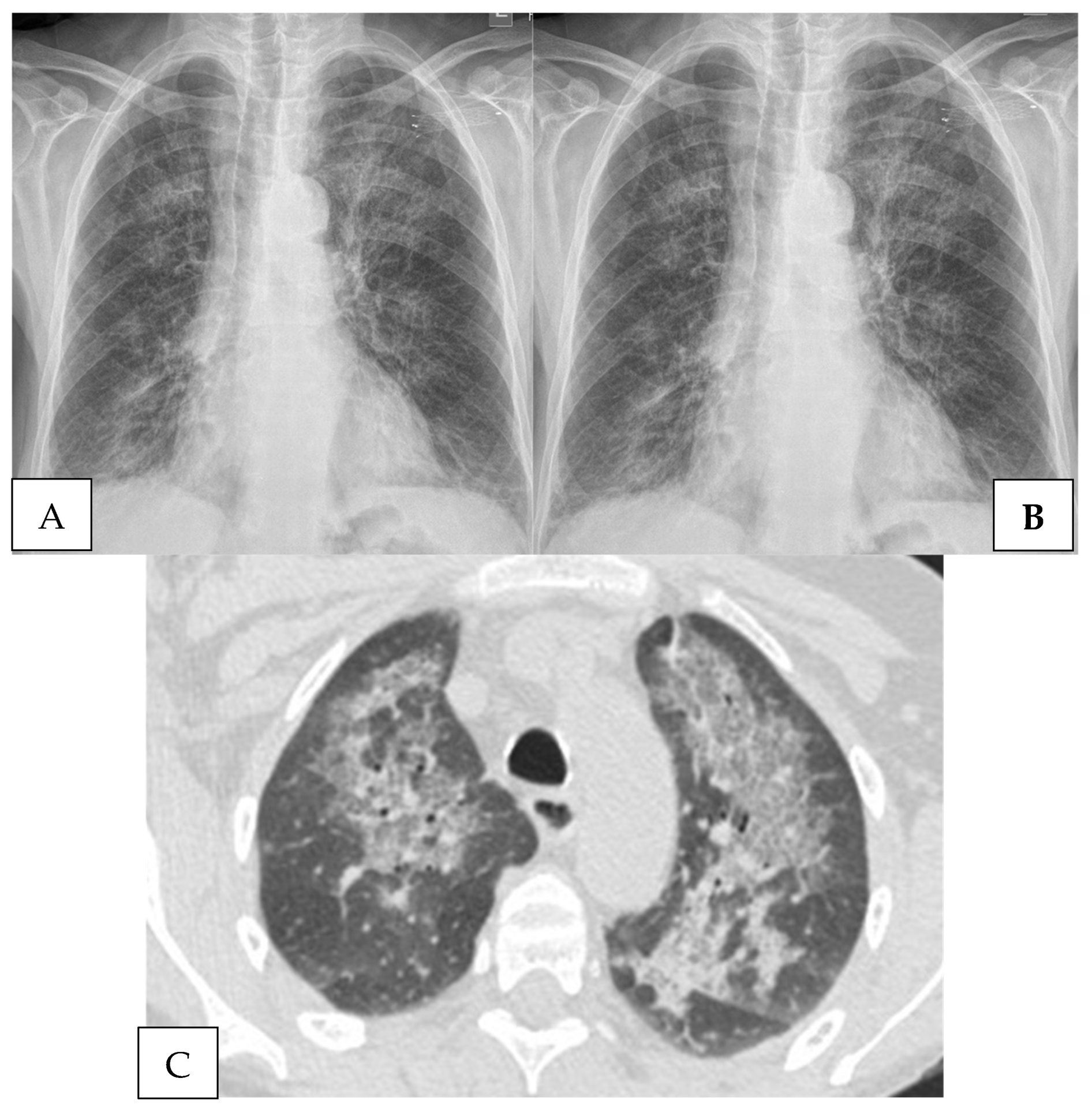
Røntgen af thorax (brystkasse): Det klassiske fund er diffuse, fine, retikulære (net-lignende) infiltrater, der spreder sig fra lungehilus (området hvor luftrør og store blodkar går ind i lungen) og ud i begge lunger. Det er dog vigtigt at vide, at op mod 10-15% af patienter med PJP kan have et helt normalt røntgenbillede i starten af forløbet.
CT-scanning af thorax: En højopløselig CT-scanning (HRCT) er langt mere følsom end et almindeligt røntgenbillede. Det mest karakteristiske fund er udbredte, diffuse områder med ”matglas-fortætning” (ground-glass opacities), som indikerer væske eller betændelse i lungeblærerne. Der kan også ses små luftfyldte cyster (pneumatoceler), især i de øvre dele af lungerne.
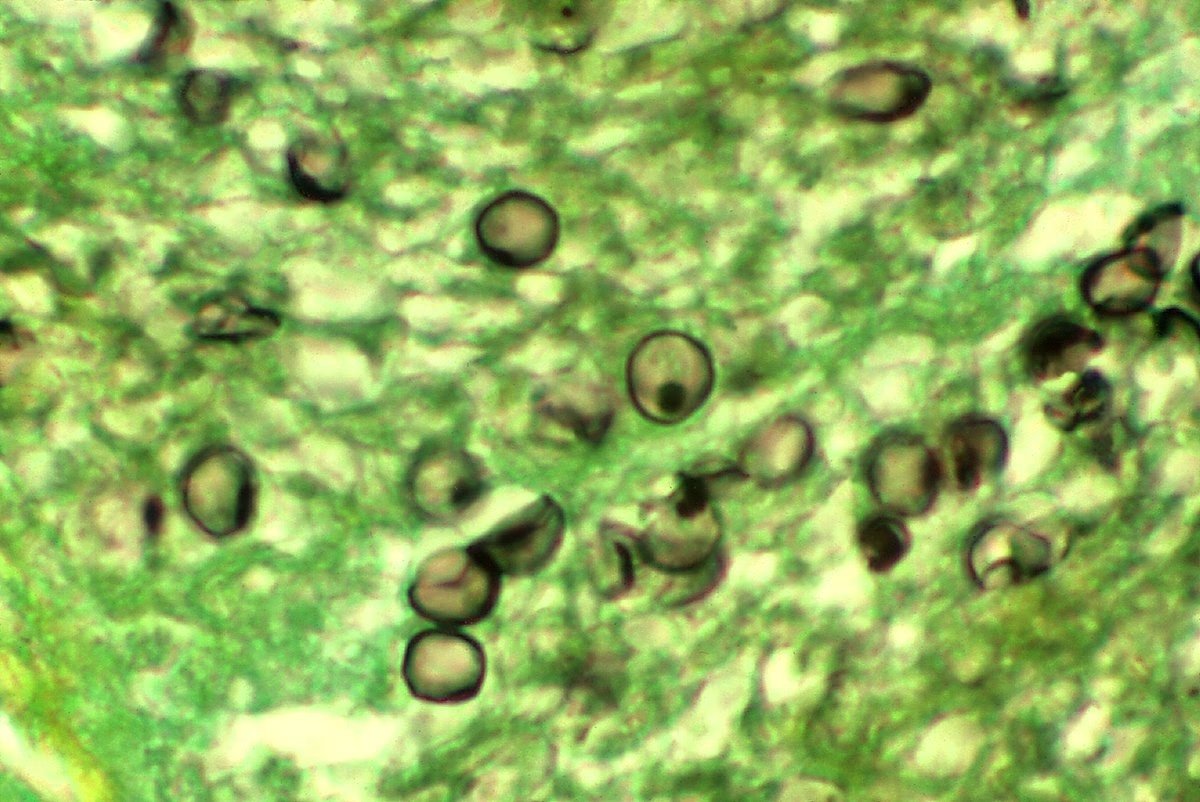
Påvisning af P. jirovecii
Da svampen ikke kan dyrkes i et laboratorium, er diagnosen afhængig af direkte mikroskopisk påvisning i en prøve fra luftvejene. Den mest anvendte metode er en bronkoalveolær lavage (BAL). Ved denne procedure føres et tyndt, bøjeligt bronkoskop ned i lungerne, hvor der sprøjtes en lille mængde saltvand ind, som suges op igen. Væsken indeholder celler og mikroorganismer fra de dybeste dele af lungerne og har en sensitivitet på 85-90% for at påvise PJP. Prøven farves herefter med specielle farvemetoder (f.eks. Gomori-Grocott eller immunfluorescens) for at identificere svampen.
Behandling og forebyggelse
Medicinsk behandling
Førstevalgsbehandlingen for akut PJP er en kombination af antibiotika, trimethoprim-sulfamethoxazol (TMP-SMX). Dette gives typisk i høje doser i 21 dage. For patienter, der er allergiske eller ikke tåler TMP-SMX, findes der alternative behandlinger som pentamidin, atovaquon eller clindamycin-primaquin.
Understøttende behandling med kortikosteroider
En afgørende del af behandlingen, især hos patienter med moderat til svær PJP (defineret ved lav iltmætning i blodet), er tillæg af kortikosteroider (f.eks. prednison). Svampen i sig selv forårsager en kraftig inflammatorisk reaktion i lungerne, som kan forværres, når antibiotikabehandlingen starter, og svampene dør. Kortikosteroider dæmper denne inflammation og har vist sig at reducere risikoen for respirationssvigt og død markant hos HIV-patienter med PJP.
Forebyggelse (Profylakse)
For personer i højrisikogrupper er forebyggende behandling afgørende. Dette gælder for HIV-patienter med CD4-tal under 200 celler/mm³ og for mange ikke-HIV-patienter, der modtager intensiv immunsupprimerende behandling. Til profylakse anvendes også TMP-SMX, men i en lavere daglig eller ugentlig dosis.
Sammenligning: PJP hos HIV- vs. ikke-HIV-patienter
Der er signifikante forskelle i sygdomsforløbet mellem de to hovedgrupper af patienter, hvilket har betydning for både diagnose og prognose.
| Karakteristikum | HIV-patienter | Ikke-HIV-patienter |
|---|---|---|
| Sygdomsudvikling | Langsom, snigende (uger) | Hurtig, akut (dage) |
| Symptomvarighed før diagnose | Lang (median 21 dage) | Kort (median 5 dage) |
| Sværhedsgrad ved diagnose | Mindre alvorlig iltmangel | Mere alvorlig iltmangel, hyppigere behov for intensiv behandling |
| Tid fra indlæggelse til behandling | Kortere (højere mistanke) | Længere (diagnosen kan blive forsinket) |
| Dødelighed på hospital | Lavere (ca. 4%) | Signifikant højere (ca. 27%) |
Prognose og konklusion
Med rettidig diagnose og behandling er overlevelsen for PJP god, især for HIV-patienter, hvor den ligger mellem 50-95%. Prognosen er dog markant dårligere for ikke-HIV-patienter. Dette skyldes sandsynligvis en kombination af en mere aggressiv inflammatorisk respons, en hurtigere sygdomsudvikling og en forsinkelse i diagnosen, fordi den kliniske mistanke kan være lavere i denne gruppe. En forsinkelse i opstart af behandling, selv på blot en enkelt dag, er associeret med en øget dødelighed.
Derfor er en høj grad af opmærksomhed på PJP hos alle typer af immunsvækkede patienter med luftvejssymptomer afgørende. Tidlig behandling, selv på mistanke alene, mens man venter på diagnostisk bekræftelse, kan være livreddende. Ligeledes er korrekt anvendelse af forebyggende profylakse en hjørnesten i at forhindre denne alvorlige infektion hos de mest sårbare patientgrupper.
Ofte Stillede Spørgsmål (FAQ)
Er PJP smitsomt?
Pneumocystis jirovecii er en organisme, som de fleste mennesker bærer uden at blive syge. Den anses ikke for at være smitsom fra person til person på samme måde som en almindelig forkølelse eller influenza. Sygdommen udvikles kun hos personer, hvis immunforsvar er for svagt til at holde svampen i skak.
Hvorfor bruges akronymet PCP stadig?
Historisk set stod PCP for Pneumocystis carinii pneumonia. Selvom organismen, der inficerer mennesker, er blevet omdøbt til Pneumocystis jirovecii, er akronymet PCP så indgroet i medicinsk sprogbrug, at det stadig anvendes bredt. I dag fortolkes det ofte som en forkortelse for Pneumocystis pneumonia.
Kan man få PJP, hvis man har et normalt immunforsvar?
Nej, det er ekstremt sjældent. PJP er en klassisk opportunistisk infektion, som stort set kun ses hos personer med alvorlig immundefekt.
Hvis du vil læse andre artikler, der ligner Pneumocystis jirovecii lungebetændelse (PJP), kan du besøge kategorien Sundhed.
