25/09/2015
I sundhedsverdenen opererer vi ofte ud fra devisen om, at mere er bedre. Mere screening, flere tests, tidligere diagnoser. Men hvad nu hvis denne stræben efter at finde sygdom så tidligt som muligt har en utilsigtet og skadelig bagside? Dette fænomen kaldes overdiagnose, og det repræsenterer et voksende paradoks i moderne medicin: at gøre raske mennesker til patienter unødvendigt. Det er en situation, hvor en diagnose i sidste ende forårsager mere skade end gavn, enten gennem unødvendig behandling, psykisk stress eller de økonomiske byrder, der følger med.
Overdiagnose er ikke resultatet af en læges fejl, men snarere en systemisk konsekvens af vores teknologiske fremskridt og en kulturel tendens til at ville medicinere selv de mindste afvigelser fra det "normale". Det er en kompleks problemstilling, der udfordrer selve fundamentet for, hvordan vi tænker om sygdom og sundhed. I denne artikel dykker vi ned i, hvad overdiagnose er, hvad der forårsager det, og hvordan det adskiller sig fra andre velkendte medicinske termer.
Hvad er Overdiagnose? En simpel forklaring
Kort sagt opstår overdiagnose, når en person får stillet en diagnose for en tilstand, der aldrig ville have forårsaget symptomer eller skade i personens levetid. Det kan være en kræftknude, der vokser så langsomt, at personen ville dø af alderdom længe før, den blev et problem, eller det kan være en udvidelse af sygdomsdefinitioner, der pludselig klassificerer milde, almindelige livserfaringer som medicinske lidelser.
Konsekvensen er, at folk bliver behandlet for "sygdomme", der reelt set ikke udgjorde en trussel. Denne behandling er ikke kun spild af ressourcer, men den udsætter også patienten for potentielle bivirkninger og risici, både fysiske og psykiske. At få en diagnose, især en alvorlig som kræft, kan være en livsændrende og angstprovokerende begivenhed, selv hvis den underliggende tilstand var harmløs.
De To Hovedårsager til Overdiagnose
For at forstå fænomenet bedre kan vi opdele årsagerne i to primære kategorier: overdetektion og overdefinition.
1. Overdetektion: Når teknologien finder for meget
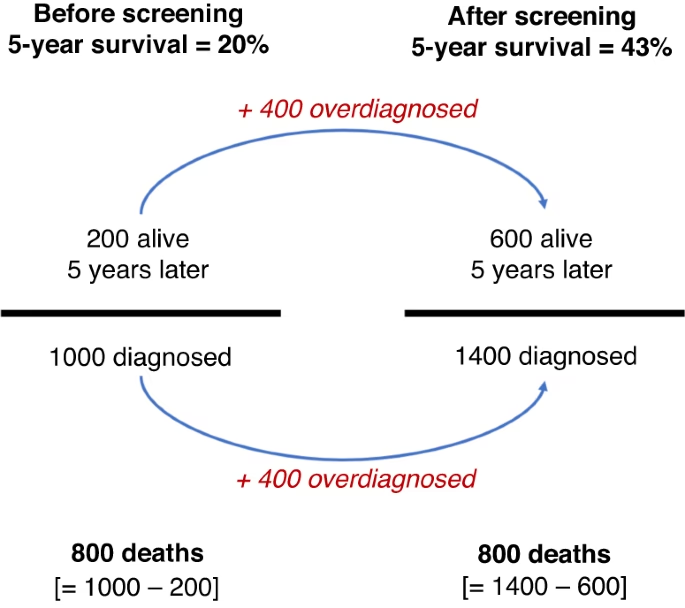
Moderne medicinsk teknologi er blevet utroligt avanceret. Højopløselige scannere som CT og MR kan opdage bittesmå abnormiteter i kroppen, som tidligere var usynlige. Selvom dette kan redde liv ved at fange aggressive sygdomme tidligt, fører det også til overdetektion. Dette er identifikation af afvigelser, der er biologisk inaktive, vokser ekstremt langsomt eller endda forsvinder af sig selv over tid.
- Eksemplet med skjoldbruskkirtelkræft: I Sydkorea oplevede man en markant stigning i forekomsten af skjoldbruskkirtelkræft mellem 1999 og 2008 – hele 6,4 gange. Denne stigning skyldtes primært øget screening. Men i samme periode forblev dødeligheden af sygdommen stort set uændret. Dette indikerer, at man fandt og behandlede et stort antal små, harmløse kræftknuder, som aldrig ville have udviklet sig til en livstruende sygdom.
- Incidentalomer: Et andet fænomen er "incidentalomer" – tilfældige fund. En patient bliver måske scannet for en lungelidelse, men scanningen afslører en lille, sandsynligvis godartet, knude på binyren. Selvom denne knude højst sandsynligt er harmløs, starter den ofte en kaskade af yderligere tests, bekymringer og potentielt unødvendige indgreb.
Jo mere vi tester og scanner asymptomatiske individer, desto større er sandsynligheden for at finde disse "sygdomme", der bedst var blevet efterladt ufundet.
2. Overdefinition: Når grænserne for sygdom rykkes
Den anden store årsag til overdiagnose er overdefinition, hvor selve definitionen af, hvad der udgør en sygdom, udvides. Dette sker typisk på to måder:
- Sænkning af tærskelværdier: Grænserne for, hvornår en risikofaktor betragtes som en sygdom, sænkes. Et klassisk eksempel er blodtryk. For år tilbage skulle man have et systolisk blodtryk over 150 for at blive diagnosticeret med forhøjet blodtryk. I dag er grænsen for nogle grupper rykket ned til 130. Dette skaber millioner af nye "patienter" fra den ene dag til den anden, selvom mange af dem har en meget lav risiko for at udvikle hjerte-kar-sygdomme. Behandlingen af disse lavrisikopersoner giver måske kun minimal eller ingen fordel, men udsætter dem stadig for bivirkninger fra medicin.
- Medikalisering af almindelige oplevelser: Milde eller forbigående symptomer, som de fleste mennesker oplever fra tid til anden, bliver omdefineret til medicinske diagnoser. Dette fænomen kaldes også sygdomsmageri (disease mongering), ofte drevet af kommercielle interesser for at sælge flere lægemidler. Eksempler inkluderer at markedsføre mild tristhed som depression, almindelig uopmærksomhed som ADHD hos voksne, eller naturlige aldersbetingede ændringer som "lavt testosteron". Mens en lille gruppe mennesker har alvorlige og invaliderende symptomer, der kræver behandling, risikerer mange andre med milde symptomer at blive unødigt medicineret.
Overdiagnose er IKKE det samme som...
For at undgå forvirring er det vigtigt at skelne overdiagnose fra andre relaterede, men forskellige, begreber i sundhedsvæsenet. Nedenstående tabel giver et hurtigt overblik.
| Begreb | Definition | Eksempel |
|---|---|---|
| Overdiagnose | En korrekt diagnose af en tilstand, der aldrig ville have forårsaget symptomer eller skade. | En lille, langsomt voksende prostatakræft hos en 85-årig mand, som dør af alderdom 10 år senere. |
| Falsk Positiv | Et testresultat, der indikerer sygdom, men hvor yderligere undersøgelser viser, at der ikke er nogen sygdom. | En mammografi viser en mistænkelig plet, men en efterfølgende biopsi viser, at det var godartet væv. |
| Overbehandling | Behandling, der giver mere skade end gavn. Kan følge af overdiagnose, men kan også ske ved korrekte diagnoser. | At give antibiotika for en virusinfektion som forkølelse, hvor det ingen effekt har. |
| Fejldiagnose | En forkert diagnose er stillet. Patienten har en anden sygdom eller ingen sygdom. | En patient diagnosticeres med ADHD, men viser sig senere at have ubehandlet ordblindhed. |
Det er afgørende at forstå disse forskelle. Mens en falsk positiv test er en fejl i selve testen, er en overdiagnose en korrekt identifikation af en patologisk abnormitet – problemet er, at denne abnormitet er harmløs. Overbehandling er ofte en konsekvens af overdiagnose, men man kan også overbehandle en korrekt stillet og relevant diagnose. Og en fejldiagnose er simpelthen en forkert konklusion.
Konsekvenserne: Hvorfor er Overdiagnose et Problem?
Man kunne fristes til at tænke: "Hvad er skaden ved at være på den sikre side?" Men konsekvenserne af overdiagnose er alvorlige og mangesidede:
- Fysisk skade: Enhver medicinsk behandling, fra medicin til kirurgi, medfører en risiko for bivirkninger og komplikationer. Ved overdiagnose udsættes en person for disse risici uden nogen potentiel fordel.
- Psykologisk belastning: At få en diagnose kan skabe betydelig angst, frygt og stress. Personen kan begynde at se sig selv som "syg", hvilket kan påvirke livskvalitet og relationer. Denne "mærkning" kan være svær at slippe af med, selv hvis behandlingen er overstået.
- Økonomiske omkostninger: Overdiagnose fører til unødvendige udgifter for både individet og sundhedssystemet som helhed. Disse ressourcer kunne have været brugt på patienter med reelle og presserende medicinske behov.
- Belastning af sundhedssystemet: Når læger og hospitaler bruger tid og ressourcer på at undersøge og behandle harmløse tilstande, skaber det længere ventelister og mindre tid til de patienter, der virkelig har brug for hjælp.
Ofte Stillede Spørgsmål (FAQ)
Kan jeg selv gøre noget for at undgå overdiagnose?
Ja, som patient spiller du en aktiv rolle. Det handler ikke om at afvise lægens råd, men om at føre en informeret samtale. Stil kritiske spørgsmål, når en ny test eller behandling foreslås: "Hvad sker der, hvis vi venter og ser?", "Hvad er de potentielle fordele og ulemper ved denne test?", "Er det sikkert, at denne behandling vil forbedre min livskvalitet eller forlænge mit liv?". En god læge vil byde en velinformeret dialog velkommen.
Er screening altid en god idé?
Ikke nødvendigvis. Selvom screening for visse sygdomme, som f.eks. livmoderhalskræft, har vist sig at redde mange liv, er det også en af de største drivkræfter bag overdiagnose. Fordelene og ulemperne varierer meget fra test til test og afhænger af din alder, køn og risikofaktorer. Det er vigtigt at sætte sig ind i den specifikke screening, du overvejer, og diskutere med din læge, om det er det rigtige valg for dig.
Hvem har ansvaret for at reducere overdiagnose?
Ansvaret er delt. Det ligger hos sundhedsmyndighederne, som skal udvikle retningslinjer, der balancerer fordele og ulemper ved tidlig opsporing. Det ligger hos lægerne, som skal praktisere en mere tilbageholdende medicin og kommunikere åbent om usikkerheder. Og det ligger hos patienter og offentligheden, som skal udvikle en mere nuanceret forståelse af, at ikke alle fund kræver handling, og at mere sundhedspleje ikke altid er bedre sundhedspleje.
At tackle problemet med overdiagnose kræver et kulturelt skifte i vores tilgang til sundhed. Vi må bevæge os væk fra en tankegang, der blindt forfølger enhver abnormitet, og hen imod en mere afbalanceret og patientcentreret tilgang, hvor målet er ægte velvære og livskvalitet – ikke blot fraværet af en diagnose.
Hvis du vil læse andre artikler, der ligner Overdiagnose: Den skjulte fare ved for meget medicin, kan du besøge kategorien Sundhed.

