03/06/2003
Et hospital er en utroligt kompleks organisation, der fungerer døgnet rundt, alle ugens dage. For patienten er fokus på behandling og helbredelse, men bag kulisserne foregår der et konstant og minutiøst arbejde for at sikre, at alt forløber sikkert og effektivt. Dette arbejde kaldes operationel risikostyring. Det dækker over de tab, der kan opstå som følge af utilstrækkelige eller fejlslagne interne processer, menneskelige fejl, systemnedbrud eller ydre begivenheder. I et miljø, der bliver mere og mere komplekst, og hvor usikkerheden kan stige, er en stram og stringent styring nødvendig for at sikre den højeste grad af patientsikkerhed. Risici kan opstå pludseligt og uventet fra alle dele af organisationen, og de skal håndteres hurtigt og med mindst mulig forstyrrelse for den daglige drift og patientbehandlingen.
Hvad er Operationel Risiko i Sundhedsvæsenet?
Når vi taler om operationel risiko i en sundhedskontekst, taler vi om alt det, der kan gå galt i den daglige drift af et hospital, en lægepraksis eller et apotek, som ikke direkte er relateret til selve den medicinske videnskab, men snarere til de systemer og processer, der understøtter den. Det handler om at identificere, vurdere og kontrollere de trusler, der kan påvirke patientplejen, personalets trivsel og institutionens omdømme. En effektiv risikostyring er ikke blot en engangsforeteelse, men en kontinuerlig cyklus, der omfatter risikovurdering, beslutningstagning og implementering af kontrolforanstaltninger for at holde driften på sporet og sikre, at patienterne modtager den bedst mulige og mest sikre behandling.
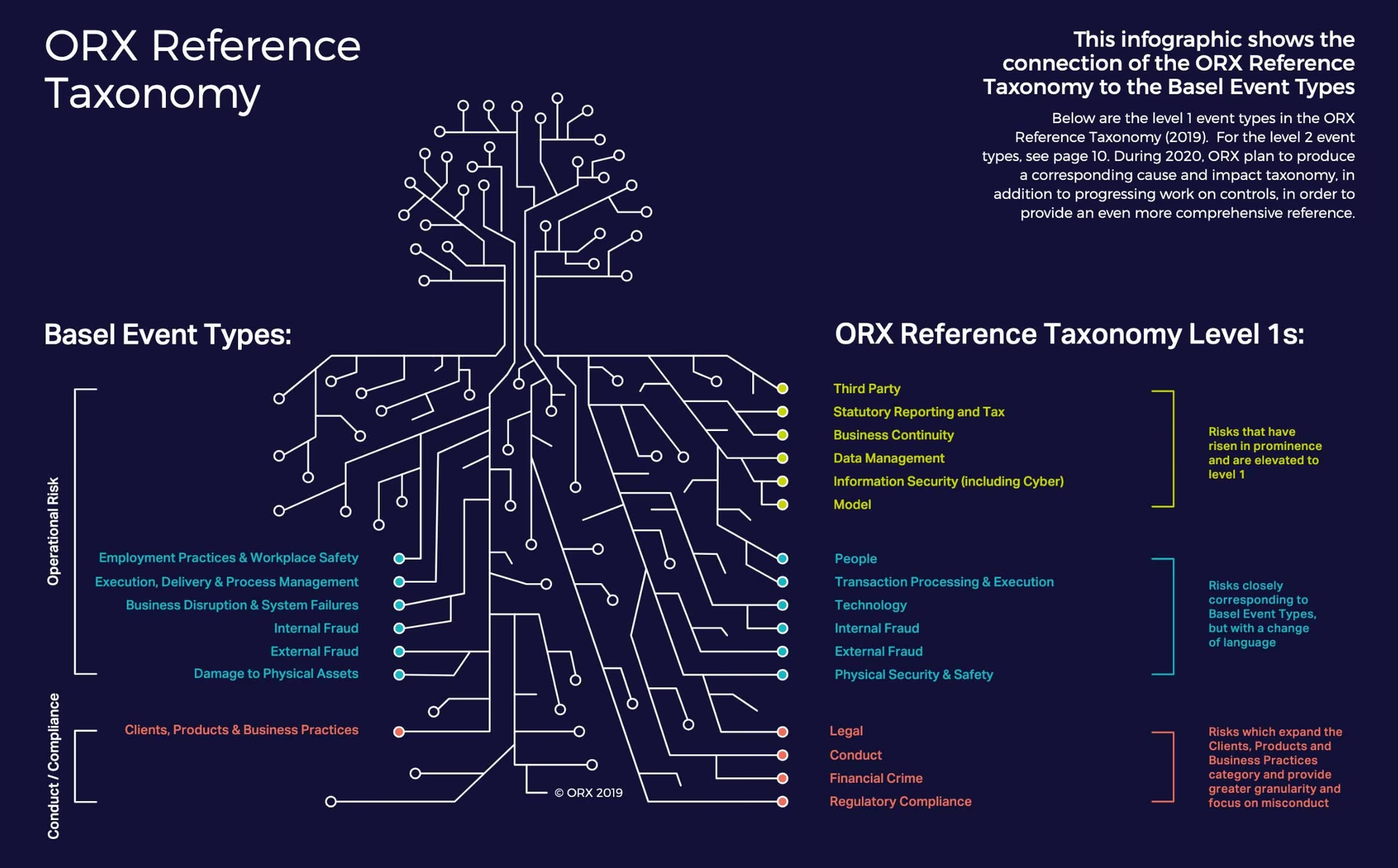
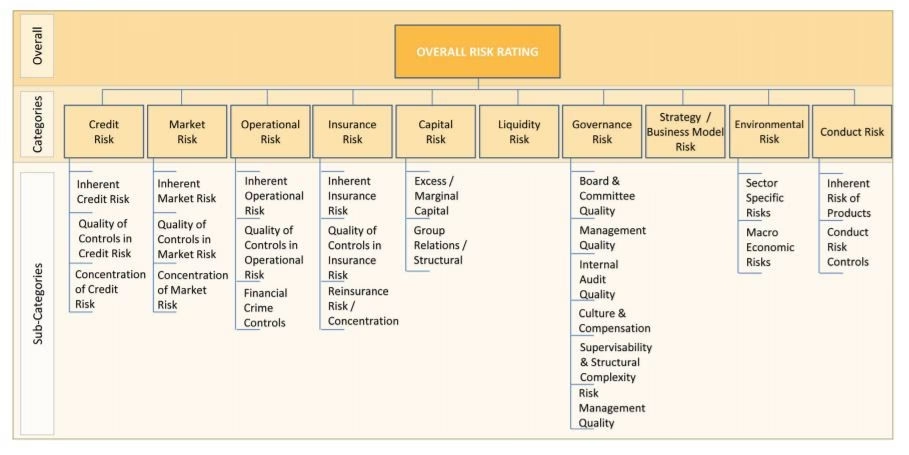
De 8 Kerneområder for Risiko på Hospitaler og Klinikker
For at gøre det komplekse emne mere overskueligt kan man inddele de operationelle risici i otte hovedkategorier. Disse dækker de fleste af de udfordringer, som sundhedsvæsenet står over for i den daglige drift.
1. Internt og Eksternt Bedrageri
Selvom det er ubehageligt at tænke på, kan bedrageri forekomme i sundhedssystemet. Internt bedrageri kan omfatte tyveri af medicin eller udstyr fra personalet. Eksternt bedrageri kan involvere patienter, der forfalsker dokumenter for at opnå adgang til ydelser eller medicin, eller endda identitetstyveri for at misbruge en andens sygesikring. Disse handlinger udgør ikke kun et økonomisk tab, men kan også true patientsikkerheden, hvis medicin forsvinder eller forkerte oplysninger indgår i systemerne.
2. Overholdelse af Regler og Lovgivning
Sundhedssektoren er en af de mest regulerede brancher. Hospitaler og klinikker skal overholde et væld af love og regler, herunder Sundhedsloven, regler for håndtering af medicin, og ikke mindst databeskyttelsesforordningen (GDPR), der beskytter patientdata. Manglende overholdelse kan føre til store bøder, juridiske konsekvenser og et alvorligt tab af tillid fra offentligheden. Det kræver konstant opmærksomhed og opdatering af procedurer at sikre, at alle regler efterleves.
3. Juridisk Ansvar og Patientklager
Fejlbehandling eller utilsigtede hændelser kan desværre ske. Når det sker, kan det føre til patientklager og erstatningssager. Disse sager er ikke kun en økonomisk byrde, men også en stor følelsesmæssig belastning for både patienter og det involverede sundhedspersonale. En proaktiv risikostyring, der fokuserer på at lære af fejl og forbedre processer, er afgørende for at minimere antallet af disse hændelser.
4. Brud på Informationssikkerhed
I en digital tidsalder er patientjournaler og sundhedsdata blevet elektroniske. Dette giver enorme fordele for behandlingen, men skaber også en risiko for cyberangreb og datalæk. Et brud på informationssikkerheden, hvor følsomme patientoplysninger slipper ud, er et alvorligt tillidsbrud og kan have vidtrækkende konsekvenser for de berørte patienter. Derfor er robust IT-sikkerhed og klare procedurer for datahåndtering en absolut topprioritet.
5. Fysisk Sikkerhed
Den fysiske sikkerhed på et hospital dækker mange aspekter. Det handler om at sikre bygninger mod uautoriseret adgang, især til følsomme områder som medicinlagre og operationsstuer. Det handler også om at sikre patienter mod faldulykker, sikre brandveje og have klare evakueringsplaner. Sikkerheden for personalet mod vold og trusler er desværre også et voksende fokusområde.
6. Uhensigtsmæssig Forretningspraksis
Dette område dækker over etiske og forretningsmæssige dilemmaer. Det kan for eksempel være pres for at udskrive patienter for tidligt på grund af pladsmangel, indkøb af udstyr af lavere kvalitet for at spare penge, eller uhensigtsmæssige aftaler med leverandører. Sådanne praksisser kan i sidste ende gå ud over kvaliteten af patientbehandlingen og skal håndteres gennem stærke etiske retningslinjer og gennemsigtighed.
7. Beredskabsplanlægning og Kontinuitet
Hvad sker der, når katastrofen rammer? Et centralt område for operationel risiko er evnen til at opretholde driften under ekstraordinære omstændigheder. Dette blev tydeligt for alle under COVID-19-pandemien. Men det kan også være naturkatastrofer som oversvømmelser, store strømafbrydelser eller menneskeskabte kriser som store ulykker eller terrorhandlinger. Et solidt beredskab og en plan for forretningskontinuitet er afgørende for at sikre, at hospitalet kan fortsætte med at behandle patienter, selv når det uventede sker.
8. Menneskelige Ressourcer
Sundhedspersonalet er den vigtigste ressource i sundhedsvæsenet. Derfor udgør risici relateret til personalet et kritisk område. Dette omfatter problemer som personalemangel, som kan føre til et øget arbejdspres og udbrændthed, hvilket igen øger risikoen for fejl. Utilstrækkelig uddannelse og oplæring er en anden risiko. At sikre et godt arbejdsmiljø, løbende uddannelse og tilstrækkelige ressourcer er fundamentalt for at levere sikker patientpleje af høj kvalitet.
Hvordan Håndterer Hospitaler Disse Risici?
At styre så mange potentielle risici kræver en systematisk tilgang. Ideelt set bør et hospital foretage en grundig risikovurdering for at identificere og analysere de potentielle udfordringer. Herfra beslutter ledelsen, hvordan risiciene skal håndteres – om de skal elimineres, reduceres, accepteres eller overføres (f.eks. via forsikring). Implementeringen af kontrolforanstaltninger overvåges løbende, og resultaterne evalueres for at sikre, at de virker efter hensigten. Dette indebærer:
- Vedligeholdelse af infrastruktur: At sikre, at IT-systemer, medicinsk udstyr og bygninger er opdaterede og velfungerende.
- Interne kontroller og politikker: At have klare retningslinjer og procedurer for alt fra medicinhåndtering til databeskyttelse.
- Intern revision: At have en funktion, der uafhængigt kontrollerer, om procedurerne følges i praksis.
- Dokumentation og rapportering: At sikre, at alle hændelser, både nærved-ulykker og faktiske fejl, bliver rapporteret og analyseret, så man kan lære af dem.
Sammenligning af Risikotyper
For at give et bedre overblik er her en tabel, der sammenligner nogle af de centrale risikotyper:
| Risikotype | Potentiel Konsekvens for Patienten | Eksempel på Kontrolforanstaltning |
|---|---|---|
| Brud på informationssikkerhed | Følsomme helbredsoplysninger bliver lækket, risiko for identitetstyveri. | Kryptering af data, to-faktor-godkendelse, løbende sikkerhedstests. |
| Menneskelige Ressourcer (Personalemangel) | Længere ventetid, øget risiko for fejl pga. stress og travlhed. | Bedre normeringer, fokus på arbejdsmiljø, fleksible vagtplaner. |
| Beredskabsplanlægning | Forsinket eller utilstrækkelig behandling under en krise (f.eks. pandemi). | Regelmæssige beredskabsøvelser, sikring af lagre med værnemidler. |
| Juridisk Ansvar (Fejlmedicinering) | Alvorlig helbredsskade eller i værste fald død. | Dobbeltkontrol af medicin, brug af stregkodescannere, digital medicinering. |
Fordelene ved Effektiv Risikostyring
Selvom det kan virke som et overvældende administrativt arbejde, er fordelene ved en robust operationel risikostyring indlysende. De to mest åbenlyse er en potentiel reduktion i operationelle tab – både økonomiske og menneskelige – og lavere omkostninger til revision og overholdelse af lovgivning. Men endnu vigtigere er, at en grundig gennemgang af hospitalets systemer og processer hjælper med at opdage mangler og problemer tidligt. Dette giver mulighed for at gribe ind, før en fejl sker, hvilket reducerer hospitalets samlede risikoeksponering og forbedrer patientbehandlingen. Når en organisation forbedres indefra, vil tilliden fra patienter, pårørende og samfundet som helhed også vokse.
Ofte Stillede Spørgsmål (FAQ)
Hvad kan jeg som patient gøre for at øge min egen sikkerhed?
Vær en aktiv deltager i din egen behandling. Stil spørgsmål, hvis du er i tvivl om noget. Sørg for, at personalet har bekræftet din identitet (f.eks. via dit armbånd), før de giver dig medicin eller udfører en procedure. Informer dem om al den medicin, du tager, inklusive kosttilskud, og om eventuelle allergier.
Hvem har ansvaret for patientsikkerheden på et hospital?
Ansvaret er delt. Hospitalsledelsen har det overordnede ansvar for at skabe sikre systemer og en stærk sikkerhedskultur. De enkelte afdelingsledere har ansvaret i deres afdeling, og hver enkelt medarbejder har et personligt ansvar for at følge procedurer og rapportere fejl og risici. I sidste ende er det et fælles ansvar for alle på hospitalet.
Hvad sker der, hvis der bliver begået en fejl i min behandling?
Hvis der sker en fejl, har hospitalet pligt til at informere dig om det (åbenhed om fejl). Fejlen vil blive registreret som en "utilsigtet hændelse" og analyseret for at lære af den og forhindre, at det sker igen. Du har ret til at klage og i visse tilfælde søge erstatning gennem Patienterstatningen.
Hvordan er mine personlige sundhedsdata beskyttet?
Dine sundhedsdata er beskyttet af streng lovgivning, herunder GDPR og Sundhedsloven. Adgang til din elektroniske patientjournal er begrænset til det sundhedspersonale, der er direkte involveret i din behandling. Al adgang logges, så man altid kan se, hvem der har kigget på dine oplysninger.
Hvis du vil læse andre artikler, der ligner Risikostyring på Hospitalet: Din Sikkerhed, kan du besøge kategorien Sundhed.