27/12/2006
I en verden, hvor sundhedsvæsenet bliver mere komplekst, er styring af operationel risiko blevet en afgørende faktor for at sikre patienters velbefindende og hospitalers effektivitet. Operationel risiko refererer til risikoen for tab som følge af utilstrækkelige eller fejlslagne interne processer, menneskelige fejl, systemfejl eller eksterne begivenheder. På et hospital eller en klinik kan konsekvenserne af disse risici være alt fra mindre administrative gener til alvorlige skader på patienter eller endda dødsfald. Derfor er en proaktiv og systematisk tilgang til risikostyring ikke blot en god forretningspraksis, men en etisk nødvendighed.
Denne artikel vil dykke ned i, hvordan sundhedssektoren identificerer, analyserer og håndterer operationelle risici for at skabe et mere sikkert miljø for både patienter og personale. Vi vil se på de forskellige typer af risici, de værktøjer, der anvendes til at kontrollere dem, og den kultur, der er nødvendig for at opretholde en høj standard for patientsikkerhed.
Hvad er Operationel Risiko i Sundhedssektoren?
Når vi taler om operationel risiko på et hospital, tænker mange måske først på kirurgiske fejl eller forkert medicinering. Selvom dette er kritiske eksempler, dækker begrebet meget bredere. Det omfatter alt, hvad der kan gå galt i den daglige drift, som ikke er relateret til finansielle markeder eller kreditrisiko. Man kan opdele det i fire hovedkategorier:
- Menneskelige Risici: Dette er den mest almindelige kilde til fejl. Det kan omfatte alt fra en sygeplejerske, der er udmattet efter en lang vagt og begår en fejl, til manglende træning i nyt udstyr, dårlig kommunikation mellem afdelinger eller endda bevidst svindel. Stress, udbrændthed og personalemangel er betydelige faktorer, der øger denne type risiko.
- Procesrisici: Disse risici opstår fra dårligt designede eller ineffektive processer. Eksempler kan være en kompliceret procedure for patientidentifikation, som øger chancen for forveksling, eller en mangelfuld proces for rengøring af udstyr, der kan føre til infektioner. Hvis arbejdsgangene er uklare, øges sandsynligheden for fejl markant.
- Systemrisici: I en moderne sundhedssektor er afhængigheden af teknologi enorm. Systemrisici dækker over alt fra nedbrud i det elektroniske journalsystem (EPJ), fejl i medicinsk udstyr som scannere eller respiratorer, til cyberangreb, der kan lamme hele hospitalets drift og kompromittere følsomme patientdata.
- Eksterne Risici: Dette er begivenheder, der ligger uden for hospitalets direkte kontrol, men som har en stor indflydelse på driften. Eksempler er pandemier (som COVID-19), forsyningskædeproblemer, der fører til mangel på medicin eller udstyr, strømafbrydelser eller ændringer i lovgivningen.
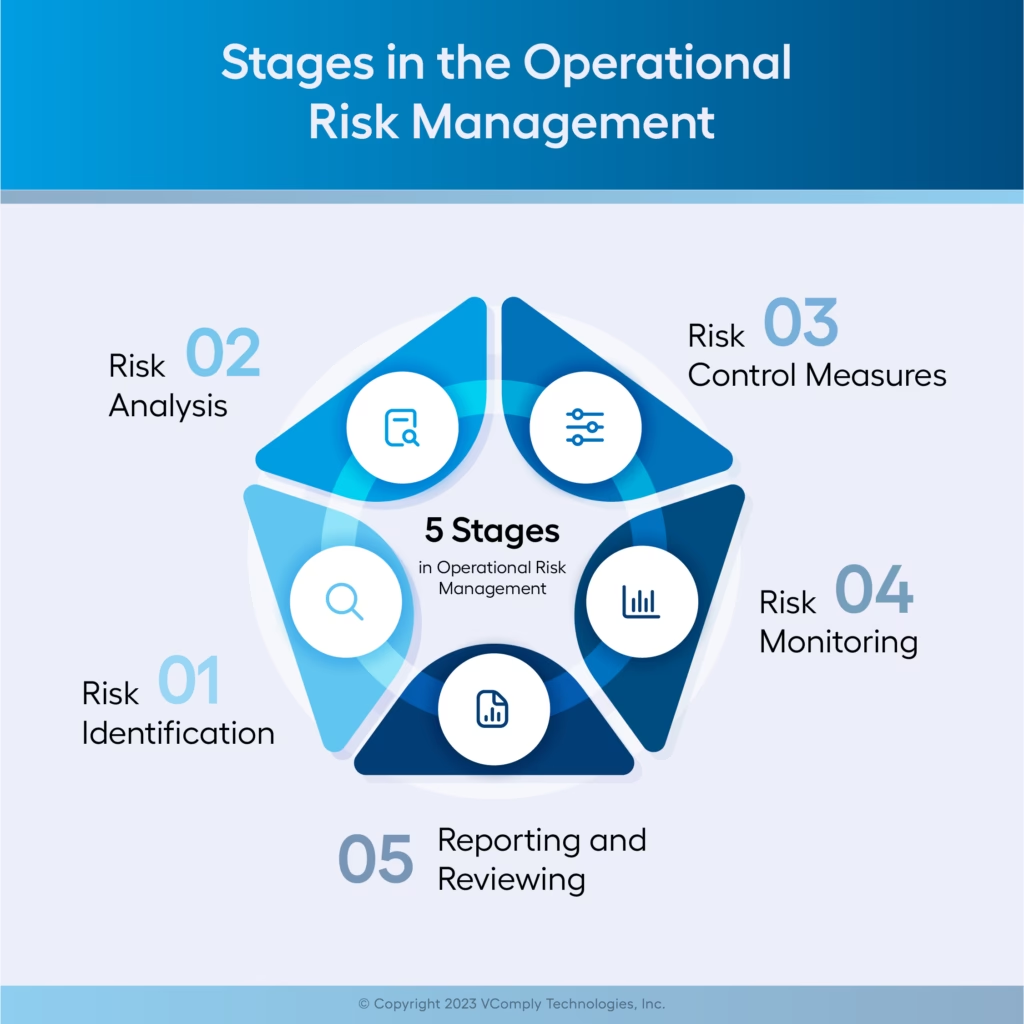
Processen for Håndtering af Operationel Risiko
Effektiv risikostyring er en kontinuerlig cyklus, ikke en engangsopgave. Processen kan generelt opdeles i fire trin:
1. Identifikation af Risici
Det første skridt er at finde ud af, hvad der kan gå galt. Hospitaler og klinikker bruger flere metoder til at identificere potentielle risici:
- Rapportering af utilsigtede hændelser (UTH): Personalet opfordres til at indberette alle fejl og nær-fejl, selv dem uden konsekvenser. Dette skaber en værdifuld database til at analysere mønstre og svagheder.
- Risikovurderinger og audits: Regelmæssige gennemgange af afdelinger og processer for at identificere potentielle farer, før de fører til en hændelse.
- Patientfeedback og klager: Patienters oplevelser kan afsløre svagheder i systemet, som personalet måske har overset.
- Analyse af data: Gennemgang af data om infektionsrater, genindlæggelser, ventetider og andre kvalitetsindikatorer for at spotte negative tendenser.
2. Analyse og Vurdering af Risici
Når en liste over risici er identificeret, skal de vurderes for at prioritere, hvilke der skal håndteres først. Dette gøres typisk ved at se på to faktorer: sandsynligheden for, at hændelsen indtræffer, og konsekvensen, hvis den indtræffer. En risiko med lav sandsynlighed, men katastrofal konsekvens (f.eks. brand på en intensivafdeling) skal prioriteres højt, ligesom en risiko med lavere konsekvens, men meget høj sandsynlighed (f.eks. mindre fejl i medicindispensering).
Dette visualiseres ofte i en risikomatrix, som hjælper ledelsen med at få et hurtigt overblik.
Sammenligningstabel: Eksempler på Risikovurdering
| Risiko | Sandsynlighed | Konsekvens | Prioritet |
|---|---|---|---|
| Forveksling af patient ved kirurgi | Meget lav | Katastrofal | Højeste |
| Nedbrud af journalsystem i 1 time | Moderat | Alvorlig | Høj |
| Mindre fejl i udlevering af håndkøbsmedicin | Høj | Lav | Moderat |
| Mangel på kontorartikler | Moderat | Minimal | Lav |
3. Kontrol og Håndtering af Risici
Efter prioritering implementeres kontrolforanstaltninger. Disse kan være:
- Forebyggende: Tiltag for at forhindre fejlen i at ske. Eksempler er tjeklister før operation (som WHO's 'Surgical Safety Checklist'), dobbeltkontrol af medicin, forbedret hygiejne og løbende uddannelse af personalet.
- Detektive: Tiltag for at opdage fejlen, så snart den sker, for at minimere skaden. Eksempler er alarmer på medicinsk udstyr eller it-systemer, der advarer ved unormale doseringer.
- Korrigerende: Tiltag for at håndtere konsekvenserne efter en fejl og forhindre gentagelse. Dette inkluderer rodårsagsanalyser (Root Cause Analysis) for at forstå, hvorfor fejlen skete, og justering af processer baseret på denne viden.
4. Overvågning og Rapportering
Risikostyring er en dynamisk proces. Kontrolforanstaltninger skal overvåges for at sikre, at de virker efter hensigten. Nye risici opstår hele tiden. Ledelsen skal modtage regelmæssige rapporter om risikobilledet for at kunne træffe informerede beslutninger. Denne konstante feedback-loop er essentiel for løbende forbedring og kvalitetssikring.
Kulturens Betydning: Fra Skyld til Læring
Måske det vigtigste element i succesfuld risikostyring er organisationskulturen. I en 'skyldkultur' (blame culture) er personalet bange for at indrømme fejl af frygt for straf. Dette fører til, at fejl skjules, og organisationen går glip af værdifuld læring. I modsætning hertil fremmer en 'retfærdig kultur' (just culture) åbenhed. Her anerkendes det, at menneskelige faktorer spiller en stor rolle, og at de fleste fejl skyldes systemsvagheder frem for individuel ond vilje. Personalet opfordres til at rapportere fejl, så systemet kan forbedres for alle. Dette skaber et psykologisk trygt miljø, hvor læring og forbedring kan trives.
Ofte Stillede Spørgsmål (FAQ)
Hvem har ansvaret for operationel risiko på et hospital?
Ansvaret er delt. Den øverste ledelse har det overordnede ansvar for at etablere en ramme for risikostyring. Afdelingsledere er ansvarlige for at implementere den i deres specifikke områder. Men i sidste ende er risikostyring en del af alles job – fra kirurgen i operationsstuen til rengøringspersonalet, der sikrer hygiejnen. Alle medarbejdere har et ansvar for at følge procedurer og rapportere risici, de observerer.
Hvordan påvirker teknologi risikostyringen?
Teknologi er et tveægget sværd. På den ene side kan den reducere risiko markant. Elektroniske patientjournaler kan forhindre fejl pga. ulæselig håndskrift, og automatiserede systemer kan sikre korrekt medicindosering. På den anden side introducerer teknologi nye risici, såsom systemnedbrud, datalæk, cyberangreb og risikoen for 'alarmtræthed', hvor personalet ignorerer konstante advarsler fra udstyret.
Kan patienter selv gøre noget for at mindske risiko?
Ja, absolut. En informeret og engageret patient er en vigtig partner i at sikre et sikkert forløb. Patienter kan bidrage ved at: stille spørgsmål, hvis de er i tvivl om deres behandling eller medicin; sikre, at personalet bekræfter deres identitet (navn og CPR-nummer) før procedurer eller medicingivning; informere om allergier og al medicin, de tager; og følge de instrukser, de får fra personalet.
Afslutningsvis er styring af operationel risiko en kompleks, men uundværlig disciplin i det moderne sundhedsvæsen. Det kræver en kombination af robuste systemer, veldefinerede processer og en kultur, der prioriterer åbenhed og kontinuerlig læring. Målet er altid det samme: at levere den bedst mulige og mest sikre behandling til hver eneste patient.
Hvis du vil læse andre artikler, der ligner Styring af Operationel Risiko i Sundhedsvæsenet, kan du besøge kategorien Sundhed.

