03/09/2009
I en verden, hvor sundhedsydelser bliver mere og mere komplekse, er styring af operationelle risici blevet en hjørnesten i at sikre patienters sikkerhed og levere behandling af høj kvalitet. Ligesom en bank omhyggeligt forvalter sine finansielle risici, skal et hospital eller en klinik proaktivt identificere, analysere og afbøde de risici, der opstår i den daglige drift. Dette handler ikke kun om at overholde regler, men om en fundamental forpligtelse til at beskytte patienter mod skade. Et velstruktureret rammeværk for risikostyring er afgørende for at skabe en kultur, hvor sikkerhed er integreret i alle processer, fra medicinadministration til kirurgiske indgreb og patientkommunikation.
Hvad er Operationel Risikostyring i Sundhedssektoren?
Operationel risikostyring, eller driftmæssig risikostyring, i sundhedssektoren er den systematiske proces, hvorved en sundhedsorganisation identificerer potentielle farer i sine daglige aktiviteter og implementerer foranstaltninger for at forhindre, at disse farer fører til utilsigtede hændelser eller skader på patienter, personale eller organisationen selv. Disse risici er vidtstrakte og kan omfatte alt fra menneskelige fejl til systemfejl og eksterne begivenheder.
Nogle konkrete eksempler på operationelle risici på et hospital inkluderer:
- Medicinfejl: Forkert medicin, forkert dosis, forkert patient eller forkert administrationsvej.
- Patientidentifikation: Forveksling af patienter, hvilket kan føre til forkerte behandlinger eller operationer.
- Infektioner: Hospitalserhvervede infektioner (nosokomielle infektioner) på grund af mangelfuld hygiejne eller procedurer.
- Kommunikationssvigt: Misforståelser mellem læger og sygeplejersker under vagtskifte, hvilket kan føre til manglende opfølgning.
- Udstyrsfejl: Defekt medicinsk udstyr, der ikke fungerer som forventet under en kritisk procedure.
- Faldulykker: Patienter, der falder og kommer til skade på grund af manglende sikkerhedsforanstaltninger.
- Datasikkerhed: Brud på fortroligheden af patientjournaler og personlige oplysninger.
Formålet med operationel risikostyring er ikke at eliminere alle risici – det er umuligt – men at forstå dem og reducere dem til et acceptabelt niveau gennem et struktureret og proaktivt system.
Principper for et Effektivt Rammeværk for Risikostyring
Et effektivt rammeværk for risikostyring afhænger af organisationens størrelse, kompleksitet og de specifikke risici, den står over for. Et lille, specialiseret ambulatorium har andre behov end et stort universitetshospital. Dog er der nogle grundlæggende principper, der er universelle for at opnå succes.
Princip 1: Ledelsens Forpligtelse og Tilsyn
Det øverste ledelsesorgan, f.eks. en hospitalsledelse eller bestyrelse, har det ultimative ansvar. De skal ikke kun godkende rammeværket, men også periodisk gennemgå dets effektivitet. Ledelsen skal sikre, at der er tilstrækkelige ressourcer – både økonomiske og menneskelige – til at understøtte risikostyringsinitiativer. Deres engagement sender et klart signal til resten af organisationen om, at patientsikkerhed er topprioritet.
Princip 2: En Stærk Sikkerhedskultur
Den vigtigste komponent er en kultur, hvor alle medarbejdere føler sig ansvarlige for sikkerheden og opfordres til at rapportere fejl og nær-hændelser uden frygt for repressalier. En såkaldt 'no-blame culture' fokuserer på at lære af systemfejl i stedet for at pege fingre ad individer. Dette fremmer åbenhed og gør det muligt at identificere svagheder i systemet, før de fører til alvorlig skade.
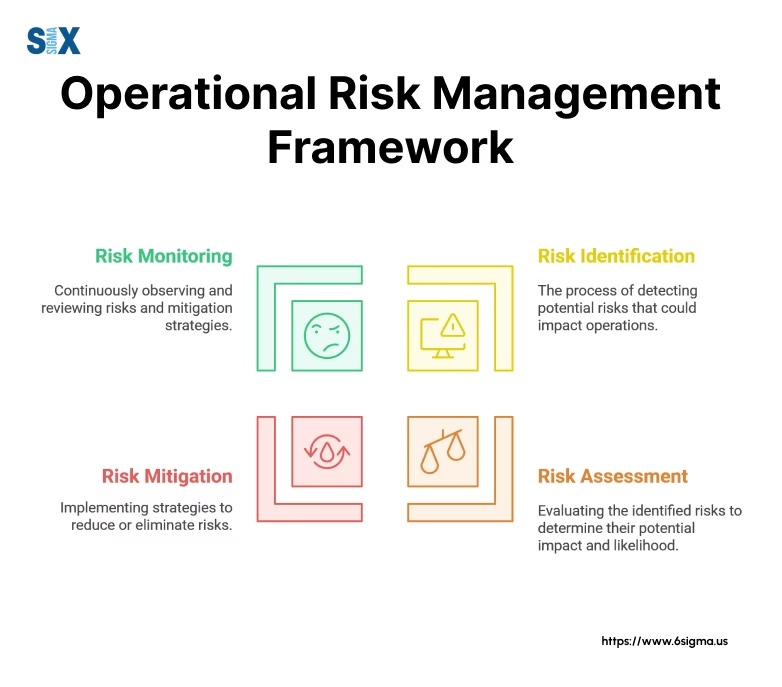
Princip 3: Systematisk Risikoidentifikation og -analyse
Organisationen skal have formaliserede processer til proaktivt at identificere risici. Dette kan gøres gennem forskellige metoder:
- Rapporteringssystemer for utilsigtede hændelser: Systemer, hvor personalet kan indberette fejl og risikofyldte situationer.
- Risikovurderinger: Gennemgang af nye procedurer, teknologier eller afdelinger for at identificere potentielle risici, før de implementeres.
- Audits og observationer: Direkte observation af kliniske processer for at se, om de følger de fastsatte retningslinjer.
- Patientfeedback: Analyse af klager og feedback fra patienter og pårørende for at identificere områder med forbedringspotentiale.
Når en risiko er identificeret, skal den analyseres for at vurdere dens sandsynlighed og potentielle konsekvens. Dette hjælper med at prioritere, hvilke risici der kræver øjeblikkelig handling.
Sammenligning af Risikostyringstilgange
Der findes grundlæggende to tilgange til risikostyring: den reaktive, der reagerer på hændelser, efter de er sket, og den proaktive, der forsøger at forhindre dem. Moderne sundhedsvæsen stræber efter en proaktiv tilgang.
| Egenskab | Reaktiv Tilgang (Traditionel) | Proaktiv Tilgang (Moderne) |
|---|---|---|
| Fokus | Fejlfinding og skyldplacering efter en hændelse. | Forebyggelse af hændelser ved at identificere systemsvagheder. |
| Timing | Efter skaden er sket. | Før en skade kan opstå. |
| Mål | At rette en specifik fejl og kompensere for skade. | At forbedre systemer og processer for at øge den generelle sikkerhed. |
| Eksempel | En undersøgelse af, hvorfor en patient fik forkert medicin, med fokus på den sygeplejerske, der administrerede den. | En risikoanalyse af hele medicineringsprocessen for at finde og rette potentielle fejlkilder. |
Den Menneskelige Faktor og Kvalitetsforbedring
Selv de bedste systemer kan fejle, hvis den menneskelige faktor ikke tages i betragtning. Træthed, stress, høj arbejdsbyrde og mangelfuld kommunikation er alle faktorer, der øger risikoen for fejl. Derfor er en integreret del af risikostyring at skabe et arbejdsmiljø, der understøtter personalet. Dette omfatter:
- Tilstrækkelig bemanding: For at undgå overbelastning og udbrændthed.
- Løbende uddannelse: Sikre, at personalet er opdateret med de nyeste procedurer og teknologier.
- Klare kommunikationskanaler: Brug af standardiserede kommunikationsværktøjer som SBAR (Situation, Baggrund, Analyse, Råd) ved overlevering af patientinformation.
- Fokus på teamwork: At fremme en kultur, hvor kolleger hjælper og støtter hinanden og tør stille spørgsmål.
Risikostyring er tæt forbundet med kvalitetsforbedring. Hver gang en risiko identificeres og håndteres, forbedres kvaliteten af plejen. Data fra risikostyringssystemer er uvurderlige for at drive forbedringscyklusser (f.eks. Plan-Do-Check-Act), hvor man tester ændringer i lille skala, evaluerer resultaterne og implementerer succesfulde ændringer i hele organisationen. Det ultimative mål er at skabe et lærende sundhedssystem, der konstant udvikler sig for at levere den bedst mulige og mest sikre behandling.
Ofte Stillede Spørgsmål (FAQ)
Hvem er ansvarlig for risikostyring på et hospital?
Ansvaret er delt. Den øverste ledelse har det overordnede ansvar for at etablere og vedligeholde rammeværket. Afdelingsledere er ansvarlige for at implementere procedurerne i deres respektive afdelinger. Men i sidste ende er patientsikkerhed et ansvar for enhver enkelt medarbejder, fra lægen til portøren, da alle spiller en rolle i at opretholde et sikkert miljø.
Hvad er forskellen på en risiko og en utilsigtet hændelse?
En risiko er potentialet for, at noget uønsket kan ske i fremtiden (f.eks. risikoen for medicinforveksling på grund af lignende emballage). En utilsigtet hændelse er en begivenhed, der rent faktisk er sket, og som har ført til eller kunne have ført til skade på en patient. Man analyserer utilsigtede hændelser for at lære og forebygge fremtidige risici.
Hvordan kan jeg som patient bidrage til min egen sikkerhed?
Patienter spiller en aktiv rolle i deres egen sikkerhed. Vær ikke bange for at stille spørgsmål. Spørg om din medicin: Hvad er det for? Hvad er dosis? Spørg personalet, om de har vasket hænder. Sørg for, at de bekræfter dit navn og fødselsdato før enhver procedure eller medicinering. Din opmærksomhed og deltagelse er et vigtigt sikkerhedsnet.
Hvis du vil læse andre artikler, der ligner Risikostyring i Sundhedsvæsenet: En Guide, kan du besøge kategorien Sundhed.