24/01/2001
Når vi tænker på hospitaler, klinikker eller apoteker, tænker vi ofte på helbredelse, omsorg og ekspertise. Men bag kulisserne i det komplekse sundhedsvæsen foregår der en konstant og afgørende proces, som de færreste patienter er bevidste om: risikostyring. Dette er ikke en proces, der handler om finansielle investeringer eller forretningsstrategier, men om noget langt mere fundamentalt – patientens sikkerhed og velbefindende. Risikostyring i sundhedssektoren er den systematiske tilgang til at identificere, vurdere og mindske de risici, der kan føre til skade på patienter, personale eller organisationen selv. Det er et usynligt sikkerhedsnet, der er spændt ud for at gribe fejl, før de sker, og for at lære af dem, når de alligevel indtræffer.
Formålet er enkelt og klart: at skabe det sikreste mulige miljø for behandling og pleje. Hver dag træffes der tusindvis af beslutninger i sundhedsvæsenet, fra dosering af medicin til udførelse af komplekse kirurgiske indgreb. Hver af disse beslutninger indebærer en potentiel risiko. Ved at have en struktureret tilgang kan sundhedspersonale proaktivt håndtere disse usikkerheder, implementere korrigerende handlinger for at reducere sandsynligheden for fejl og sikre, at kvaliteten af plejen altid er i top. Denne artikel vil dykke ned i, hvad risikostyring indebærer, hvordan det praktiseres på danske hospitaler, og hvilken rolle du som patient spiller i at opretholde din egen sikkerhed.
Hvad er Risikostyring i Sundhedsvæsenet?
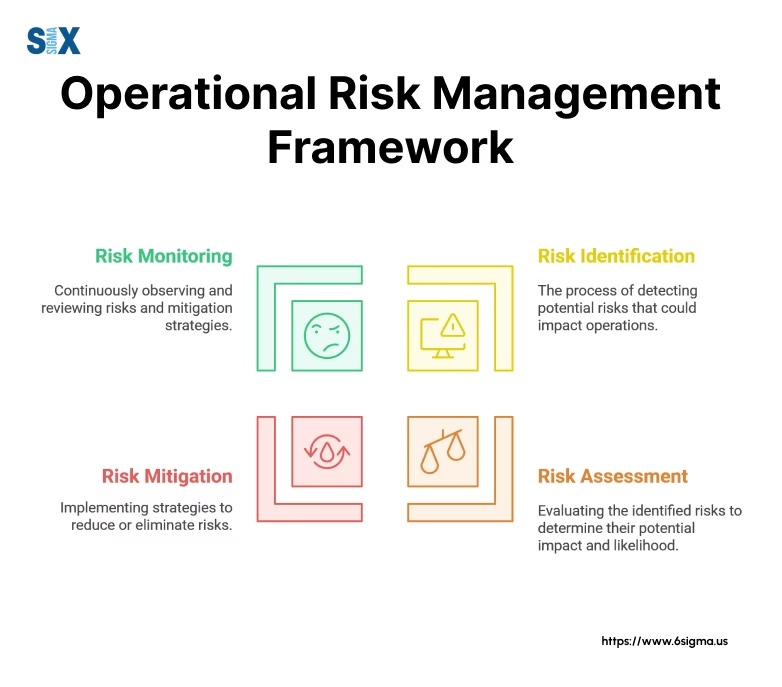
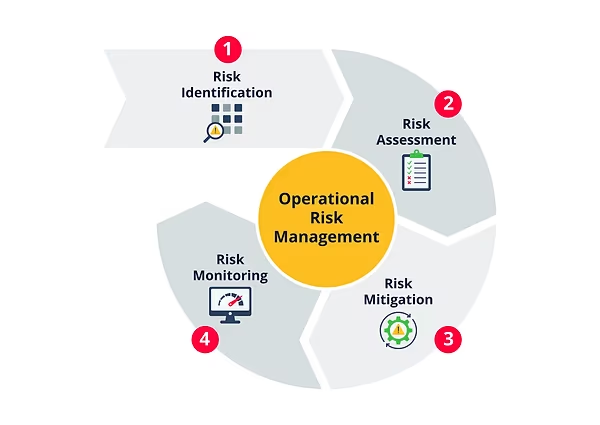
I sin kerne er risikostyring i sundhedsvæsenet en disciplin, der fokuserer på at forhindre skade. Det er en cyklisk proces, der består af flere nøgleelementer, som arbejder sammen for at beskytte patienterne. Processen starter med identifikation af potentielle risici. Dette kan være alt fra risikoen for forveksling af patienter, fejl i medicinering, spredning af infektioner på hospitalet, til nedbrud af kritisk medicinsk udstyr. Disse risici kan være kliniske, operationelle, teknologiske eller endda miljømæssige.
Når en risiko er identificeret, skal den vurderes. Dette indebærer en analyse af to faktorer: sandsynligheden for, at hændelsen vil ske, og konsekvensen, hvis den sker. En sjælden hændelse med katastrofale konsekvenser (f.eks. en brand på en operationsstue) skal håndteres med lige så stor alvor som en hyppig hændelse med mindre alvorlige konsekvenser (f.eks. mindre forsinkelser i udlevering af medicin). Denne vurdering hjælper med at prioritere, hvilke risici der kræver øjeblikkelig opmærksomhed.
Efter vurderingen kommer den vigtigste fase: implementering af korrigerende handlinger. Disse handlinger er designet til at reducere enten sandsynligheden for eller konsekvensen af en risiko. Eksempler kan være:
- Indførelse af nye protokoller, såsom dobbelttjek af medicin af to forskellige sygeplejersker.
- Forbedret træning af personalet i nye procedurer eller brug af nyt udstyr.
- Teknologiske løsninger, f.eks. elektroniske patientjournaler, der advarer om potentielle lægemiddelallergier.
- Fysiske ændringer, som at forbedre hygiejnefaciliteter for at mindske infektionsrisikoen.
Endelig er der et koncept kendt som risikoaccept. I nogle tilfælde kan omkostningerne (både økonomisk og praktisk) ved at eliminere en risiko fuldstændigt overstige fordelene. Hvis en risiko er meget lille og konsekvenserne minimale, kan en organisation bevidst vælge at acceptere den, mens den fortsat overvåges. Dette er dog en beslutning, der tages med yderste forsigtighed, især når det gælder patientsikkerhed.
Den Operationelle Risikoprofil på et Hospital
Et hospitals risikoprofil er langt mere end blot de kliniske fejl, der kan opstå under behandling. Den dækker hele organisationens drift og de faktorer, der kan true dens evne til at levere sikker og effektiv pleje. To centrale begreber i denne sammenhæng er risikokultur og operationel eksponering.
Risikokultur: Fundamentet for Sikkerhed
En organisations risikokultur omfatter den generelle bevidsthed, holdning og adfærd hos medarbejderne i forhold til risici og håndteringen af dem. En stærk og positiv risikokultur i et hospital er altafgørende. Det handler om at skabe et miljø, hvor personalet føler sig trygt ved at rapportere fejl og "nærved-hændelser" uden frygt for at blive straffet. Dette kaldes ofte en "no-blame culture".
Hvorfor er dette så vigtigt? Fordi fejl er den vigtigste kilde til læring. Hvis en sygeplejerske opdager, at hun var tæt på at give en patient forkert medicin, men fangede fejlen i sidste øjeblik, er det afgørende, at hun rapporterer hændelsen. Systemet kan derefter analysere, hvorfor fejlen næsten skete: Var emballagen på to forskellige lægemidler for ens? Var der for meget støj og forstyrrelse? Var arbejdsbyrden for høj? Ved at analysere disse nærved-hændelser kan hospitalet implementere ændringer, der forhindrer, at en anden person begår den samme fejl i fremtiden, hvor det måske får alvorlige konsekvenser.
Operationel Eksponering: De Skjulte Risici
Operationel eksponering beskriver graden af operationel risiko, en organisation står over for. Det er de risici, der er forbundet med de interne processer, mennesker og systemer – eller fra eksterne begivenheder. For et hospital kan disse risici være mangeartede:
- Teknologisk svigt: Nedbrud i det elektroniske journalsystem kan gøre det umuligt at tilgå kritisk patientinformation. En fejl i et respirator- eller overvågningssystem kan have fatale følger.
- Menneskelige faktorer: Personalemangel, udbrændthed og utilstrækkelig træning øger sandsynligheden for fejl. Dårlig kommunikation mellem afdelinger eller under vagtskifte er en klassisk kilde til alvorlige fejl.
- Fysiske aktiver: En brand, en oversvømmelse eller et længerevarende strømsvigt kan lamme et hospital og bringe patienter i fare.
- Forsyningskæden: Mangel på essentielle lægemidler, blodprodukter eller personlige værnemidler (som set under pandemier) udgør en alvorlig operationel risiko.
- Datasikkerhed: Cyberangreb, der låser hospitalets systemer eller stjæler følsomme patientdata, er en voksende trussel.
En effektiv risikostyring indebærer en grundig kortlægning og løbende overvågning af alle disse operationelle eksponeringer for at sikre, at hospitalet er robust og modstandsdygtigt over for uforudsete hændelser.
Værktøjer og Metoder i Praksis
For at håndtere dette komplekse landskab af risici anvender sundhedsvæsenet en række anerkendte metoder og værktøjer. Disse metoder hjælper med at skabe en systematisk og datadrevet tilgang til at forbedre sikkerheden. Nedenfor er en sammenligning af nogle af de mest almindelige.
Tabel over Risikostyringsmetoder
| Metode | Formål | Eksempel i Praksis |
|---|---|---|
| Root Cause Analysis (RCA) / Årsagsanalyse | Reaktiv: Finder de grundlæggende årsager til en fejl, der allerede er sket, for at forhindre gentagelse. | En patient faldt og brækkede hoften. En RCA-analyse afslører, at årsagen ikke kun var et glat gulv, men også dårlig belysning, manglende instruktioner til patienten og forsinket respons på et kaldeapparat pga. underbemanding. |
| Failure Mode and Effects Analysis (FMEA) | Proaktiv: Analyserer en proces for at identificere potentielle fejl, før de sker, og vurderer deres mulige konsekvenser. | Et apotek bruger FMEA til at gennemgå hele processen for udlevering af receptpligtig medicin for at finde svage punkter, f.eks. risikoen for at forveksle lægemidler med lignende navne, og indfører farvekodning som en løsning. |
| Sikkerhedstjeklister | Forebyggende: Sikrer, at kritiske, standardiserede trin altid følges i højrisikoprocedurer for at reducere menneskelige fejl. | WHO's kirurgiske sikkerhedstjekliste, hvor teamet før operationen bekræfter patientens identitet, operationssted, procedure og eventuelle allergier. Dette har vist sig at reducere komplikationer og dødelighed markant. |
Fremtiden for Risikostyring: En Proaktiv Tilgang
Fremtidens sundhedsvæsen vil i endnu højere grad stole på teknologi og data til at forbedre patientsikkerheden. Den traditionelle reaktive tilgang, hvor man lærer af fejl, efter de er sket, bliver suppleret og i stigende grad erstattet af en proaktiv og forudsigende model. Kunstig intelligens (AI) og machine learning kan analysere enorme mængder patientdata i realtid for at forudsige, hvilke patienter der er i størst risiko for at udvikle f.eks. sepsis eller få et hjertestop, så personalet kan gribe ind tidligere. Automatiserede systemer på apoteker kan reducere risikoen for medicineringsfejl til næsten nul. Bedre integration af elektroniske patientjournaler på tværs af sektorer sikrer, at alle behandlere har adgang til den samme, opdaterede information, hvilket minimerer risikoen for kommunikationsfejl.
Det handler om at bevæge sig fra at spørge "Hvad gik galt?" til at spørge "Hvad kunne gå galt, og hvordan forhindrer vi det?". Denne tankegang er kernen i en moden sikkerhedskultur og er afgørende for at kunne håndtere de stadigt mere komplekse udfordringer i moderne medicin.
Ofte Stillede Spørgsmål (OSS)
Hvad er den største risiko på et hospital?
Det er svært at udpege én enkelt risiko som den største, da det afhænger af afdelingen og patientgruppen. Generelt er nogle af de mest alvorlige og hyppige risici dog medicineringsfejl, hospitalserhvervede infektioner (som f.eks. MRSA), kommunikationsbrist mellem personale (især ved vagtskifte), patientfald og fejl i forbindelse med kirurgi. En effektiv risikostyring arbejder på alle disse fronter samtidigt.
Hvad skal jeg gøre, hvis jeg tror, der er sket en fejl i min behandling?
Hvis du som patient eller pårørende har mistanke om en fejl, er det første og vigtigste skridt at tale med det involverede personale eller den ansvarlige læge eller afdelingssygeplejerske. Vær åben og specifik omkring din bekymring. Alle danske hospitaler har også patientvejledere, som kan hjælpe dig med at forstå dine rettigheder og klagemuligheder. Du kan også indberette en utilsigtet hændelse til Styrelsen for Patientsikkerhed, hvilket hjælper sundhedsvæsenet med at lære af hændelsen og forbedre systemet.
Spiller jeg som patient en rolle i risikostyring?
Absolut. En informeret og engageret patient er en af de bedste sikkerhedsbarrierer. Du kan bidrage aktivt til din egen sikkerhed ved at:
- Stille spørgsmål, hvis du er i tvivl om din medicin eller behandling.
- Sikre, at personalet bekræfter dit navn og fødselsdato, før de giver dig medicin eller udfører en procedure.
- Informere personalet grundigt om dine allergier, din sygehistorie og al den medicin, du tager (også kosttilskud og håndkøbsmedicin).
- Sige til, hvis noget ikke føles rigtigt. Du kender din egen krop bedst.
Din deltagelse er en værdifuld del af den samlede sikkerhedskultur.
Hvis du vil læse andre artikler, der ligner Risikostyring i Sundhedsvæsenet: Din Sikkerhed, kan du besøge kategorien Sundhed.
