01/11/2007
I sundhedsvæsenet er indsatsen højere end i næsten enhver anden sektor. Hvor en fejl i en produktionsvirksomhed kan føre til økonomisk tab, kan en fejl på et hospital eller et apotek have direkte konsekvenser for en patients helbred og i værste fald koste liv. Derfor er styring af operationelle risici ikke bare en god forretningspraksis; det er en fundamental nødvendighed for at sikre patientsikkerhed og levere pleje af høj kvalitet. Operationelle risici stammer fra de daglige aktiviteter, der holder et sundhedssystem kørende, og en effektiv håndtering af disse er afgørende for at opnå strategiske mål om bedre patientresultater og øget tillid fra offentligheden.
Hvad er Operationelle Risici i Sundhedssektoren?
Operationelle risici i sundhedssektoren refererer til potentialet for tab eller skade som følge af svigt i interne processer, menneskelige handlinger, systemer eller som følge af eksterne hændelser. Disse risici er en uundgåelig del af den komplekse drift på et hospital, en lægeklinik eller et apotek. Målet er ikke at eliminere alle risici fuldstændigt, da dette er umuligt, men snarere at skabe robuste systemer, der kan identificere, vurdere, overvåge og minimere deres indvirkning. En proaktiv tilgang til risikostyring beskytter ikke kun patienterne, men også personalet og organisationens omdømme.
Almindelige Eksempler på Operationelle Risici
For at forstå omfanget af udfordringen er det nyttigt at opdele risiciene i kategorier med konkrete eksempler fra sundhedsvæsenets hverdag.
Menneskelige Fejl
Selv det mest kompetente og velmenende sundhedspersonale kan begå fejl, ofte på grund af systemiske faktorer som træthed, højt arbejdspres eller dårlig kommunikation. Eksempler inkluderer:
- Medicinfejl: Forkert medicin, forkert dosis, forkert patient eller forkert administrationsvej. Dette er en af de mest almindelige og farlige fejl.
- Diagnostiske fejl: Forsinket diagnose, forkert diagnose eller manglende handling på unormale testresultater.
- Kirurgiske fejl: Operation på forkert sted, forkert patient eller efterladelse af fremmedlegemer i patienten.
- Kommunikationsfejl: Dårlig overlevering af information mellem vagthold eller afdelinger, hvilket kan føre til kritiske forglemmelser i patientbehandlingen.
Teknologiske Svigt
Moderne sundhedspleje er stærkt afhængig af teknologi, men denne afhængighed medfører sine egne risici.
- Systemnedbrud: Nedbrud i elektroniske patientjournalsystemer (EPJ) kan lamme driften, forhindre adgang til vitale patientoplysninger og forsinke behandlingen.
- Fejl i medicinsk udstyr: En defekt infusionspumpe, en upræcis monitor eller en fejlbehæftet respirator kan have øjeblikkelige og alvorlige konsekvenser.
- Cyberangreb: Hospitaler er attraktive mål for hackere på grund af den store mængde følsomme patientdata. Et ransomware-angreb kan låse systemer og bringe patienters liv i fare.
Processvigt
Ineffektive eller dårligt designede processer kan skabe flaskehalse og muligheder for fejl.
- Mangelfulde hygiejneprocedurer: Utilstrækkelig håndhygiejne eller sterilisation kan føre til hospitalserhvervede infektioner.
- Ineffektiv lagerstyring på apoteker: Dårlig styring kan føre til mangel på livsvigtig medicin eller udløbne lægemidler.
- Uklare patientidentifikationsprocedurer: Svigt i at verificere en patients identitet korrekt kan føre til, at behandlinger eller operationer udføres på den forkerte person.
Eksterne Hændelser
Sundhedsorganisationer opererer ikke i et vakuum og er sårbare over for eksterne faktorer.
- Pandemier: Som COVID-19-pandemien viste, kan en global sundhedskrise lægge et enormt pres på ressourcer, personale og forsyningskæder.
- Naturkatastrofer: Oversvømmelser, brande eller ekstreme vejrforhold kan forhindre adgang til hospitaler og forstyrre driften.
- Ændringer i lovgivning: Nye love eller regulativer kan kræve hurtige og komplekse ændringer i procedurer og systemer.
Strategier til Effektiv Risikostyring
En systematisk tilgang er nødvendig for at håndtere disse mangeartede risici. Det handler om at skabe en kultur og en infrastruktur, der prioriterer sikkerhed i alle led.
Opbygning af en Stærk Sikkerhedskultur
Den vigtigste enkeltfaktor i risikostyring er kulturen. Det indebærer at fremme en såkaldt "no-blame" fejlkultur, hvor medarbejdere opfordres til at indberette fejl og nærved-hændelser uden frygt for straf. Formålet er ikke at finde en syndebuk, men at lære af fejlen for at forbedre systemet. Ledelsen skal gå forrest ved at være åben omkring risici og aktivt involvere medarbejderne i at finde løsninger. Regelmæssig træning i sikkerhedsprocedurer, kommunikation og teamsamarbejde er også afgørende.
Implementering af en Robust Risikostyringsramme
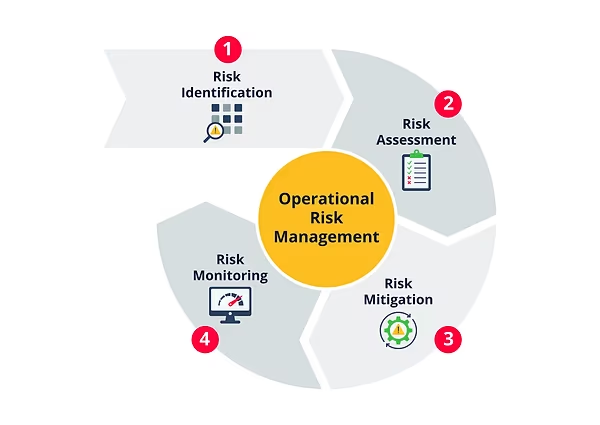
En struktureret ramme sikrer, at risikostyring bliver en integreret del af den daglige drift. Denne ramme bør indeholde fire nøglekomponenter:
- Risikoidentifikation: Aktivt og løbende identificere potentielle risici gennem systemer for hændelsesrapportering, patientfeedback, audits og risikovurderinger af nye procedurer eller teknologier.
- Risikovurdering: Analysere hver identificeret risiko for at vurdere dens sandsynlighed og potentielle konsekvens. Dette hjælper med at prioritere, hvilke risici der kræver mest opmærksomhed og ressourcer. En simpel matrix kan bruges til at klassificere risici som lave, moderate eller høje.
- Risikobegrænsning: Udvikle og implementere konkrete strategier for at reducere eller kontrollere de mest alvorlige risici. Dette kan omfatte indførelse af dobbeltkontrolprocedurer for medicinering, brug af kirurgiske tjeklister, investering i mere pålideligt udstyr eller forbedring af IT-sikkerheden.
- Overvågning og Rapportering: Kontinuerligt overvåge effektiviteten af de implementerede strategier og rapportere om risikostatus til ledelsen. Dette skaber en cyklus af kontinuerlig forbedring, hvor organisationen konstant lærer og tilpasser sig.
Sammenligning af Risikobegrænsende Tiltag
Forskellige risici kræver forskellige løsninger. Tabellen nedenfor illustrerer nogle eksempler på, hvordan man kan gribe forskellige risikotyper an.
| Risikotype | Primær Årsag | Forebyggende Handling |
|---|---|---|
| Menneskelig Fejl (Medicinfejl) | Manglende fokus, forveksling, manglende viden | Dobbeltkontrol ved to sygeplejersker, stregkodescanning af medicin og patientarmbånd, standardiserede procedurer. |
| Teknologisk Svigt (EPJ-nedbrud) | Serverfejl, softwarefejl, cyberangreb | Robuste backup-systemer, regelmæssige systemaudits, nødprocedurer på papir, stærk cybersikkerhed. |
| Processvigt (Hospitalsinfektion) | Uklare eller ignorerede hygiejneprotokoller | Klare retningslinjer (SOPs), regelmæssig træning, synlige påmindelser (plakater), audits af håndhygiejne. |
| Ekstern Hændelse (Forsyningssvigt) | Global mangel, logistiske problemer | Beredskabsplaner, diversificering af leverandører, vedligeholdelse af et strategisk lager af kritisk udstyr. |
Konsekvenserne af Dårlig Risikostyring
Når styringen af operationelle risici svigter, kan konsekvenserne være katastrofale og mangesidede.
- Patient-skade og Død: Den mest alvorlige konsekvens er direkte skade på patienten, hvilket kan variere fra midlertidigt ubehag til permanent handicap eller død.
- Tab af Tillid: Patienter og pårørende mister tilliden til sundhedssystemet, hvilket kan få dem til at undgå nødvendig behandling i fremtiden. Organisationens omdømme lider uoprettelig skade.
- Økonomiske Tab: Fejl fører til erstatningssager, bøder fra tilsynsmyndigheder som Styrelsen for Patientsikkerhed og øgede udgifter til at rette op på skaderne.
- Personalemæssige Konsekvenser: En alvorlig fejl kan være dybt traumatiserende for de involverede medarbejdere, føre til udbrændthed og høj personaleomsætning.
Ofte Stillede Spørgsmål (OSS)
Hvad er den største operationelle risiko på et hospital?
Det varierer, men medicinfejl og hospitalserhvervede infektioner er ofte blandt de mest udbredte og alvorlige risici. Begge kan forebygges gennem stærke processer, god hygiejne og en årvågen sikkerhedskultur.
Hvordan kan patienter selv bidrage til at reducere risici?
Patienter kan spille en aktiv rolle i deres egen sikkerhed. Ved at stille spørgsmål til deres behandling, sikre at personalet verificerer deres identitet før medicingivning eller procedurer, og informere om allergier eller tidligere reaktioner, kan de fungere som et ekstra sikkerhedsnet.
Er elektroniske patientjournaler (EPJ) en fordel eller en risiko?
De er begge dele. EPJ reducerer risikoen for fejl på grund af ulæselig håndskrift og giver hurtig adgang til information. Samtidig introducerer de nye risici som systemnedbrud, dataindtastningsfejl og sårbarhed over for cyberangreb. Nøglen er at maksimere fordelene, mens man aktivt håndterer de nye risici, systemerne medfører.
Afslutningsvis er styring af operationelle risici hjørnestenen i et sikkert og effektivt sundhedsvæsen. Det er ikke en engangsopgave, men en vedvarende proces, der kræver engagement fra alle niveauer i organisationen – fra topledelsen til frontpersonalet. Ved at anerkende de iboende risici i sundhedspleje og proaktivt implementere strategier for at håndtere dem, kan vi bygge et mere modstandsdygtigt sundhedssystem, der leverer den bedst mulige pleje og beskytter det mest dyrebare, vi har: patienternes liv og helbred.
Hvis du vil læse andre artikler, der ligner Styring af Operationelle Risici i Sundhedsvæsenet, kan du besøge kategorien Sundhed.