14/05/2011
Når vi træder ind på et hospital eller en klinik, lægger vi vores helbred og tillid i hænderne på professionelle. Vi forventer den højeste standard for pleje og sikkerhed. Men bag kulisserne er et hospital en utroligt kompleks organisation, hvor tusindvis af processer, mennesker og teknologier skal fungere fejlfrit sammen hver eneste dag. I denne komplekse verden er begrebet 'operationel risiko' ikke bare et forretningsterm, men en fundamental grundsten for at sikre patientsikkerhed. At forstå, hvordan sundhedsvæsenet håndterer disse risici, er afgørende for at bevare tilliden til systemet og forbedre behandlingskvaliteten for alle.
Hvad er Operationel Risiko i Sundhedsvæsenet?
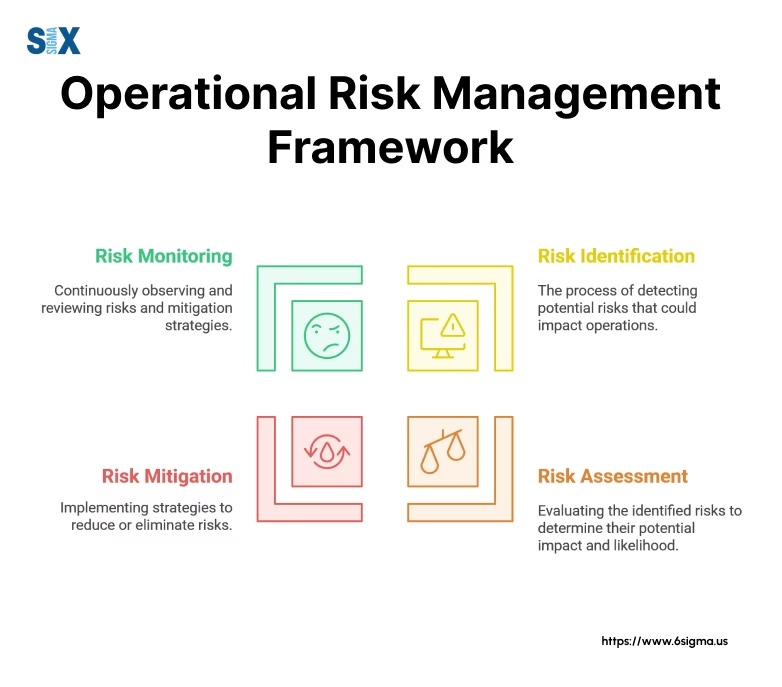
I en sundhedskontekst kan operationel risiko defineres som risikoen for tab eller skade som følge af utilstrækkelige eller fejlslagne interne processer, menneskelige fejl, systemnedbrud eller eksterne hændelser. Det dækker over et bredt spektrum af potentielle problemer, der kan påvirke en patients behandlingsforløb og generelle velbefindende direkte eller indirekte.
Tænk på det som alle de ting, der kan gå galt i den daglige drift af et hospital, som ikke er direkte relateret til en patients sygdoms natur. Dette kan inkludere:
- Menneskelige fejl: En sygeplejerske giver forkert medicin, en kirurg opererer på det forkerte sted, eller en laborant forveksler prøver.
- Procesfejl: Mangelfulde hygiejneprocedurer, der fører til hospitalsinfektioner, dårlig kommunikation mellem afdelinger ved overlevering af en patient, eller en ineffektiv proces for bestilling af kritisk udstyr.
- Systemfejl: Nedbrud i det elektroniske journalsystem (EPJ), hvilket forhindrer adgang til vitale patientoplysninger, eller fejl i medicinsk udstyr som en respirator eller en scanner.
- Eksterne hændelser: En pandemi, der overbelaster hospitalets kapacitet, et strømsvigt, der påvirker kritisk udstyr, eller en forsyningskædekrise, der fører til mangel på medicin.
Målet med at håndtere operationel risiko er ikke at opnå en fuldstændig fejlfri organisation – det er urealistisk. Målet er at bygge robuste systemer, der minimerer sandsynligheden for, at fejl opstår, og som fanger dem, inden de forårsager skade på en patient.
Compliance Risiko: Når Reglerne Beskytter Patienten
En af de vigtigste underkategorier af operationel risiko er 'compliance risiko'. Dette er risikoen for, at et hospital eller en sundhedsorganisation ikke overholder gældende lovgivning, regler, standarder eller etiske retningslinjer. I Danmark er sundhedssektoren stærkt reguleret for at beskytte patienterne, og manglende overholdelse kan have alvorlige konsekvenser.
Compliance risiko er ikke blot et spørgsmål om at undgå bøder fra myndighederne. Det handler om at sikre grundlæggende patientrettigheder og sikkerhedsstandarder. Eksempler på områder, hvor compliance risiko er kritisk, inkluderer:
- Persondatasikkerhed (GDPR): Hospitaler håndterer ekstremt følsomme personoplysninger. Manglende overholdelse af GDPR kan føre til datalæk, hvor patienters private helbredsoplysninger kompromitteres.
- Sundhedsloven: Denne lov fastlægger patienters rettigheder, herunder retten til informeret samtykke, aktindsigt og tavshedspligt. Brud på disse regler er en alvorlig compliance-fejl.
- Retningslinjer fra Sundhedsstyrelsen: Myndighederne udstikker nationale kliniske retningslinjer og standarder for alt fra hygiejne til behandling af specifikke sygdomme. At afvige fra disse uden en stærk faglig begrundelse udgør en risiko.
- Arbejdsmiljølovgivning: At sikre et sikkert og sundt arbejdsmiljø for personalet er også en del af compliance. Et presset og usundt arbejdsmiljø øger risikoen for fejl, der kan gå ud over patienterne.
En fejl i overholdelse af reglerne er derfor en operationel fejl. Hvis en patient f.eks. får en infektion på grund af manglende overholdelse af hygiejneregler, er det både en procesfejl (operationel risiko) og et brud på fastsatte standarder (compliance risiko).
Hvordan Hospitaler Kategoriserer Risici
For at håndtere risici effektivt, er hospitaler nødt til at kategorisere dem. Dette hjælper med at identificere, hvor i organisationen problemerne opstår, og hvilke procedurer der skal forbedres. Selvom terminologien kan variere, kan risici ofte inddeles i kategorier, der ligner dem, man ser i andre komplekse industrier:
- Patienter, Behandlinger og Procedurer: Risiko relateret til kerneproduktet. F.eks. fejl i at indhente informeret samtykke før en operation, brug af en forældet behandlingsmetode eller fejl i patientidentifikation.
- Udførelse, Levering og Processtyring: Risiko i de understøttende processer. F.eks. fejl i steriliseringsprocessen af kirurgisk udstyr, forsinkelser i laboratoriet, der forsinker en diagnose, eller manglende overholdelse af regler for håndtering af farligt affald.
- Intern Svig: Risiko relateret til bevidst forkert handling fra medarbejdere. F.eks. en medarbejder, der uberettiget tilgår en kendt persons journal, eller svindel med regninger til det offentlige.
- Ansættelsespraksis og Arbejdspladssikkerhed: Risiko relateret til personalet. F.eks. utilstrækkelig bemanding, der fører til udbrændthed og fejl, manglende oplæring i nyt udstyr, eller mobning på arbejdspladsen, der skaber en dårlig sikkerhedskultur.
Driftsmodellen for Risikostyring: En Proaktiv Tilgang
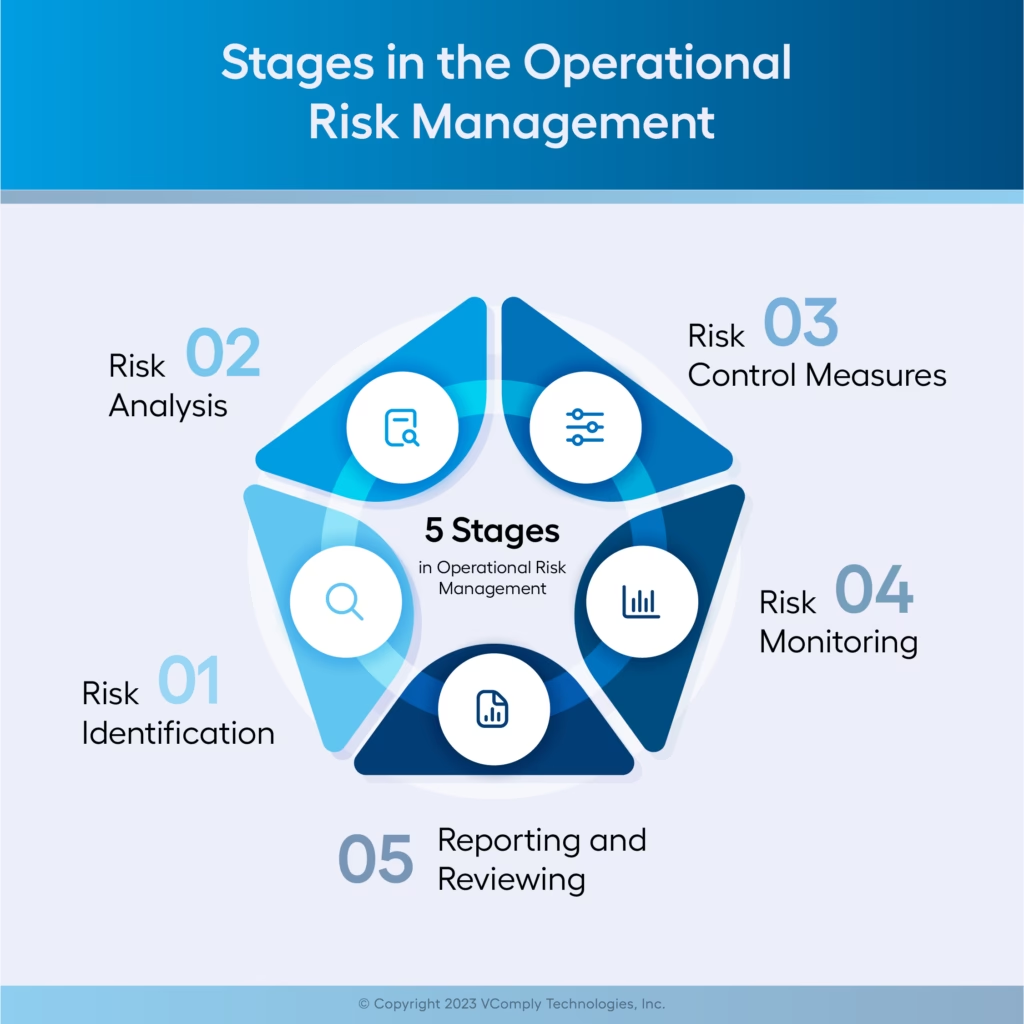
Moderne hospitaler venter ikke på, at der sker en fejl. De arbejder proaktivt for at forhindre dem gennem en struktureret driftsmodel for risikostyring. Kernen i denne model er en kontinuerlig cyklus af vurdering, afbødning og overvågning.
- Vurdering (Assessment): Det første skridt er at identificere potentielle risici. Dette gøres gennem systematisk analyse af alle processer på hospitalet. Man spørger: 'Hvad kan gå galt her? Hvad er sandsynligheden for, at det sker? Og hvad er konsekvenserne, hvis det sker?' Værktøjer som risikomatrixer og FMEA (Failure Mode and Effect Analysis) anvendes til at prioritere de mest kritiske risici.
- Afbødning (Mitigation): Når en risiko er identificeret og vurderet, implementeres foranstaltninger for at reducere den. Dette kan være alt fra simple løsninger til komplekse systemændringer. Eksempler inkluderer:
- Indførelse af tjeklister (f.eks. WHO's 'Surgical Safety Checklist').
- 'Dobbelt-tjek' procedurer for udlevering af højrisikomedicin.
- Regelmæssig træning og simulation for personalet i kritiske situationer.
- Implementering af teknologiske barrierer, f.eks. software der advarer, hvis en læge er ved at ordinere medicin, patienten er allergisk overfor.
- Overvågning (Monitoring): Risikostyring er en vedvarende proces. Hospitaler overvåger konstant deres præstationer for at se, om afbødningstiltagene virker, og om nye risici opstår. Dette sker gennem:
- Analyse af data fra Utilsigtede Hændelser (UTH), hvor personalet indberetter fejl og nær-fejl.
- Regelmæssige audits og inspektioner af afdelinger.
- Monitorering af nøgletal som infektionsrater, genindlæggelser og patienttilfredshed.
Sammenligning af Hospitaler med og uden Effektiv Risikostyring
| Område | Hospital med Stærk Risikostyring | Hospital med Svag Risikostyring |
|---|---|---|
| Patientsikkerhed | Færre fejl, lavere infektionsrater, systematisk læring af fejl. | Gentagne fejl, højere rater af undgåelige skader, 'brandslukning' som primær reaktion. |
| Personale Trivsel | Klarhed over roller og ansvar, psykologisk tryghed til at indberette fejl, lavere stress. | Uklarhed, frygtkultur ('blame culture'), højere personaleudskiftning og sygefravær. |
| Overholdelse af Lovgivning | Proaktive audits, løbende opdatering af procedurer, færre anmærkninger fra tilsyn. | Reaktiv tilgang, forældede procedurer, risiko for påbud og bøder. |
| Offentlig Tillid | Høj tillid, godt omdømme, åbenhed om resultater. | Eroderet tillid, dårlig presse, manglende gennemsigtighed. |
Ofte Stillede Spørgsmål (FAQ)
- Hvad er den største operationelle risiko på et hospital?
- Det er svært at udpege én enkelt risiko, da det varierer mellem afdelinger og hospitaler. Dog er medicineringsfejl, hospitalserhvervede infektioner og fejl i kommunikationen under patientoverdragelser globalt anerkendt som nogle af de mest alvorlige og hyppige risici for patientsikkerheden.
- Hvordan kan jeg som patient bidrage til min egen sikkerhed?
- Patienter spiller en aktiv rolle i sikkerheden. Vær ikke bange for at stille spørgsmål til personalet om din behandling eller medicin. Sørg for, at de bekræfter dit navn og fødselsdato, før de giver dig medicin eller udfører en procedure. Informer dem om al din medicin og eventuelle allergier. En informeret og engageret patient er en mere sikker patient.
- Er alle fejl på et hospital et resultat af dårlig risikostyring?
- Nej, ikke nødvendigvis. Mennesker kan begå fejl, selv i de bedste systemer. Målet med god risikostyring er at skabe flere sikkerhedsbarrierer, så en enkelt menneskelig fejl ikke automatisk fører til skade på en patient. Det handler om at designe systemet, så det er svært at gøre det forkerte og let at gøre det rigtige.
Konklusionen er klar: Effektiv håndtering af operationel risiko og compliance er ikke en administrativ byrde, men selve fundamentet for et sikkert og velfungerende sundhedsvæsen. Det er en kontinuerlig og dynamisk proces, der kræver engagement fra ledelse til frontlinjepersonale. For patienten betyder det en tryghed i, at der arbejdes systematisk på at forebygge fejl, lære af dem, der sker, og konstant forbedre kvaliteten af pleje og behandling.
Hvis du vil læse andre artikler, der ligner Risikostyring på Hospitaler: Din Sikkerhed Først, kan du besøge kategorien Sundhed.