24/05/2024
I en verden, der konstant forandrer sig, er sundhedssektoren under et stadigt pres for at levere uafbrudt og sikker patientpleje. Begivenheder som COVID-19-pandemien har med al tydelighed vist, hvor sårbare hospitaler, klinikker og apoteker kan være over for uforudsete hændelser. Evnen til at opretholde kritiske funktioner under en krise er ikke længere en luksus, men en absolut nødvendighed. Her kommer Business Continuity Management (BCM), eller på dansk 'forretningskontinuitetsstyring', ind i billedet som en afgørende disciplin for at sikre, at patienternes helbred og sikkerhed altid er i første række, uanset hvilke udfordringer der måtte opstå.
BCM er en holistisk ledelsesproces, der identificerer potentielle trusler mod en organisation og de konsekvenser, disse trusler kan have for driften. Processen giver en ramme for at opbygge organisatorisk modstandskraft med evnen til at reagere effektivt, og derved beskytte organisationens interesser, omdømme, brand og værdiskabende aktiviteter. For sundhedssektoren betyder dette helt konkret at sikre fortsat drift af operationsstuer, akutmodtagelser, medicinudlevering og adgang til patientjournaler, selv når det utænkelige sker.
Hvad er Business Continuity Management (BCM) i Praksis?
Mange forveksler BCM med en simpel IT-katastrofeplan, men det er langt mere omfattende. BCM handler om hele organisationens evne til at fortsætte sit arbejde. Det omfatter mennesker, processer, teknologi og faciliteter. En vellykket BCM-strategi bygger på en dybdegående forståelse af, hvad der er mest kritisk for organisationen – i sundhedsvæsenets tilfælde, hvad der er mest kritisk for patientbehandlingen.
Kernen i BCM er en Business Continuity Plan (BCP), som er den konkrete, dokumenterede plan, der beskriver, hvordan organisationen vil genoptage sine funktioner efter en forstyrrelse. Planen er ikke en statisk manual, der samler støv på en hylde; den er et levende dokument, der skal testes, revideres og forankres i hele organisationen. Det handler om at skabe et stærkt beredskab, hvor medarbejdere ved præcis, hvad de skal gøre i en krisesituation. Fra sygeplejersken på afdelingen til apotekeren bag disken – alle skal kende deres rolle.
De Største Operationelle Risici for Sundhedssektoren
Efter pandemien er fokus på operationel robusthed steget markant. Sundhedsorganisationer står over for en række unikke og intensiverede risici, som kræver proaktiv håndtering:
- IT-forstyrrelser: Sundhedsvæsenet er dybt afhængigt af digitale systemer som elektroniske patientjournaler (EPJ), bookingsystemer og medicinsk udstyr, der er tilsluttet netværket. Et cyberangreb med ransomware eller et systemnedbrud kan lamme et helt hospital og bringe patientsikkerheden i fare.
- Datakompromittering: Patientdata er yderst følsomme. Et brud på datasikkerheden, hvor persondata lækkes, kan have katastrofale konsekvenser for patienternes tillid og medføre massive bøder under GDPR-lovgivningen.
- Tredjepartsrisiko: Hospitaler og apoteker er afhængige af et komplekst netværk af leverandører – fra medicinalfirmaer og producenter af medicinsk udstyr til IT-leverandører og rengøringsselskaber. Hvis en kritisk leverandør svigter, kan det direkte påvirke evnen til at behandle patienter.
- Medarbejdernes trivsel: En ofte overset, men kritisk risiko. Højt arbejdspres, stress og udbrændthed blandt sundhedspersonale kan føre til fejl, nedsat kvalitet i behandlingen og høj personaleomsætning. En krise forværrer ofte disse forhold markant. At sikre personalets trivsel er derfor en central del af et robust beredskab.
- Regulatorisk risiko: Sundhedssektoren er underlagt streng lovgivning og mange standarder. Manglende overholdelse kan føre til juridiske konsekvenser og skade organisationens omdømme.
- Geopolitisk risiko og forsyningskædeproblemer: Globale konflikter eller kriser kan forstyrre forsyningen af essentiel medicin, værnemidler eller reservedele til medicinsk udstyr.
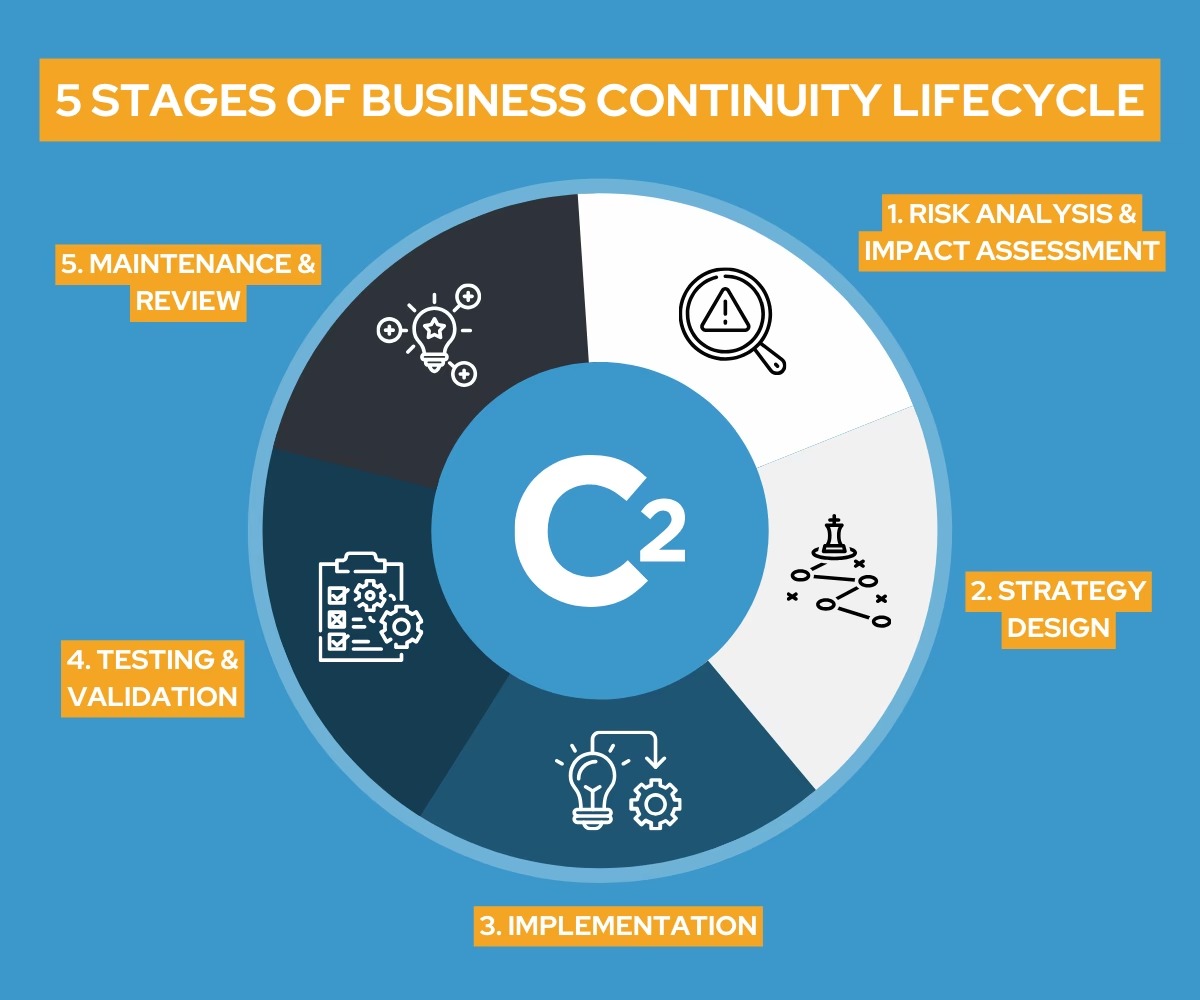
Opbygning af en Robust Beredskabsplan (BCP)
At udvikle en effektiv beredskabsplan kræver en systematisk tilgang. Processen kan opdeles i flere faser:
- Business Impact Analysis (BIA): Første skridt er at identificere organisationens mest kritiske funktioner og processer. For et hospital kan det være akutmodtagelsen, intensivafdelingen og operationsstuerne. For et apotek kan det være receptekspedition og medicinlagerstyring. BIA-processen analyserer konsekvenserne af en forstyrrelse over tid og fastsætter, hvor hurtigt hver funktion skal være genoprettet (Recovery Time Objective - RTO).
- Risikovurdering: Her identificeres de specifikke trusler, der kan ramme de kritiske funktioner. Dette kan spænde fra strømsvigt og oversvømmelser til cyberangreb og pandemier. Sandsynligheden for og konsekvensen af hver trussel vurderes.
- Strategiudvikling: Baseret på BIA og risikovurderingen udvikles strategier for at sikre kontinuitet. Eksempler kan være:
- Implementering af nødstrømsgeneratorer.
- Aftaler med alternative leverandører af medicin.
- Etablering af manuelle nødprocedurer for patientregistrering, hvis IT-systemerne svigter.
- Krydstræning af personale, så de kan dække for hinanden.
- Sikre cloud-baserede backups af kritiske data.
- Planudvikling og implementering: Selve BCP'en skrives. Den skal være klar, koncis og handlingsorienteret. Planen skal indeholde tydelige ansvarsfordelinger, kontaktlister, kommunikationsplaner for både internt og eksternt brug (patienter, pårørende, presse) og trin-for-trin vejledninger for de forskellige scenarier.
- Test, træning og vedligeholdelse: En plan er værdiløs, hvis den ikke virker i praksis. Derfor er det afgørende at teste den regelmæssigt gennem øvelser og simuleringer. Dette afslører svagheder i planen og sikrer, at medarbejderne er fortrolige med deres roller. Planen skal opdateres mindst én gang om året eller ved større organisatoriske ændringer.
Sammenligning: Hospital med og uden BCM
Forskellen på at have en gennemtænkt BCM-strategi og ikke at have en bliver tydelig under en krise. Nedenstående tabel illustrerer et scenarie med et omfattende IT-nedbrud forårsaget af et cyberangreb.
| Funktion | Hospital UDEN BCM | Hospital MED BCM |
|---|---|---|
| Adgang til Patientjournaler | Total kaos. Personalet kan ikke tilgå kritiske patientoplysninger, medicinhistorik eller allergier. Behandlinger forsinkes, og risikoen for fejl er enorm. | Manuelle nødprocedurer aktiveres øjeblikkeligt. Der er printede oversigter over de mest kritiske patienter. Offline-versioner af journaler er tilgængelige på sikrede computere. |
| Intern Kommunikation | Forvirring og panik. Ingen kender kommandovejen. Information spredes via rygter. | En foruddefineret kommunikationsplan træder i kraft. Kriseledelsen samles. Der bruges alternative kommunikationskanaler som walkie-talkies eller en SMS-kæde. |
| Patientpleje | Kritiske operationer må udskydes. Akutmodtagelsen omdirigerer patienter. Medicinering bliver usikker uden adgang til doseringsoplysninger. | Prioritering af patienter sker efter en fastlagt plan. Nødvendige operationer kan fortsætte ved hjælp af manuelle procedurer. Apoteket har backup-systemer til medicinudlevering. |
| Genopretningstid | Uger eller måneder. Langvarig skade på omdømme og patienttillid. | Timer eller dage. En trin-for-trin genopretningsplan for IT-systemerne er klar og testes regelmæssigt. Skaden minimeres. |
Ofte Stillede Spørgsmål (OSS)
Hvad er forskellen på BCM og krisestyring?
BCM er den proaktive proces med at planlægge og forberede sig på forstyrrelser for at sikre, at organisationen kan fortsætte sine kernefunktioner. Krisestyring er den reaktive proces, der håndterer selve hændelsen, når den indtræffer. En god BCM-plan er fundamentet for effektiv krisestyring.

Er BCM kun for store hospitaler?
Absolut ikke. Selvom omfanget vil variere, er principperne i BCM relevante for alle sundhedsorganisationer, uanset størrelse. En lille lægepraksis eller et lokalt apotek er lige så sårbart over for strømsvigt, IT-problemer eller personalemangel og har brug for en plan for at beskytte sine patienter og sin drift.
Hvor ofte skal vi teste vores beredskabsplan?
Det anbefales at udføre tests mindst én gang om året. Der findes forskellige typer tests, fra simple skrivebordsøvelser, hvor man gennemgår et scenarie teoretisk, til fuldskala-simuleringer, der involverer hele afdelinger. Det er også afgørende at opdatere planen, hver gang der sker væsentlige ændringer i organisationen, f.eks. ved implementering af et nyt IT-system eller ændringer i leverandørkæden.
Hvordan hænger BCM sammen med patientsikkerhed?
BCM er en direkte investering i patientsikkerhed. Ved at sikre, at kritiske systemer, processer og personaleressourcer er tilgængelige under en krise, minimerer man risikoen for behandlingsfejl, forsinkelser og andre hændelser, der kan skade patienterne. En robust BCM-strategi er et bevis på, at organisationen tager sit ansvar for patienternes ve og vel alvorligt.
Afslutningsvis er Business Continuity Management ikke blot en administrativ øvelse eller et IT-projekt. Det er en fundamental del af en sundhedsorganisations kerneopgave: at levere sikker og kontinuerlig pleje. Ved at omfavne en proaktiv tilgang til risikostyring og beredskabsplanlægning kan hospitaler, klinikker og apoteker bygge den robusthed, der er nødvendig for at navigere i en usikker fremtid og altid sætte patienten først.
Hvis du vil læse andre artikler, der ligner Sikring af Patientpleje: Beredskab i Sundheden, kan du besøge kategorien Sundhed.