09/12/2011
I en tid med stigende pres på sundhedsvæsenet, demografiske ændringer og begrænsede ressourcer er behovet for effektivitet og optimering større end nogensinde. Hospitaler, klinikker og andre sundhedsorganisationer ved, hvor de vil hen: De ønsker at levere fremragende patientpleje, forbedre kvaliteten, reducere omkostningerne og sikre et godt arbejdsmiljø for personalet. Udfordringen ligger i, hvordan man når dertil. Hvad er den bedste tilgang til at forbedre organisationens driftsmodel, og hvordan sikrer man, at forandringer ikke kun implementeres, men også fastholdes?
Mange organisationer kæmper med at opnå reel operationel effektivitet. Ofte skyldes det to grundlæggende problemer: For det første bliver ændringer implementeret i siloer, ukoordineret på tværs af afdelinger og faggrupper. Kirurgisk afdeling optimerer én proces, mens akutmodtagelsen optimerer en anden, uden at man ser på den samlede patientrejse. For det andet bliver nye initiativer sjældent fuldt ud forankret i den daglige drift, hvilket betyder, at de positive effekter hurtigt forsvinder, og personalet vender tilbage til gamle vaner. Men denne cyklus kan brydes.
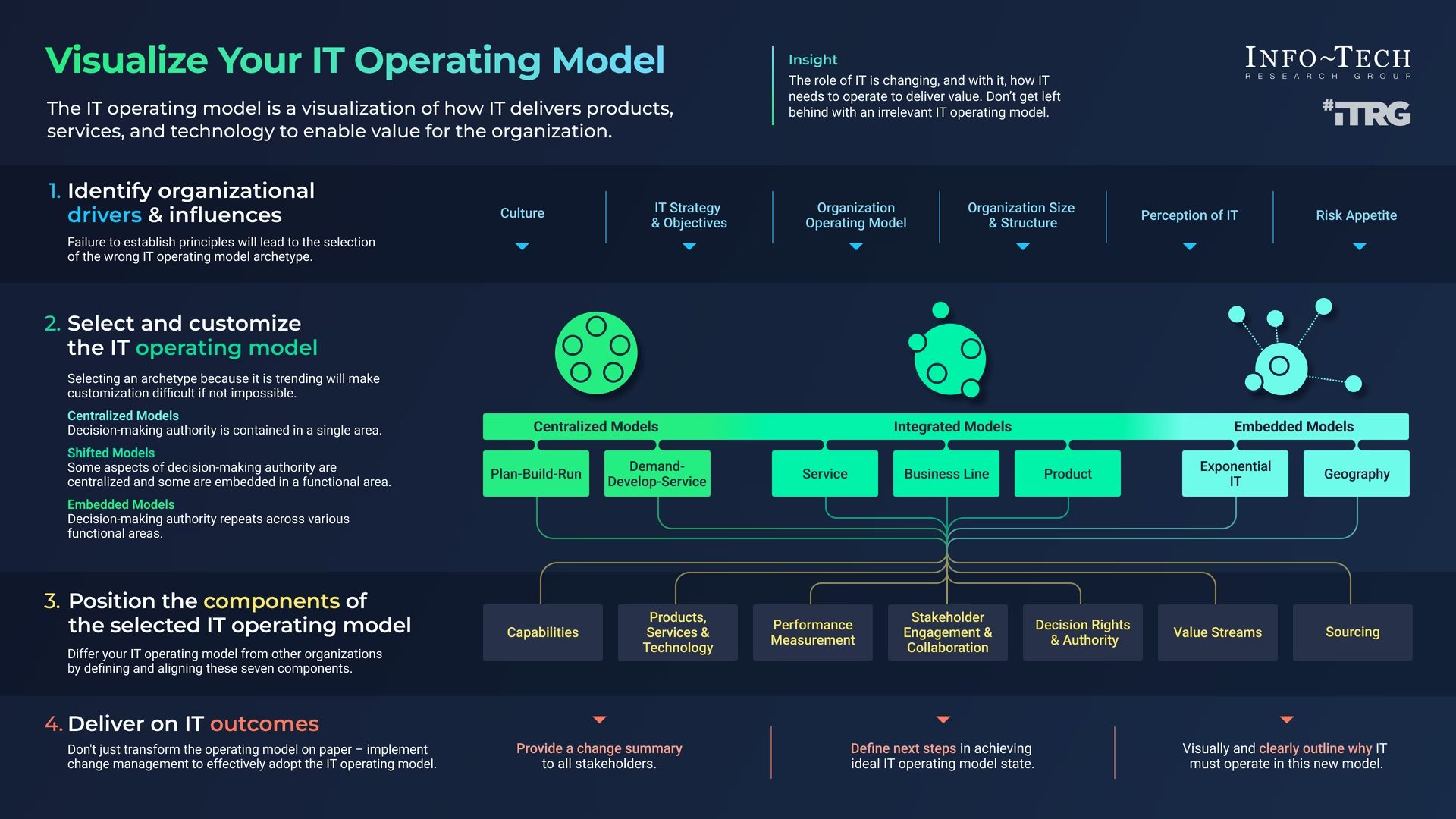
Hvad er en driftsmodel i sundhedsvæsenet?
En driftsmodel er meget mere end et organisationsdiagram. Det er det komplekse økosystem, der definerer, hvordan en sundhedsorganisation leverer værdi – altså patientbehandling. Den omfatter samspillet mellem flere kerneelementer:
- Mennesker: Roller, ansvarsområder, kompetencer og samarbejdsrelationer blandt læger, sygeplejersker, terapeuter, administrativt personale og ledelse.
- Processer: De kliniske og administrative arbejdsgange, der udgør patientforløbet – fra henvisning og indlæggelse til diagnose, behandling og udskrivelse.
- Teknologi og systemer: Elektroniske patientjournaler (EPJ), medicinsk udstyr, bookingsystemer og de data, der driver beslutningstagning.
- Struktur og styring: Den organisatoriske opbygning, afdelingsstrukturer, ledelseshierarki og de målinger (KPI'er), der bruges til at overvåge og styre performance.
En effektiv driftsmodel sikrer, at disse elementer arbejder harmonisk sammen for at opnå de strategiske mål. Når de er ude af trit, opstår der ineffektivitet, flaskehalse, dårlig kommunikation og i sidste ende en ringere patientoplevelse.
Tre skridt til en mere effektiv driftsmodel i sundhedssektoren
For at opnå varige forbedringer og skabe en mere robust og patientcentreret organisation, er der tre afgørende principper, som enhver sundhedsleder bør følge.
1. Anerkend, at driftsmodellen er multidimensionel
Den største fejl er at tro, at man kan optimere én del af systemet isoleret fra resten. Man kan ikke indføre en ny teknologi uden at tilpasse arbejdsprocesserne og opkvalificere personalet. Man kan ikke ændre en afdelingsstruktur uden at overveje, hvordan det påvirker kommunikationsvejene og det tværfaglige samarbejde. En holistisk tilgang er nødvendig.
Dette kræver et stærkt fokus på tværfagligt samarbejde. I stedet for at lade hver afdeling optimere for sig selv, skal ledelsen facilitere workshops og arbejdsgrupper, hvor repræsentanter fra alle relevante faggrupper (læger, sygeplejersker, portører, sekretærer, IT) samles for at kortlægge og forbedre hele patientforløb. Ved at visualisere den samlede patientrejse bliver det tydeligt, hvor overleveringerne fejler, hvor der opstår unødig ventetid, og hvor kommunikationen brister. Kun ved at se på hele systemet kan man finde de rigtige løsninger.
2. Gør styring af driftsmodellen til en løbende proces
Operationel effektivitet er ikke et engangsprojekt, der kan afsluttes. Det er en disciplin, der skal integreres i organisationens DNA. Verden ændrer sig konstant: nye behandlingsmetoder opstår, patienternes forventninger udvikler sig, og teknologien giver nye muligheder. Derfor skal driftsmodellen løbende overvåges, evalueres og justeres.
Dette indebærer en kultur af kontinuerlig forbedring. Ledelsen skal definere klare og meningsfulde nøgletal (KPI'er), der afspejler både klinisk kvalitet, patienttilfredshed og operationel effektivitet (f.eks. ventetider, genindlæggelsesrater, personaleomsætning). Disse data skal gøres tilgængelige og bruges aktivt på tavlemøder og i de enkelte teams til at identificere problemer og iværksætte forbedringsinitiativer. Ved at gøre data til en naturlig del af den daglige dialog, bevæger man sig fra brandslukning til proaktiv optimering.

3. Undgå at outsource ansvaret – skab intern forankring
Mens eksterne konsulenter kan være nyttige til at igangsætte en forandringsproces, er den langsigtede succes afhængig af, at organisationen selv tager ejerskab. Evnen til at designe, implementere og løbende forbedre sin egen driftsmodel er en kritisk konkurrencefordel. Ansvaret skal være fuldt integreret i organisationen.
For at opnå denne intern forankring er det afgørende at definere klare roller og ansvar. Hvem har det overordnede ansvar for at optimere patientflowet på tværs af hospitalet? Hvem sikrer, at nye kliniske retningslinjer bliver implementeret ensartet i alle relevante afdelinger? Ved at tildele dette ansvar til interne medarbejdere og ledere – og give dem den nødvendige tid og de rette kompetencer – sikrer man, at fokus på effektivitet fastholdes, længe efter at projektgrupperne er opløst. Det handler om at opbygge en intern kapabilitet, der gør organisationen i stand til selv at drive sin udvikling.
Sammenligning: Traditionel vs. Optimeret Tilgang
| Aspekt | Traditionel Tilgang | Optimeret Driftsmodel |
|---|---|---|
| Fokus | Afdelingsspecifik optimering (siloer) | Helhedsorienteret, tværgående patientforløb |
| Forandringstype | Store, afgrænsede projekter | Løbende, datadrevne forbedringer |
| Ansvar | Ofte hos midlertidige projektledere eller eksterne konsulenter | Klart defineret og forankret internt i linjeledelsen |
| Resultat | Kortvarige gevinster, der sjældent fastholdes | Varig effektivitet og en kultur for forbedring |
Ofte stillede spørgsmål (FAQ)
Hvor skal vi starte, hvis vores ressourcer er begrænsede?
Det er en almindelig bekymring. Nøglen er at starte småt og fokuseret. I stedet for at forsøge at ændre hele hospitalet på én gang, så udvælg et enkelt, velafgrænset patientforløb, hvor der er kendte udfordringer – f.eks. forløbet for patienter med hoftenær fraktur. Gennemgå dette forløb fra start til slut, identificer den største flaskehals eller det mest kritiske problem, og fokuser jeres indsats dér. Succesen fra dette pilotprojekt kan skabe momentum og frigøre ressourcer til at tage fat på det næste område.
Hvordan får vi læger og sygeplejersker med ombord på forandringerne?
Klinisk ejerskab er altafgørende. Forandringer, der opfattes som topstyrede administrative øvelser, vil møde modstand. Involver derfor de kliniske medarbejdere fra allerførste færd. Brug data til at vise dem, hvor problemerne ligger, og lad dem være med til at designe løsningerne. Forandringerne skal præsenteres som en måde at fjerne forhindringer på, så de kan bruge mere tid på det, de er uddannet til: at behandle patienter. Når de oplever, at deres hverdag bliver lettere og patientplejen bedre, vil de blive de stærkeste fortalere for forandringen.
Er dette ikke bare endnu et administrativt projekt, der skaber mere bureaukrati?
Tværtimod. Målet med at optimere driftsmodellen er at reducere unødvendigt bureaukrati, fjerne ineffektive arbejdsgange og gøre det daglige arbejde mere smidigt. Det handler ikke om at skabe flere regler, men om at designe et system, hvor de rigtige ressourcer er på det rigtige sted på det rigtige tidspunkt. Når driftsmodellen er effektiv, frigøres tid og ressourcer fra brandslukning og administrative byrder til direkte patientkontakt og faglig udvikling. Det er en investering i en mere bæredygtig og mindre stressende arbejdsdag for alle.
At skabe en effektiv sundhedsorganisation er en rejse, ikke en destination. Det kræver modet til at se på hele systemet, viljen til at basere beslutninger på data og disciplinen til at gøre forbedring til en del af den daglige kultur. Ved at anerkende kompleksiteten, styre processen løbende og forankre ansvaret internt, kan enhver sundhedsorganisation tage afgørende skridt mod en fremtid med højere kvalitet, større patienttilfredshed og en stærkere, mere robust drift.
Hvis du vil læse andre artikler, der ligner Optimer driften i sundhedssektoren, kan du besøge kategorien Sundhed.
