19/02/2016
Kronisk hepatitis B er en global sundhedsudfordring, der påvirker over 250 millioner mennesker verden over. Selvom infektionen ofte forløber uden symptomer i mange år, udgør den en betydelig risiko for alvorlige leversygdomme som skrumpelever og leverkræft. Takket være moderne medicin kan virussen holdes effektivt nede, hvilket giver patienter en forventet levetid på linje med den generelle befolkning. Men denne behandling er typisk livslang. Dette rejser et centralt spørgsmål for både læger og patienter: Er det muligt at stoppe behandlingen, og i så fald, hvornår er det sikkert at gøre det? Denne artikel dykker ned i den komplekse balance mellem fordele og risici ved at afslutte behandlingen for kronisk hepatitis B.
 It induces a long‐term immunological response, as evidenced by moderate virologic response and HBeAg seroconversion rates of up to 63% and 27% respectively, and has a finite treatment duration with a <5% chance of functional cure after 48 weeks of treatment (Table 1).[/caption]
It induces a long‐term immunological response, as evidenced by moderate virologic response and HBeAg seroconversion rates of up to 63% and 27% respectively, and has a finite treatment duration with a <5% chance of functional cure after 48 weeks of treatment (Table 1).[/caption]
- Hvad er Kronisk Hepatitis B?
- Behandlingens Formål: At Kontrollere Virussen
- Moderne Behandling: Nukleos(t)idanaloger (NA)
- Udfordringen: Hvornår kan man Stoppe Behandlingen?
- Risikoen ved Behandlingsstop: Vigtigheden af Tæt Opfølgning
- Ofte Stillede Spørgsmål (FAQ)
- Konklusion: En Personlig Beslutning under Ekspertvejledning
Hvad er Kronisk Hepatitis B?
Hepatitis B er en virusinfektion, der angriber leveren. Når en person bliver smittet som voksen, vil immunsystemet i de fleste tilfælde bekæmpe virussen inden for seks måneder (akut hepatitis B). Men hvis virussen forbliver i kroppen i mere end seks måneder, kaldes tilstanden kronisk hepatitis B. Dette sker oftere, hvis man bliver smittet som spæd eller lille barn. Den kroniske tilstand er lumsk, fordi den sjældent giver symptomer i de tidlige faser. Mange ved derfor ikke, at de er smittede, før der opstår tegn på leverskade. Derfor er screening af risikogrupper afgørende for at opdage infektionen i tide og iværksætte den rette overvågning og behandling.
Behandlingens Formål: At Kontrollere Virussen
Målet med behandlingen for kronisk hepatitis B er ikke nødvendigvis at udrydde virussen fuldstændigt, hvilket er ekstremt svært. Hovedformålet er at undertrykke virussets evne til at formere sig. Når virusmængden (HBV DNA) i blodet er lav eller umålelig, mindskes inflammationen i leveren markant. Dette forhindrer eller bremser udviklingen af arvæv (fibrose), som over tid kan føre til skrumpelever (cirrose) og i sidste ende leverkræft. Behandlingen forvandler en potentielt livstruende sygdom til en håndterbar kronisk tilstand.
Moderne Behandling: Nukleos(t)idanaloger (NA)
Den primære behandling i dag består af en gruppe lægemidler kaldet nukleos(t)idanaloger (NA). Disse tages som en pille én gang dagligt og er yderst effektive og har få bivirkninger for de fleste. De virker ved at blokere et enzym, som virussen bruger til at kopiere sig selv, hvilket effektivt stopper dens formering.
De mest anvendte præparater er:
- Entecavir (ETV)
- Tenofovir disoproxil fumarat (TDF)
- Tenofovir alafenamid (TAF)
Selvom alle tre er meget effektive til at undertrykke virussen, er der små forskelle i deres bivirkningsprofiler, især med hensyn til nyrer og knogler. TAF anses generelt for at være mere skånsom for nyrer og knogletæthed end TDF, hvilket kan være en fordel ved langvarig behandling, især for ældre patienter eller personer med eksisterende risikofaktorer.
Sammenligning af Anbefalede NA-præparater
| Præparat | Effektivitet | Resistensrisiko | Primære Overvejelser |
|---|---|---|---|
| Entecavir (ETV) | Høj | Meget lav | Generelt veltolereret. Skal tages på tom mave. |
| Tenofovir DF (TDF) | Høj | Meget lav | Kan i sjældne tilfælde påvirke nyrefunktion og knogletæthed ved lang tids brug. |
| Tenofovir AF (TAF) | Høj | Meget lav | Nyere version af Tenofovir med mindre påvirkning af nyrer og knogler. Foretrækkes ofte ved risikofaktorer. |
Udfordringen: Hvornår kan man Stoppe Behandlingen?
Selvom NA-behandling er effektiv, opnår kun få patienter en såkaldt funktionel helbredelse. Dette defineres som tab af overfladeproteinet HBsAg og betyder, at immunsystemet har opnået varig kontrol over virussen. Da dette sjældent sker under behandling, er standardanbefalingen ofte livslang medicinering. Dette medfører dog potentielle langsigtede bivirkninger, omkostninger og en byrde for patienten i form af daglig medicinindtagelse.
Derfor er der stigende interesse for at identificere en undergruppe af patienter, der sikkert kan stoppe behandlingen. Tanken er, at et behandlingsstop kan provokere immunsystemet til at genkende og bekæmpe den resterende virus, hvilket potentielt kan føre til en funktionel helbredelse. Dette er dog en balancegang med betydelige risici.
Hvem er Kandidater til Behandlingsstop?
Beslutningen om at stoppe behandlingen er yderst kompleks og skal altid træffes i tæt samråd med en leverspecialist. Internationale retningslinjer er ikke helt enige, men visse kriterier går igen:
- Ingen Skrumpelever (Cirrose): Dette er det absolut vigtigste kriterium. Patienter med etableret skrumpelever bør aldrig stoppe deres NA-behandling. Risikoen for en alvorlig opblussen (flare) af hepatitis, der kan føre til leversvigt og død, er for høj.
- Langvarig Viruskontrol: Patienten skal have været i behandling i adskillige år (typisk mindst 3 år) med en umålelig mængde virus i blodet.
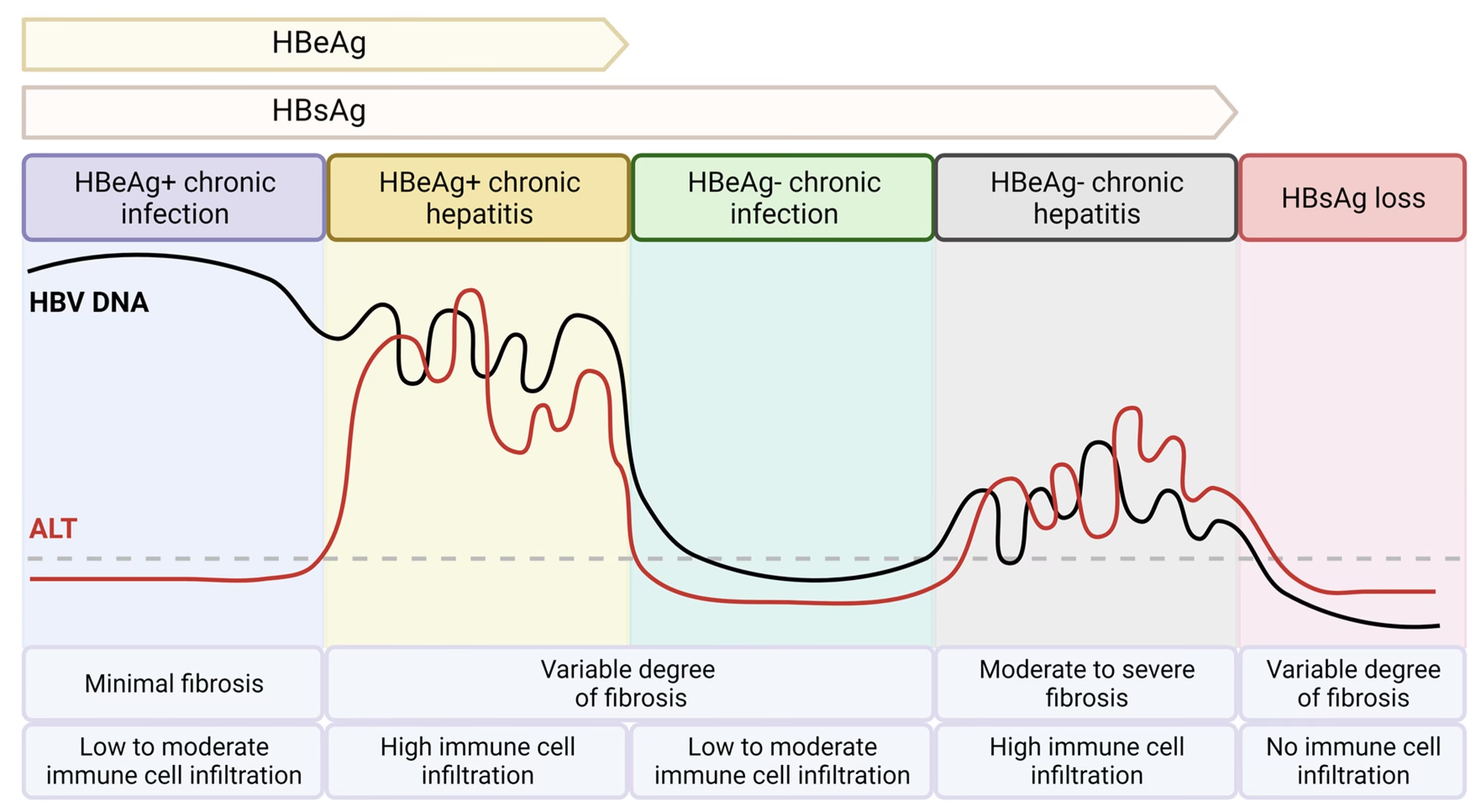
- HBeAg-status: Patienter inddeles i to grupper baseret på tilstedeværelsen af et andet virusprotein, HBeAg, ved behandlingsstart.
- HBeAg-negative patienter: Dette er den gruppe, hvor behandlingsstop oftest overvejes. Studier tyder på, at patienter med et meget lavt niveau af HBsAg (f.eks. <100 IU/ml) ved behandlingsophør har den største chance for at forblive fri for sygdomsaktivitet og potentielt opnå funktionel helbredelse.
- HBeAg-positive patienter: Tidligere anbefalede man at overveje stop efter, at patienten havde dannet antistoffer mod HBeAg (serokonvertering) og fortsat behandlingen i 12 måneder. Nyere data viser dog, at denne gruppe har en meget høj risiko for tilbagefald, og mange eksperter er derfor mere tilbageholdende med at anbefale stop her.
Risikoen ved Behandlingsstop: Vigtigheden af Tæt Opfølgning
Den største risiko ved at stoppe behandlingen er et tilbagefald (relaps), hvor virussen begynder at formere sig igen. Dette kan føre til en kraftig stigning i leverenzymer (en såkaldt "flare"), hvilket er tegn på akut leverinflammation. Selvom nogle af disse opblusninger kan være "gode" og hjælpe immunsystemet med at rydde op, kan de også være farlige og i værste fald føre til akut leversvigt.
Derfor er tæt opfølgning helt afgørende efter et behandlingsstop. Det indebærer hyppige blodprøver for at måle virusmængde (HBV DNA) og levertal (ALAT) i de første måneder, hvor risikoen for tilbagefald er størst. Typisk vil det være hver 2.-4. uge de første 3 måneder, og derefter med lidt længere intervaller. Hvis virussen vender tilbage, eller levertallene stiger faretruende, skal behandlingen genoptages med det samme for at undgå alvorlige komplikationer. At blive væk fra opfølgningsaftaler kan have fatale konsekvenser, som det er set i tragiske patienthistorier.
Ofte Stillede Spørgsmål (FAQ)
Hvad betyder 'funktionel helbredelse' for hepatitis B?
Funktionel helbredelse betyder, at selvom en lille mængde inaktiv virus kan være tilbage i levercellerne, har kroppens eget immunsystem opnået fuld kontrol. Virusmængden i blodet er umålelig, og det vigtige overfladeprotein HBsAg er forsvundet. Personen betragtes som helbredt i klinisk forstand og har en meget lav risiko for at udvikle leversygdom senere i livet.
Er det sikkert for mig at stoppe min hepatitis B-medicin?
Det er potentielt risikabelt og må kun overvejes for en meget nøje udvalgt gruppe af patienter uden skrumpelever og efter lang tids stabil behandling. Beslutningen skal altid tages af en leverspecialist efter en grundig vurdering af dine individuelle forudsætninger, herunder HBsAg-niveauer og HBeAg-status. Forsøg aldrig at stoppe behandlingen på egen hånd.
Hvad sker der, hvis virussen kommer tilbage efter jeg er stoppet?
Hvis virussen vender tilbage (virologisk relaps), vil din læge genstarte behandlingen, typisk med samme eller et lignende NA-præparat. Medicinen er lige så effektiv anden gang, og målet er hurtigt at få kontrol over virussen igen for at beskytte leveren mod skade.
Hvorfor anbefales det ikke at stoppe behandlingen, hvis man har skrumpelever?
En lever med skrumpelever har meget lidt reservekapacitet. En kraftig opblussen af hepatitis, som kan ske efter et behandlingsstop, kan overbelaste den allerede beskadigede lever og føre til akut leversvigt, en livstruende tilstand. Risikoen overstiger langt de potentielle fordele ved at stoppe medicinen.
Konklusion: En Personlig Beslutning under Ekspertvejledning
Kronisk hepatitis B er blevet en håndterbar sygdom takket være effektive NA-behandlinger. Selvom livslang behandling er normen, åbner ny forskning op for muligheden for et kontrolleret behandlingsstop for udvalgte patienter. Dette er dog ikke en let beslutning. Det kræver en grundig afvejning af de potentielle fordele, såsom chancen for en funktionel helbredelse, mod de alvorlige risici for tilbagefald og leverskade. For patienter med skrumpelever er svaret klart: fortsæt behandlingen. For andre er det en mulighed, der kræver tæt dialog med en specialist og en forpligtelse til en intensiv opfølgningsplan. Fremtidig forskning vil forhåbentlig give os endnu bedre markører til at forudsige, hvem der vil få succes med et behandlingsstop, og bringe os tættere på en kur for alle med hepatitis B.
Hvis du vil læse andre artikler, der ligner Hepatitis B: Hvornår kan man stoppe behandlingen?, kan du besøge kategorien Sundhed.
