14/04/2008
Medicinfejl er en alvorlig og desværre almindelig realitet i sundhedsvæsenet, der rangerer som en af de hyppigste og mest undgåelige årsager til patientskade. Disse fejl kan opstå på ethvert tidspunkt i medicineringsprocessen – fra lægens ordination til den faktiske administration af lægemidlet. Ifølge Verdenssundhedsorganisationen (WHO) er utilsigtede hændelser som følge af usikker patientpleje blandt de ti hyppigste årsager til død og invaliditet globalt. Alene i USA anslås det, at forebyggelige fejl fører til titusindvis af dødsfald på hospitaler hvert år, hvilket overgår antallet af dødsfald i trafikulykker. Problemet er ikke kun menneskeligt tragisk, men også økonomisk byrdefuldt, med omkostninger der løber op i milliarder. Denne artikel vil dykke ned i de komplekse årsager til medicinfejl, deres konsekvenser og, vigtigst af alt, de strategier og det tværfaglige samarbejde, der er afgørende for at eliminere dem.
Hvad er en Medicinfejl? Forståelse af Terminologien
For at forstå problemets omfang er det vigtigt at kende den terminologi, der bruges til at beskrive hændelser relateret til medicinering. Disse definitioner hjælper med at skelne mellem forskellige typer af hændelser og deres alvorlighedsgrad.
- Medicinfejl: Ifølge National Coordinating Council for Medication Error and Prevention (NCCMERP) er en medicinfejl "enhver forebyggelig hændelse, der kan forårsage eller føre til upassende medicinbrug eller patientskade, mens medicinen er under kontrol af sundhedspersonale, patient eller forbruger." Det centrale her er, at fejlen kunne have været undgået.
- Uønsket lægemiddelhændelse (Adverse Drug Event - ADE): Dette er en bredere betegnelse, der dækker enhver skade, der skyldes et lægemiddel. Det kan inkludere skade fra en standarddosis (en bivirkning) såvel som skade fra en forkert dosis eller overdosis.
- Utilsigtet hændelse (Sentinel Event): The Joint Commission definerer dette som "en uventet hændelse, der involverer død, alvorlig fysisk eller psykologisk skade, eller risikoen herfor." Alvorlig skade omfatter tab af lemmer eller funktion. Medicinfejl kan være utilsigtede hændelser, men det kan andre kliniske fejl også.
Kort sagt er alle medicinfejl forebyggelige, men ikke alle uønskede lægemiddelhændelser er resultatet af en fejl. At forstå disse nuancer er afgørende for at udvikle målrettede forbedringer af patientsikkerhed.
Hyppighed og Konsekvenser af Medicinfejl
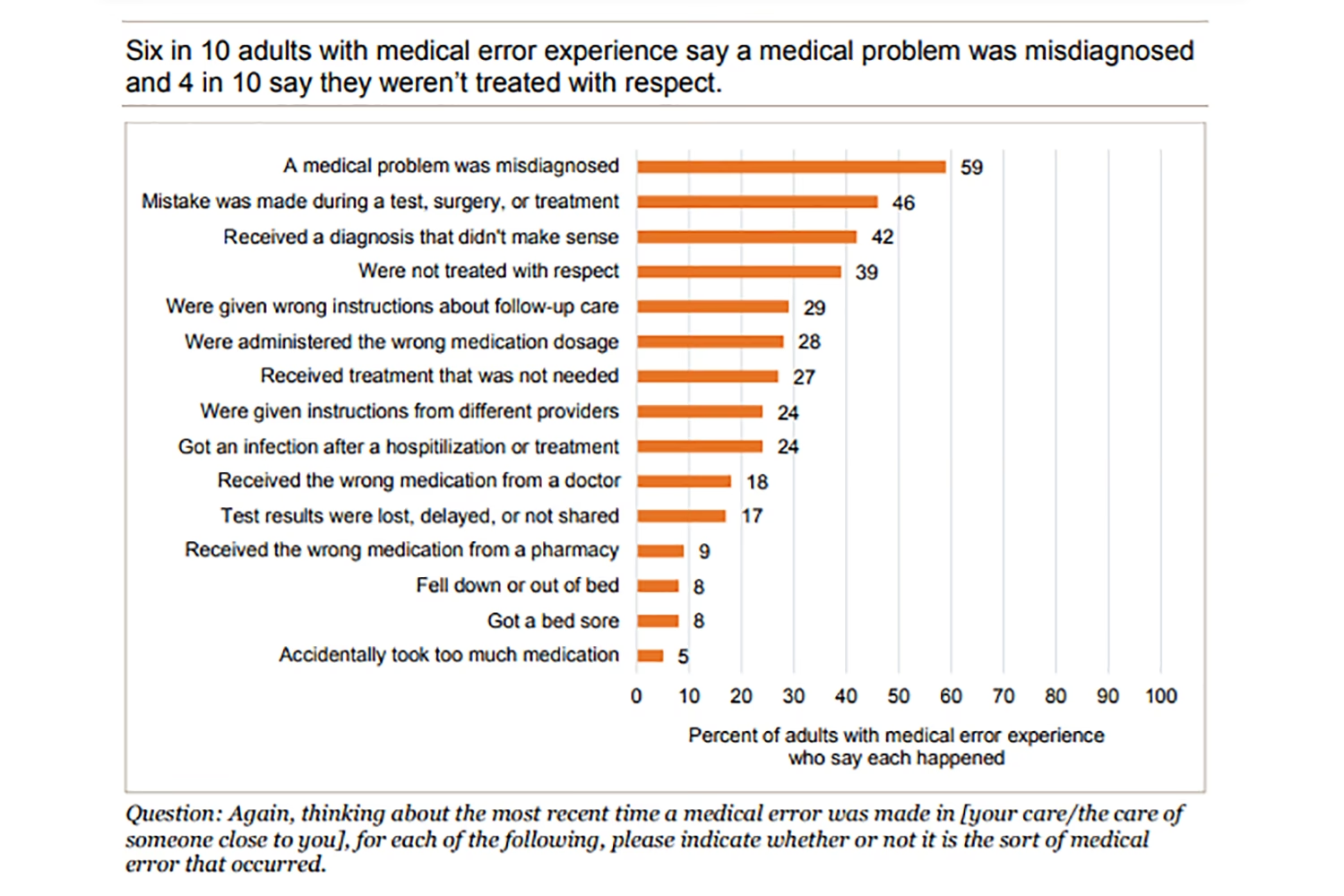
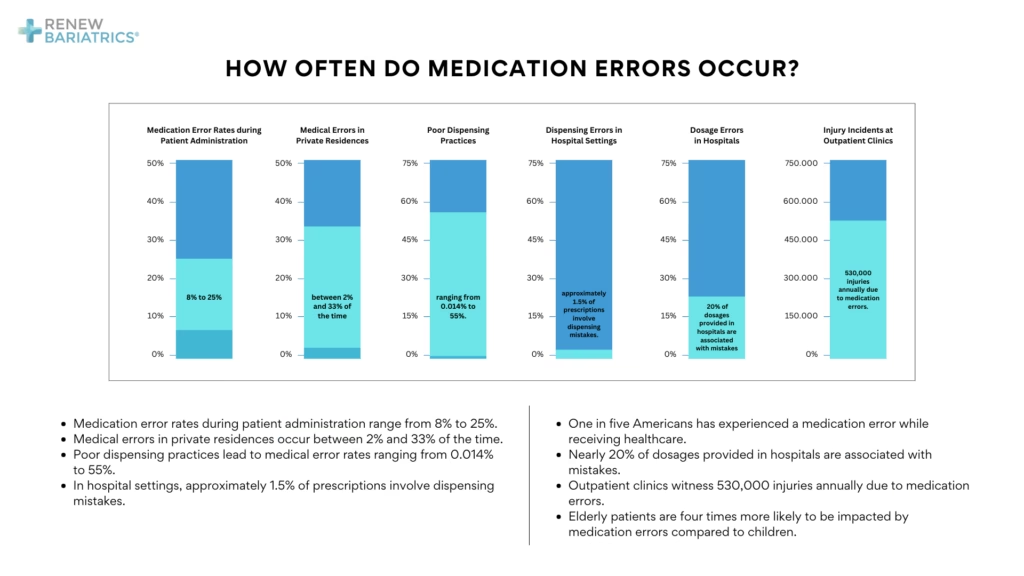
Statistikkerne tegner et bekymrende billede. I akutte hospitalsmiljøer anslås forekomsten af medicinfejl til at være omkring 6,5 pr. 100 indlæggelser. Fejlene sker oftest i ordinations- og administrationsfasen. Næsten halvdelen af alle medicinfejl opstår, når medicinen ordineres. Heldigvis opdager og retter sygeplejersker og farmaceuter mellem 30% og 70% af disse ordinationsfejl, før de når patienten.
Konsekvenserne for patienterne spænder fra ingen mærkbar effekt til alvorlig skade eller død. For sundhedssystemet medfører fejlene øgede omkostninger i form af længere hospitalsophold, yderligere behandlinger og et højere antal ambulante besøg. Globalt set er medicinrelaterede fejl ansvarlige for mellem 5% og 41% af alle hospitalsindlæggelser og 22% af genindlæggelser.
For de sundhedsprofessionelle, der er involveret, kan en medicinfejl have dybt personlige og professionelle konsekvenser. Følelser som skam, skyld og tvivl på egne evner er almindelige og kan i værste fald føre til alvorlig psykisk belastning. Hertil kommer risikoen for juridiske konsekvenser og disciplinære handlinger fra sundhedsmyndighederne, hvilket kan påvirke karrieren og føre til yderligere følelsesmæssig stress.
Hvor og Hvorfor Sker Fejlene? En Gennemgang af Medicinprocessen
Medicinering er en kompleks proces med mange trin, og fejl kan opstå ved hvert eneste af dem. At identificere disse sårbare punkter er det første skridt mod forebyggelse.
1. Ordinering (Prescribing)
Dette er det mest fejlbehæftede trin. Almindelige årsager inkluderer:
- Utydelig håndskrift: En klassisk årsag, der kan føre til forkert lægemiddel eller dosis.
- Forveksling af lægemidler: Mange lægemidler har navne, der ligner hinanden (look-alike/sound-alike).
- Forkert dosisberegning: Især kritisk hos børn og ældre.
- Manglende information: Uvidenhed om patientens allergier, andre lægemidler eller nyre- og leverfunktion.
- Afbrydelser og distraktioner: Et travlt miljø øger risikoen for, at lægen mister koncentrationen.
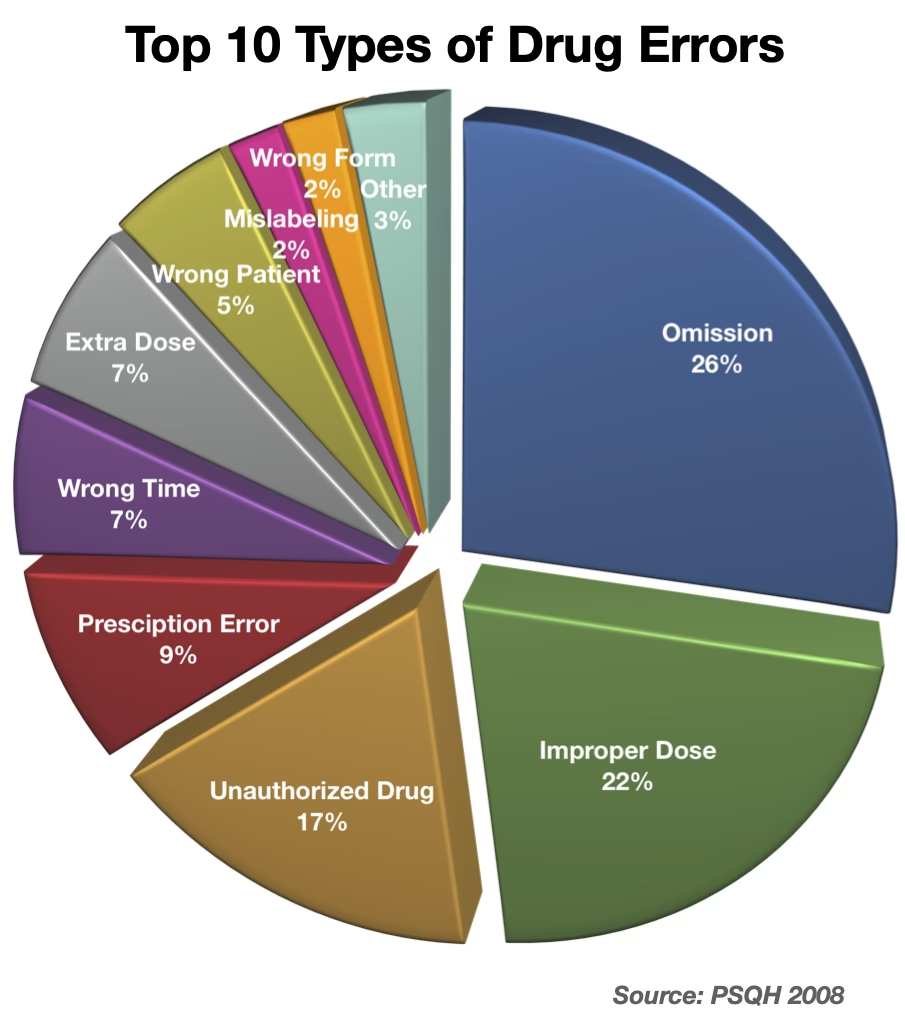
2. Dispensering (Dispensing)
På apoteket kan der også ske fejl. Disse kan være mekaniske (forkert lægemiddel, styrke eller mængde) eller dømmekraftbaserede (manglende opdagelse af en farlig lægemiddelinteraktion).
3. Administration (Administration)
Dette er det sidste sikkerhedsnet, før medicinen når patienten. Fejl her inkluderer:
- Forkert patient: At give medicin til den forkerte person.
- Forkert tidspunkt: At give medicinen for tidligt, for sent eller slet ikke (udeladelsesfejl).
- Forkert rute: F.eks. at give en intravenøs medicin oralt.
- Forkert infusionshastighed: Kan føre til alvorlige bivirkninger, f.eks. ved hurtig indgift af vancomycin.
- Afbrydelser: Sygeplejersker bliver ofte afbrudt under medicinadministration, hvilket er en stor risikofaktor.
4. Monitorering og Patientens Egen Brug
Efter medicinen er givet, skal effekten overvåges. Manglende monitorering af f.eks. nyrefunktion hos en patient i behandling med et nyretoksisk lægemiddel er en fejl. Desuden kan patienter selv begå fejl, hvis de ikke har fået tilstrækkelig vejledning i, hvordan de skal tage deres medicin korrekt.
Risikofaktorer og Højrisikolægemidler
Visse faktorer øger risikoen for medicinfejl betydeligt. Disse omfatter høj alder, et presset sundhedssystem, et stort antal ordinerede lægemidler (polyfarmaci), flere samtidige sygdomme (komorbiditet) og at have flere forskellige læger. Patienter over 65 år oplever næsten dobbelt så mange medicinrelaterede indlæggelser som yngre patienter.

Nogle lægemidler er også forbundet med en højere risiko for at forårsage alvorlig skade, hvis der sker en fejl. Syv lægemidler eller lægemiddelgrupper er identificeret som årsag til næsten halvdelen af alle alvorlige medicinfejl:
- Warfarin (blodfortyndende)
- Digoxin (hjertemedicin)
- Opioider (stærke smertestillende)
- Methotrexat (gigt- og kræftmedicin)
- NSAID (smertestillende gigtmedicin)
- Acetylsalicylsyre (blodfortyndende og smertestillende)
- Betablokkere (hjerte- og blodtryksmedicin)
Strategier til Forebyggelse af Medicinfejl
At reducere medicinfejl kræver en multifacetteret tilgang, der involverer kultur, teknologi, processer og mennesker. Målet er at bygge flere sikkerhedsbarrierer ind i systemet.
Kulturændring og Rapportering
Det vigtigste skridt er at bevæge sig væk fra en "blame culture" (skyldkultur) til en patientsikkerhedskultur. Sundhedspersonale skal føle sig trygge ved at rapportere fejl og "nær-hændelser" uden frygt for straf. Rapportering er ikke til for at finde syndebukke, men for at lære af fejlene og forbedre systemerne. Metoder som Rodårsagsanalyse (Root Cause Analysis) bruges til systematisk at undersøge, hvorfor en fejl opstod, og hvordan lignende fejl kan forhindres i fremtiden.
Teknologiske Løsninger
Teknologi kan spille en enorm rolle i at fange fejl, før de når patienten.
| Teknologi | Funktion og Fordel |
|---|---|
| Elektronisk Patientjournal (EPJ) | Samler al patientinformation ét sted, hvilket giver et bedre overblik. |
| Elektronisk Ordinering (CPOE) | Eliminerer utydelig håndskrift og kan reducere ordinationsfejl med over 50%. Systemet kan tvinge lægen til at angive al nødvendig information. |
| Kliniske Beslutningsstøttesystemer (CDSS) | Integreret i CPOE kan disse systemer automatisk advare om potentielle allergier, interaktioner eller forkerte doser. |
| Stregkodescanning | Ved at scanne patientens armbånd og medicinens stregkode kan man sikre de "5 R'er": Rigtig patient, Rigtig medicin, Rigtig dosis, Rigtig tid, Rigtig rute. |
| Automatiserede Dispenseringsskabe | Reducerer risikoen for, at sygeplejersken tager den forkerte medicin fra lageret. |
Forbedrede Processer og Arbejdsgange
Gode processer er fundamentet for sikker medicinering.
- Medicinafstemning (Medication Reconciliation): En systematisk proces, hvor man opretter den mest nøjagtige liste over en patients aktuelle medicin ved overgange i plejen (f.eks. ved indlæggelse og udskrivelse). Dette er især vigtigt for at undgå fejl, når patienten kommer hjem.
- Optimeret arbejdsgang for sygeplejersker: Indførelse af "stillezoner" eller "forstyr ikke"-veste under medicinadministration kan markant reducere antallet af afbrydelser.
- Farmaceutens rolle: Involvering af kliniske farmaceuter på hospitalsafdelinger og ved udskrivelse har vist sig at reducere medicinfejl og uønskede hændelser markant.
Patientuddannelse og Involvering
Patienten er den sidste og måske vigtigste barriere mod medicinfejl. En velinformeret og engageret patient kan opdage fejl, som systemet har overset. Patienter bør opfordres til at:
- Kende navnene på deres medicin og hvorfor de tager den.
- Føre en opdateret medicinliste og medbringe den til alle aftaler.
- Stille spørgsmål, hvis noget virker anderledes (f.eks. en pille med en ny farve).
- Læse indlægssedlen og forstå de mest almindelige bivirkninger.
Ofte Stillede Spørgsmål (FAQ)
Hvad er den mest almindelige type medicinfejl?
Fejl i ordinationsfasen, såsom valg af forkert lægemiddel eller dosis, udgør næsten halvdelen af alle medicinfejl. Mange af disse fanges dog, før de når patienten.

Hvad skal jeg gøre, hvis jeg tror, der er sket en fejl med min medicin?
Kontakt straks din læge, apoteket eller den afdeling, hvor du er indlagt. Vær ikke bange for at stille spørgsmål. Det er bedre at spørge en gang for meget. Medbring medicinen og emballagen, så sundhedspersonalet kan se præcis, hvad du har fået.
Hvorfor er ældre mennesker i større risiko?
Ældre patienter er ofte i behandling for flere sygdomme samtidigt og tager derfor mange forskellige lægemidler (polyfarmaci). Derudover kan nedsat nyre- eller leverfunktion påvirke, hvordan kroppen omsætter medicin, hvilket øger risikoen for overdosering og bivirkninger.
Kan håndkøbsmedicin også forårsage fejl?
Ja, absolut. Patienter glemmer ofte at informere deres læge om håndkøbsmedicin, kosttilskud eller naturlægemidler. Disse kan interagere med receptpligtig medicin og forårsage alvorlige problemer. Det er vigtigt altid at give en komplet liste over alt, hvad du tager.
Medicinfejl udgør en betydelig trussel mod patientsikkerheden, men de er i høj grad forebyggelige. Løsningen ligger i en systemisk tilgang, der kombinerer en åben sikkerhedskultur, intelligent brug af teknologi, standardiserede processer og et stærkt tværfagligt samarbejde mellem læger, farmaceuter og sygeplejersker. Endelig er en aktiv og informeret patient en uvurderlig partner i bestræbelserne på at opnå en fejlfri medicineringsproces.
Hvis du vil læse andre artikler, der ligner Medicinfejl: Årsager, Konsekvenser og Forebyggelse, kan du besøge kategorien Sundhed.