13/01/2020
Systemisk lupus erythematosus, ofte forkortet SLE, er en kompleks og kronisk autoimmun sygdom, der kan påvirke næsten alle organer i kroppen. I årtier har fokus i behandlingen og forskningen primært været rettet mod B-celler, de immunceller, der er ansvarlige for at producere de skadelige autoantistoffer, som angriber kroppens eget væv. Men i de senere år har videnskaben afsløret en anden central aktør i dramaet om lupus: T-cellerne. Disse celler, der ofte betragtes som immunsystemets dirigenter, spiller en langt mere nuanceret og afgørende rolle end tidligere antaget. At forstå deres funktion ved SLE er ikke blot en akademisk øvelse; det er nøglen til at udvikle fremtidens mere effektive og skånsomme behandlinger.
Hvad er T-celler, og hvorfor er de vigtige?
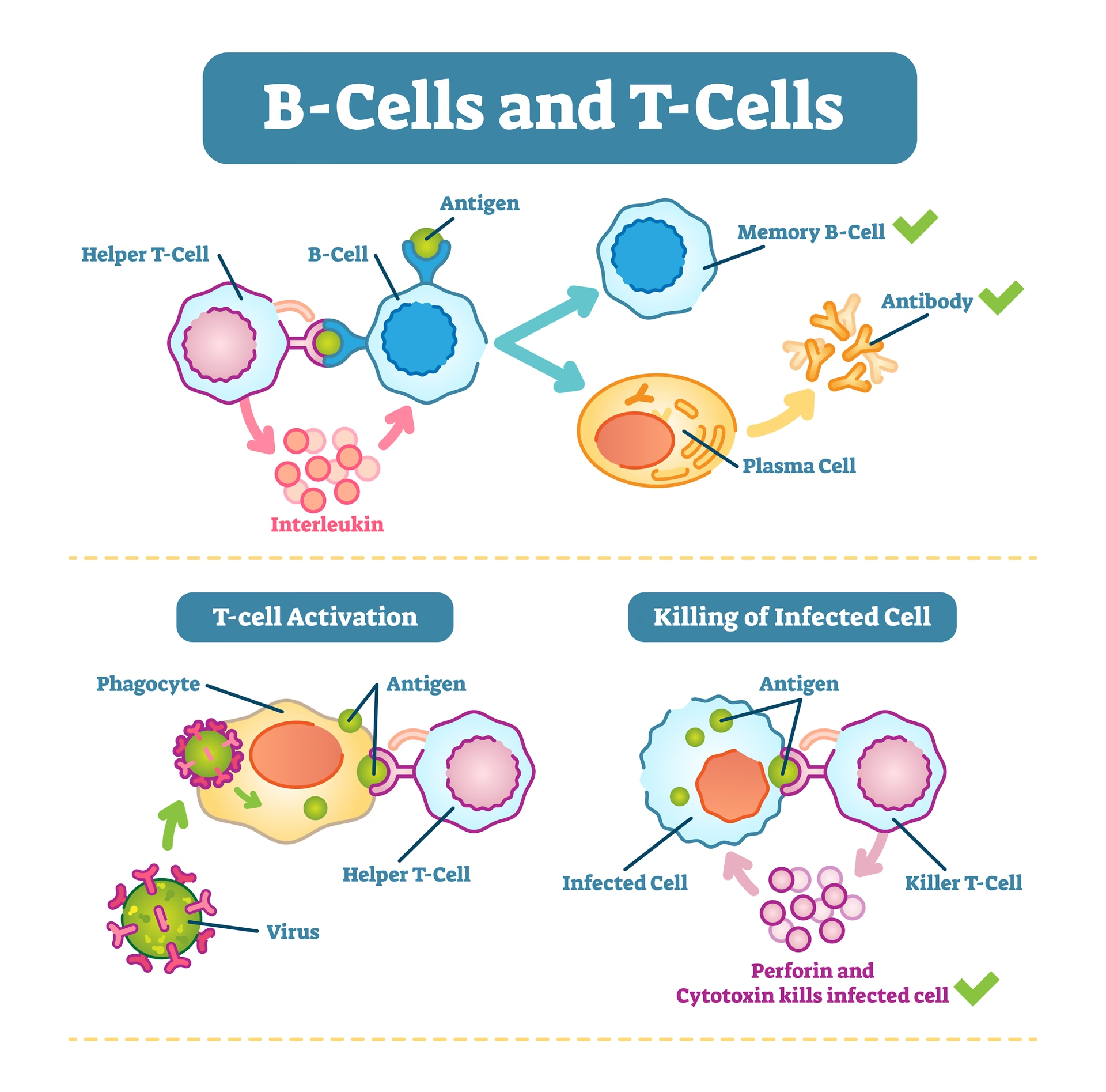
For at forstå T-cellernes rolle i lupus, er det vigtigt først at forstå deres normale funktion. Vores immunforsvar er et utroligt komplekst netværk af celler og proteiner, der arbejder sammen for at beskytte os mod infektioner og sygdomme. T-celler er en type hvide blodlegemer, der er helt centrale i denne proces. Man kan tænke på dem som generalerne i en hær. De identificerer ikke kun fjender, men koordinerer også angrebet og giver ordrer til andre immunceller, herunder B-cellerne.
Der findes flere forskellige undergrupper af T-celler, hver med sin egen specialiserede opgave:
- Hjælper-T-celler (CD4+): Disse celler aktiverer og "hjælper" andre immunceller, såsom B-celler, med at producere antistoffer og makrofager med at "spise" patogener.
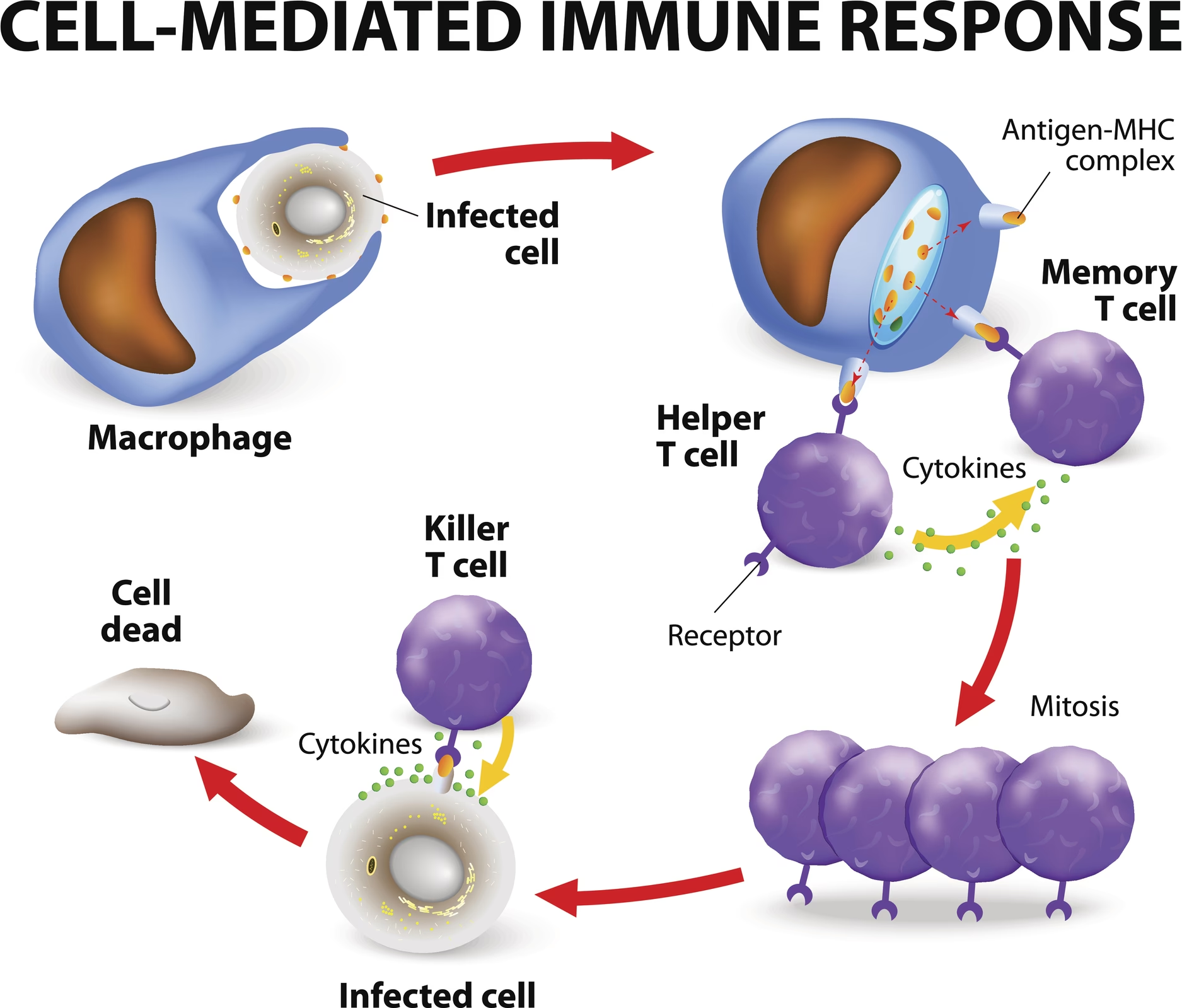
- Dræber-T-celler (CD8+): Disse celler er specialiserede i at genkende og dræbe kroppens egne celler, der er blevet inficeret med en virus eller er blevet til kræftceller.
- Regulatoriske T-celler (Tregs): Disse celler fungerer som immunsystemets bremser. Deres opgave er at dæmpe immunresponsen, når en trussel er elimineret, og forhindre, at immunsystemet ved en fejl angriber kroppens egne sunde celler.
Ved en autoimmun sygdom som lupus opstår der en fundamental fejl i dette system. Immunsystemet mister sin evne til at skelne mellem "fremmed" og "egen", og T-cellerne begynder at deltage i og endda orkestrere et angreb mod kroppens egne organer og væv.
T-follikulære hjælperceller (Tfh): Fabrikken bag autoantistoffer
Et af de mest markante fund i nyere lupus-forskning er den centrale rolle, som en speciel undergruppe af hjælper-T-celler spiller, kendt som T-follikulære hjælperceller (Tfh). Produktionen af skadelige autoantistoffer fra B-celler sker ikke i et vakuum. B-cellerne har brug for et specifikt "go-signal" fra Tfh-celler for at kunne modnes og starte den massive produktion af antistoffer, der kendetegner lupus.
Denne interaktion mellem Tfh-celler og B-celler er en kritisk begivenhed i udviklingen af sygdommen. Hos raske individer er denne proces stramt reguleret for at sikre, at der kun produceres antistoffer mod reelle trusler som bakterier og vira. Hos lupus-patienter er denne kontrol brudt sammen. Tfh-celler bliver overaktive og giver konstant B-cellerne grønt lys til at producere autoantistoffer, der kan angribe alt fra hud og led til nyrer og hjerne. En dybdegående forståelse af denne T-celle-B-celle-dialog har åbnet døren for en helt ny klasse af lægemidler. Ved at udvikle terapier, der specifikt blokerer kommunikationen mellem disse to celletyper, håber forskere at kunne standse produktionen af autoantistoffer ved kilden, uden at skulle lamme hele immunsystemet.
CD8+ T-celler: Fra beskytter til udmattet soldat
Mens Tfh-celler aktivt fremmer sygdommen, er historien om CD8+ T-celler (dræber-T-celler) mere kompleks. Disse celler spiller en vigtig rolle i at opretholde perifer tolerance – en mekanisme, der sikrer, at immunceller, som er sluppet igennem kroppens første sikkerhedstjek, ikke angriber kroppens eget væv.
Ved lupus ser man et fænomen kendt som "udmattelse" (exhaustion) hos CD8+ T-cellerne. På grund af den konstante inflammation og immunaktivering bliver disse celler overbelastede og mister gradvist deres funktionsevne. De bliver som soldater, der har været i kamp for længe uden hvile. Denne udmattelse kan på den ene side være en utilsigtet beskyttelsesmekanisme, da den dæmper cellernes evne til at deltage i det autoimmune angreb. Men det har en alvorlig bagside: en udmattet CD8+ T-celle er også dårlig til at bekæmpe reelle infektioner. Dette er en af grundene til, at lupus-patienter har en markant øget risiko for infektioner, hvilket er en af de førende dødsårsager forbundet med sygdommen. Den terapeutiske udfordring er derfor at finde en måde at genoplive CD8+ T-cellernes evne til at bekæmpe infektioner uden samtidig at genaktivere deres evne til at skade kroppen. Forskning fokuserer på at vende denne udmattelsestilstand for at genoprette en sund balance.
Signalfejl og cytokiner: Når kommunikationen bryder sammen
T-celler kommunikerer med hinanden og resten af immunsystemet via signalmolekyler kaldet cytokiner. Ved lupus er der en alvorlig ubalance i produktionen af disse vigtige molekyler. Forskning har afdækket, at T-celler fra lupus-patienter har fundamentale defekter i deres indre signalveje.
To cytokiner er særligt interessante i denne sammenhæng:
- Interleukin-2 (IL-2): Dette cytokin er afgørende for overlevelsen og funktionen af de regulatoriske T-celler (Tregs) – immunsystemets bremser. Hos lupus-patienter producerer T-cellerne for lidt IL-2. Konsekvensen er, at der er for få og for dårligt fungerende regulatoriske T-celler, hvilket betyder, at immunsystemet kører i for højt gear uden bremser.
- Interleukin-17 (IL-17): Dette cytokin er stærkt pro-inflammatorisk og spiller en central rolle i at forårsage vævsskade, især i nyrerne. T-celler hos lupus-patienter har en tendens til at overproducere IL-17.
Denne viden har ført til udviklingen af lægemidler, der sigter mod at genoprette denne balance. Terapier, der kan øge produktionen af IL-2 eller direkte blokere effekten af IL-17, er i øjeblikket under udvikling og i kliniske forsøg, og de repræsenterer et lovende nyt våben i kampen mod lupus.
Sammenligning af T-cellers funktion
| T-celletype | Normal Funktion | Rolle ved Lupus (SLE) |
|---|---|---|
| T-follikulære hjælperceller (Tfh) | Hjælper B-celler med at producere antistoffer mod infektioner. | Overaktive. Giver B-celler signal til at producere skadelige autoantistoffer. |
| CD8+ Dræber-T-celler | Dræber virusinficerede celler og kræftceller. Bidrager til tolerance. | Bliver "udmattede". Deres funktion er nedsat, hvilket øger infektionsrisikoen. |
| Regulatoriske T-celler (Tregs) | Fungerer som immunsystemets bremse og forhindrer autoimmunitet. | Antallet og funktionen er reduceret, hvilket fører til ukontrolleret immunrespons. |
Fremtidens behandling: Målrettet terapi mod organer
En af de største udfordringer ved lupus er, at sygdommen manifesterer sig forskelligt fra patient til patient. Nogle har primært hud- og ledproblemer, mens andre udvikler livstruende nyresygdom (lupus nefritis). Nyere forskning er begyndt at undersøge T-cellepopulationerne direkte i det beskadigede væv. Studier har vist, at de T-celler, der findes i en betændt nyre, kan have andre egenskaber og signalveje end de T-celler, der cirkulerer i blodet. Denne opdagelse er revolutionerende, da den åbner for muligheden for at udvikle organspecifikke behandlinger. I stedet for at give en systemisk behandling, der påvirker hele kroppen, kan man forestille sig fremtidige terapier, der udelukkende retter sig mod de skadelige processer, der foregår i det enkelte organ. Dette vil ikke kun øge effektiviteten, men også dramatisk reducere de bivirkninger, der er forbundet med de nuværende bredspektrede immunsupprimerende lægemidler.
Ofte Stillede Spørgsmål (OSS)
Er lupus kun forårsaget af T-celler?
Nej, lupus er en multifaktoriel sygdom. Det er et komplekst samspil mellem genetisk disposition, miljømæssige faktorer og fejl i flere dele af immunsystemet, herunder både B-celler, T-celler og det medfødte immunsystem.
Hvorfor er det vigtigt at udvikle nye behandlinger, der sigter mod T-celler?
Nuværende behandlinger, såsom steroider og kemoterapi-lignende stoffer, virker ved at dæmpe hele immunsystemet. Det kan være effektivt, men det medfører også en høj risiko for infektioner, knogleskørhed og andre alvorlige bivirkninger. T-celle-specifikke terapier lover en mere målrettet tilgang, der kan ramme sygdomsmekanismerne mere præcist med færre bivirkninger.
Kan man helbrede lupus ved at "reparere" T-cellerne?
En fuldstændig helbredelse er det ultimative mål for al lupus-forskning. Selvom vi endnu ikke er der, repræsenterer T-celle-terapier et stort skridt i retning af at kunne kontrollere sygdommen meget bedre. Målet er at opnå langvarig remission (sygdomsfri perioder) og forhindre permanent organskade, hvilket vil forbedre livskvaliteten og levetiden for patienter markant.
Konklusionen er klar: T-celler er ikke længere blot en fodnote i historien om lupus. De er centrale aktører, hvis dysfunktion driver sygdommen fremad. Forskning i T-cellernes unormale signalveje, deres stofskifte og deres rolle i specifikke organer baner vejen for en ny æra inden for lupus-behandling – en æra præget af præcisionsmedicin, der kan skræddersys til den enkelte patients unikke sygdomsprofil.
Hvis du vil læse andre artikler, der ligner T-cellers afgørende rolle ved lupus (SLE), kan du besøge kategorien Sundhed.