24/08/2004
Systemisk lupus erythematosus (SLE) er en kronisk autoimmun sygdom, der er kendetegnet ved dens komplekse natur og evne til at påvirke flere organer. Et centralt kendetegn ved SLE er en tilstand kendt som B-celle hyperaktivitet. Denne vedvarende overaktivitet i immunsystemets B-celler har i årtier været i fokus for lægemiddeludvikling, hvilket har ført til nye biologiske behandlinger, der specifikt retter sig mod disse celler. Forståelsen af B-cellernes rolle er afgørende, ikke kun for at udvikle nye behandlinger, men også for at overvåge sygdomsaktivitet og forudsige patientrespons på terapi. Denne artikel dykker ned i, hvad B-celle hyperaktivitet indebærer, hvordan det driver sygdommen, og hvilke moderne behandlingsstrategier der findes for at kontrollere den.
B-cellernes centrale rolle i patogenesen af SLE
For at forstå SLE må man først forstå B-cellernes funktion. B-celler er en type hvide blodlegemer, der spiller en afgørende rolle i det adaptive immunsystem. Deres primære funktion er at producere antistoffer, som genkender og neutraliserer fremmede patogener som bakterier og vira. Ved SLE mister immunsystemet sin evne til at skelne mellem 'selv' og 'fremmed'. Dette tab af selv-tolerance fører til, at B-celler begynder at producere autoantistoffer, som angriber kroppens egne celler og væv.
Denne proces er ikke den eneste måde, hvorpå B-celler bidrager til SLE. Deres rolle er multifacetteret:
- Produktion af autoantistoffer: Fuldt modnede B-celler, kendt som plasmaceller, er de primære producenter af autoantistoffer som anti-dobbeltstrenget DNA (anti-dsDNA) og anti-Smith (anti-Sm). Disse antistoffer danner immunkomplekser, der aflejres i væv som nyrer, hud og led, hvilket forårsager inflammation og organskade.
- Antigenpræsentation: Hyperaktive B-celler er meget effektive til at præsentere selv-antigener for T-celler, en anden vigtig immuncelle. Denne interaktion aktiverer T-cellerne, hvilket yderligere forstærker den autoimmune reaktion og skaber en ond cirkel af inflammation.
- Produktion af cytokiner: B-celler udskiller også pro-inflammatoriske cytokiner. Disse signalmolekyler er med til at opretholde det inflammatoriske miljø, der er karakteristisk for SLE, og rekrutterer andre immunceller til skadestederne.
Faktorer som B-celle aktiverende faktor (BAFF), et protein der fremmer B-cellers overlevelse og modning, er ofte forhøjet hos SLE-patienter. Dette bidrager yderligere til B-celle hyperaktiviteten og sygdommens sværhedsgrad.
Terapeutiske strategier rettet mod B-celler
Med den centrale rolle, som B-celler spiller, er det ikke overraskende, at de er blevet et primært mål for behandling af SLE. Moderne terapier kan groft inddeles i flere kategorier baseret på deres virkningsmekanisme.
1. B-celle-depletering (Anti-CD20-midler)
Denne strategi sigter mod direkte at fjerne B-celler fra cirkulationen. CD20 er et overfladeprotein, der findes på de fleste B-celler (men ikke på stamceller eller fuldt modnede plasmaceller). Ved at målrette CD20 kan man midlertidigt fjerne B-cellepopulationen.
- Rituximab: Et kimærisk monoklonalt antistof mod CD20. Selvom store kliniske forsøg (EXPLORER og LUNAR) ikke nåede deres primære endepunkter, bruges rituximab stadig 'off-label' til behandling af alvorlige og refraktære tilfælde af SLE, især ved lupus nefritis (nyrebetændelse) og alvorlige hæmatologiske manifestationer. Dets effektivitet kan variere, og ufuldstændig B-celle-depletering kan føre til dårligere klinisk respons.
- Obinutuzumab og Ofatumumab: Disse er nyere generationer af anti-CD20-antistoffer, der er designet til at have en mere potent cytotoksisk effekt på B-celler. Obinutuzumab har vist lovende resultater i fase II-studier for lupus nefritis og testes i øjeblikket i et fase III-studie.
2. Hæmning af B-celle overlevelsesfaktorer
I stedet for at dræbe B-celler direkte, sigter denne tilgang mod at blokere de signaler, de har brug for for at overleve og modnes. Den vigtigste faktor her er BAFF.
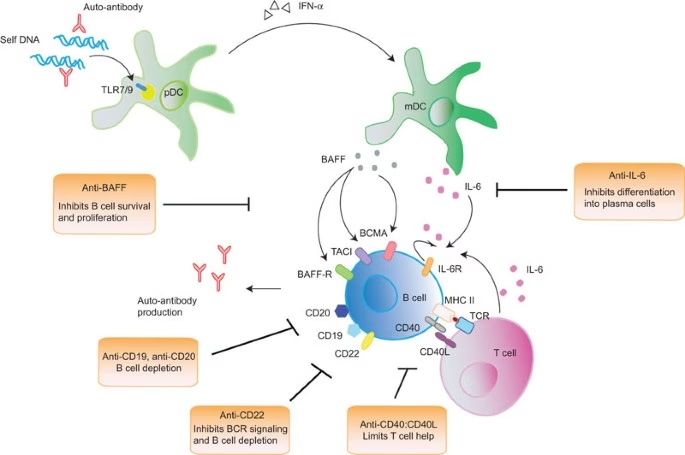
- Belimumab: Dette humane monoklonale antistof binder sig til og neutraliserer opløseligt BAFF. I 2011 blev belimumab det første biologiske lægemiddel, der blev godkendt til behandling af SLE i over 50 år. Det reducerer antallet af B-celler og autoantistoffer, normaliserer komplementniveauer og har vist sig at være effektivt hos patienter med høj sygdomsaktivitet, især dem med hud- og ledsymptomer. For nylig er godkendelsen blevet udvidet til også at omfatte lupus nefritis.
- Andre BAFF-hæmmere: Andre lægemidler som tabalumab og blisibimod, der også retter sig mod BAFF, har desværre ikke vist tilstrækkelig effekt i fase III-studier til at opnå godkendelse. Atacicept, der hæmmer både BAFF og et lignende molekyle kaldet APRIL, blev stoppet i et studie på grund af bivirkninger, men udviklingen er ikke fuldstændig opgivet.
3. Målretning af plasmaceller
Da de langlivede plasmaceller, der producerer autoantistoffer, ofte ikke udtrykker CD20 og er mindre afhængige af BAFF, er de svære at ramme med de ovennævnte behandlinger. Derfor er der udviklet strategier, der specifikt retter sig mod disse celler.
- Bortezomib: Dette er en proteasomhæmmer, der er godkendt til behandling af myelomatose (knoglemarvskræft). Plasmaceller er yderst følsomme over for proteasomhæmning, da de producerer store mængder proteiner (antistoffer). Blokering af proteasomet fører til en ophobning af fejlfoldede proteiner og celledød. Bortezomib er blevet brugt i alvorlige, behandlingsresistente tilfælde af SLE med gode resultater, selvom der er risiko for bivirkninger som infektioner.
- Daratumumab: Et monoklonalt antistof mod CD38, et molekyle der er stærkt udtrykt på plasmaceller. Det er også blevet brugt med succes i enkelte tilfælde af refraktær SLE.
4. Indirekte påvirkning via andre immunveje
Nogle behandlinger påvirker ikke B-cellerne direkte, men retter sig mod signalveje, som B-cellerne er afhængige af.
- Anifrolumab: Dette lægemiddel blokerer receptoren for type I-interferon. Type I-interferoner er centrale cytokiner i SLE-patogenesen, og B-celler er meget følsomme over for deres virkning, som fremmer differentiering og aktivering. Anifrolumab er for nylig blevet godkendt til behandling af SLE og repræsenterer en ny tilgang, der indirekte dæmper B-celle-aktiviteten.
Sammenligning af B-celle-målrettede terapier
For at give et bedre overblik er her en tabel, der sammenligner nogle af de vigtigste lægemidler, der påvirker B-celler ved SLE.
| Lægemiddel | Mål | Virkningsmekanisme | Status i SLE |
|---|---|---|---|
| Rituximab | CD20 på B-celler | Depletering (fjernelse) af B-celler | Off-label brug i refraktære tilfælde |
| Belimumab | Opløseligt BAFF | Hæmmer B-celle overlevelse og modning | Godkendt til SLE og lupus nefritis |
| Bortezomib | Proteasom i celler | Inducerer celledød i plasmaceller | Eksperimentel/off-label i refraktære tilfælde |
| Anifrolumab | Type I Interferon Receptor | Blokerer interferon-signalering, som aktiverer B-celler | Godkendt til SLE |
B-celler som værktøj til overvågning
Udover at være et behandlingsmål kan B-celler også bruges som et værdifuldt værktøj til at overvåge sygdommen og forudsige behandlingsrespons. Ændringer i de forskellige undergrupper af B-celler i blodet kan give vigtige informationer. For eksempel kan en utilstrækkelig reduktion af B-celler efter behandling med rituximab indikere en dårlig forventet klinisk respons. Omvendt har nyere studier vist, at specifikke ændringer i B-celle-populationer efter start af behandling med belimumab kan være forbundet med en lavere risiko for sygdomsopblussen (flares). For eksempel kan et markant fald i naive B-celler og plasmablaster være forbundet med et godt behandlingsrespons, mens mindre udtalte fald kan signalere en øget risiko for fremtidige flares. Denne type overvågning kan i fremtiden hjælpe læger med at skræddersy behandlingen til den enkelte patient og træffe mere informerede beslutninger, hvilket er et stort skridt i retning af præcisionsmedicin for SLE.
Ofte Stillede Spørgsmål (FAQ)
Hvad er B-celler præcist?
B-celler, eller B-lymfocytter, er en type hvide blodlegemer, der er en del af kroppens immunsystem. Deres hovedopgave er at producere antistoffer for at bekæmpe infektioner. De udvikles i knoglemarven og cirkulerer i blodet og lymfesystemet.

Hvorfor bliver B-celler overaktive ved lupus?
Den præcise årsag er ukendt, men det menes at være en kombination af genetisk disposition og miljømæssige faktorer. Ved lupus svigter de normale kontrolmekanismer i immunsystemet, hvilket fører til, at B-celler overlever for længe og reagerer mod kroppens egne proteiner, hvilket resulterer i kronisk aktivering og produktion af autoantistoffer.
Er B-celle-målrettede behandlinger sikre?
Generelt har disse behandlinger en acceptabel sikkerhedsprofil, men som al immundæmpende medicin medfører de en øget risiko for infektioner. Bivirkninger kan også omfatte infusionsreaktioner og i sjældne tilfælde andre komplikationer. Sikkerheden overvåges nøje af lægen under behandlingen.
Kan disse behandlinger helbrede lupus?
Nej, i øjeblikket findes der ingen kur mod lupus. Målet med B-celle-målrettede behandlinger er at kontrollere sygdomsaktiviteten, reducere symptomer, forhindre organskade og forbedre livskvaliteten. Mange patienter opnår lav sygdomsaktivitet eller remission med disse moderne terapier.
Konklusion
B-celle hyperaktivitet er en fundamental drivkraft i patogenesen af systemisk lupus erythematosus. Den komplekse rolle, som B-celler spiller – fra produktion af autoantistoffer til aktivering af andre immunceller – gør dem til et ideelt mål for terapeutisk intervention. Med godkendelsen af lægemidler som belimumab og anifrolumab og den fortsatte brug af rituximab i svære tilfælde er behandlingslandskabet for SLE blevet markant forbedret. Fremtiden byder sandsynligvis på endnu mere sofistikerede strategier, herunder kombinationsbehandlinger og brugen af B-celle-profiler til at guide personlig medicin. At forstå og kontrollere B-cellerne er fortsat en af de mest lovende veje til at forbedre livet for mennesker, der lever med lupus.
Hvis du vil læse andre artikler, der ligner B-celle Hyperaktivitet ved Lupus: Mål og Behandling, kan du besøge kategorien Sundhed.
