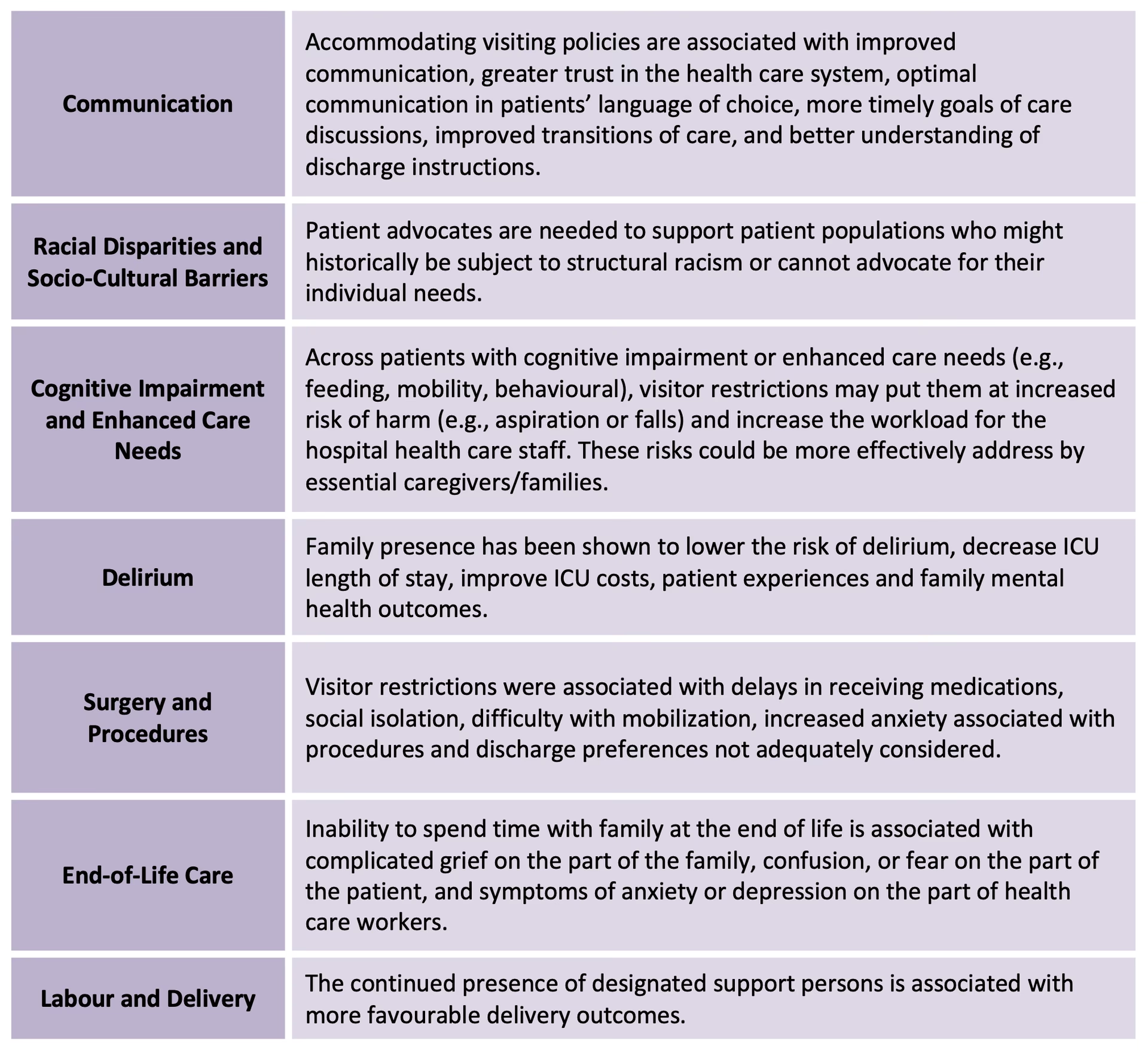
26/01/1999
At blive udskrevet fra hospitalet kan være en lettelse, men det markerer også starten på en kritisk periode for helbredelse. Et af de mest presserende spørgsmål for både patienter og pårørende er: Hvornår skal man have en opfølgende aftale med sin læge? I årevis har mantraet været, at en hurtig opfølgning er afgørende for at undgå en uplanlagt genindlæggelse. Men en dybdegående analyse af patientdata udfordrer nu denne "one-size-fits-all"-tilgang og peger i retning af en mere intelligent og personlig strategi, der kan revolutionere overgangen fra hospital til hjem.

Problemet med Genindlæggelser: En Skjult Byrde
En genindlæggelse inden for 30 dage efter udskrivelse er ikke kun en stor belastning for patientens fysiske og mentale velbefindende, men også en enorm økonomisk byrde for sundhedssystemet. Det signalerer ofte, at noget er gået galt i overgangen – måske var patienten ikke fuldt stabiliseret, instruktionerne om medicin var uklare, eller der manglede tilstrækkelig støtte i hjemmet. Studier har vist en alarmerende statistik: op mod halvdelen af alle patienter, der bliver genindlagt, har slet ikke haft en opfølgende aftale med en læge i perioden mellem deres udskrivelse og genindlæggelse. Dette understreger et stort, uudnyttet potentiale for at forbedre patientforløb og forhindre unødvendige og dyre hospitalsophold.
Én Løsning Passer Ikke Alle: Risikostratificeringens Rolle
Den konventionelle visdom har været at anbefale en opfølgning inden for 7 til 14 dage for alle patienter. Men hvad nu hvis denne indsats er spildt på nogle patienter, mens den kommer for sent for andre? Det er her, begrebet risikostratificering kommer ind i billedet. Ved at analysere store mængder patientdata har forskere kunnet identificere, hvilke patientgrupper der har størst gavn af en hurtig opfølgning.
I en skelsættende undersøgelse baseret på data fra titusindvis af patientforløb, inddelte man patienter i syv forskellige risikogrupper. Inddelingen var baseret på antallet og alvorligheden af deres kroniske sygdomme. Dette inkluderede lidelser som fremskreden hjertesygdom, kronisk obstruktiv lungesygdom (KOL), nyresvigt, diabetes og kongestiv hjerteinsufficiens. Resultaterne var slående og viste en klar sammenhæng mellem patientens risikoprofil og effekten af opfølgningstidspunktet.
Overraskende Resultater: Hvem Har Reelt Gavn af Hurtig Opfølgning?
Analysen afslørede, at fordelene ved en tidlig opfølgning varierer dramatisk afhængigt af patientens underliggende helbredstilstand.
Højrisikopatienter: Tid er altafgørende
For patienter med flere, komplekse kroniske sygdomme og en forventet genindlæggelsesrisiko på over 20%, var en tidlig opfølgning ikke bare gavnlig – den var kritisk. Studiet viste, at en opfølgning inden for 7 dage efter udskrivelse var forbundet med en markant reduktion i risikoen for genindlæggelse. For den allerhøjeste risikogruppe kunne en opfølgning inden for 14 dage reducere antallet af genindlæggelser med hele 19,1 procentpoint. For denne sårbare gruppe kan en tidlig samtale med lægen være afgørende for at justere medicin, fange tidlige advarselstegn på forværring og sikre, at patienten har den nødvendige støtte derhjemme. Desværre viste data også, at kun omkring halvdelen af disse højrisikopatienter rent faktisk fik en opfølgning inden for de første 14 dage.
Lavrisikopatienter: Mindre pres på tiden
I den anden ende af spektret fandt man patienter uden kroniske lidelser eller med en enkelt, velkontrolleret kronisk sygdom. For denne gruppe, som udgjorde en betydelig del af de udskrevne patienter, var effekten af en tidlig opfølgning næsten ubetydelig. En opfølgning inden for 14 dage førte kun til en reduktion i genindlæggelser på 1,5 procentpoint. Resultaterne tyder på, at for disse sundere patienter er det ikke afgørende, om opfølgningen sker inden for 7, 14 eller endda op til 30 dage, så længe deres tilstand er stabil. Dette udfordrer den nuværende praksis og antyder, at ressourcerne måske kan bruges bedre.
Sammenligning af Opfølgningseffekt
For at illustrere forskellen tydeligt, kan vi opstille en sammenligningstabel:
| Patientgruppe | Optimal Opfølgningstid | Effekt på Genindlæggelsesrisiko |
|---|---|---|
| Højrisiko (Flere komplekse kroniske sygdomme) | Inden for 7 dage | Meget signifikant reduktion (op til 19,1 procentpoint) |
| Middelrisiko (Flere moderate kroniske sygdomme) | Inden for 14 dage | Moderat, men meningsfuld reduktion |
| Lavrisiko (Ingen eller én kronisk sygdom) | Inden for 30 dage | Minimal til ubetydelig reduktion |
Konsekvenser for Sundhedssystemet: Målrettet Indsats er Nøglen
Disse fund har vidtrækkende konsekvenser. I stedet for at bruge ressourcer på at sikre, at alle patienter får en hurtig opfølgningstid, bør sundhedssystemet fokusere på at identificere højrisikopatienterne allerede under indlæggelsen. Ved at målrette indsatsen kan man sikre, at de mest sårbare patienter får den intensive overgangspleje, de har brug for. Dette frigør samtidig ressourcer hos de praktiserende læger, så de ikke bruger unødig tid på raske patienter, men i stedet kan fokusere på dem med de mest komplekse behov. En intelligent allokering af ressourcer vil ikke kun forbedre patientresultaterne, men har også potentialet til at reducere de samlede sundhedsudgifter markant ved at nedbringe antallet af dyre genindlæggelser.
Ofte Stillede Spørgsmål (FAQ)
Hvorfor er det så vigtigt at undgå genindlæggelser?
Genindlæggelser er stressende for patienter og kan føre til yderligere helbredskomplikationer, øget risiko for infektioner og nedsat funktionsevne. For sundhedssystemet repræsenterer de en ineffektiv brug af ressourcer og er et tegn på, at patientens overgang fra hospital til hjem ikke har været optimal.
Betyder det, at jeg skal vente med at kontakte min læge, hvis jeg føler mig syg efter udskrivelse?
Absolut ikke. Denne forskning handler om planlagt, rutinemæssig opfølgning. Hvis du oplever nye eller forværrede symptomer, ubehag, eller er usikker på din medicin efter udskrivelse, skal du altid kontakte din læge eller vagtlægen med det samme, uanset din risikogruppe.
Hvordan ved hospitalet, om jeg er i en høj- eller lavrisikogruppe?
Hospitalet og din læge vurderer din risiko baseret på din samlede sygehistorie. Dette inkluderer antallet og sværhedsgraden af dine kroniske sygdomme, din alder, tidligere indlæggelser og din generelle helbredstilstand. Målet er at bruge disse informationer til at skræddersy en udskrivnings- og opfølgningsplan, der passer præcist til dig.
Gælder denne forskning også for det danske sundhedsvæsen?
Selvom det refererede studie er fra USA, er principperne om risikobaseret pleje universelle. Det danske sundhedsvæsen arbejder også i stigende grad med at målrette indsatser mod de mest sårbare patientgrupper. Resultaterne understøtter en global tendens mod mere personaliseret medicin og pleje, hvor behandlingen tilpasses den enkelte patients behov frem for en standardiseret tilgang.
Konklusionen er klar: I plejen efter hospitalsudskrivelse er 'hurtigere' ikke altid 'bedre'. En mere nuanceret, risikobaseret tilgang er vejen frem. Ved at fokusere intensive ressourcer på de patienter, der har størst risiko for komplikationer og genindlæggelse, kan vi skabe et mere effektivt, sikkert og patientcentreret sundhedsvæsen. For dig som patient betyder det, at din opfølgningsplan i højere grad vil blive skræddersyet til dine specifikke behov, hvilket sikrer den rette pleje på det rette tidspunkt.
Hvis du vil læse andre artikler, der ligner Opfølgning efter udskrivelse: Er hurtigere bedst?, kan du besøge kategorien Sundhed.