18/06/2005
En Ny Æra for Helbredelse: Når Regenerativ Medicin Møder Kunstig Intelligens
Inden for sundhedsvidenskabens verden er to revolutionerende felter ved at smelte sammen og skabe muligheder, vi før kun kunne drømme om: regenerativ medicin og kunstig intelligens (AI). Regenerativ medicin fokuserer på at reparere, erstatte eller regenerere beskadigede celler, væv og organer i den menneskelige krop. Dets potentiale er enormt, men fremskridt har historisk set været præget af en empirisk tilgang med 'trial-and-error', hvilket har ført til uforudsigelige resultater og langsom udvikling. Her træder kunstig intelligens ind som en game-changer. Ved at udnytte computeres evne til at analysere enorme datamængder, genkende komplekse mønstre og lære af erfaringer, kan AI accelerere innovation, øge præcisionen og bane vejen for en ny generation af personlige behandlinger, der kan forandre livet for millioner af mennesker.

Grundstenene: Forståelse af Feltet
Hvad er Regenerativ Medicin?
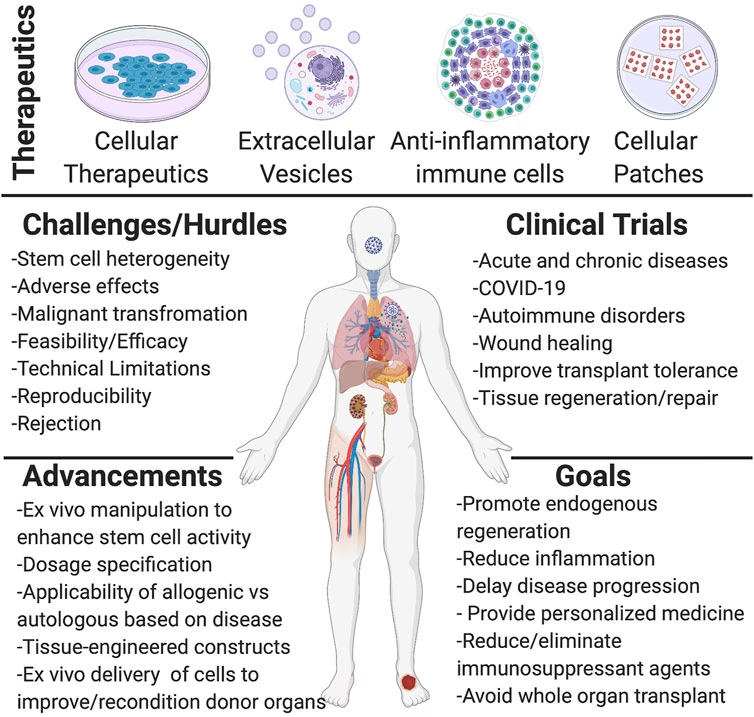
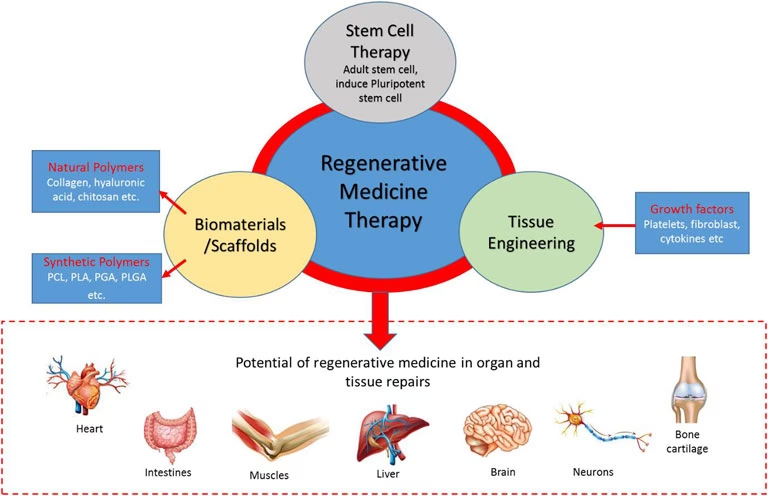
Regenerativ medicin er en bred betegnelse for avancerede medicinske teknologier, der sigter mod at genoprette kroppens funktioner. Det er ikke blot symptombehandling, men en stræben efter helbredelse. De primære søjler i feltet inkluderer:
- Genterapi: En metode til at behandle sygdomme ved at korrigere genetiske fejl. Dette kan indebære at erstatte et beskadiget gen, deaktivere et gen, der forårsager problemer, eller introducere et nyt gen for at bekæmpe en sygdom.
- Celleterapi: Brugen af levende celler til at reparere beskadiget væv. Stamceller er de mest kendte, da de har den unikke evne til at udvikle sig til mange forskellige celletyper i kroppen. Terapier kan f.eks. involvere at injicere stamceller i et beskadiget hjerte for at genopbygge muskelvæv.
- Vævsteknologi: Et tværfagligt felt, der kombinerer celler, ingeniørvidenskab og biomaterialer for at skabe funktionelle væv. Dette indebærer ofte at dyrke celler på et 'stillads' (scaffold), der efterligner kroppens naturlige struktur, for derefter at implantere det i patienten.
Selvom disse teknologier er lovende, har de stået over for betydelige udfordringer, såsom at sikre, at de leverede celler opfører sig som forventet, at vælge de rigtige patienter til behandling og at opskalere produktionen på en sikker og ensartet måde.
AI's Rolle: Fra Data til Diagnose
Kunstig intelligens er udviklingen af computersystemer, der kan udføre opgaver, som normalt kræver menneskelig intelligens. Inden for sundhedsvæsenet er især to undergrene af AI afgørende:
- Maskinlæring (Machine Learning - ML): Algoritmer, der trænes på store datasæt for at genkende mønstre og træffe forudsigelser. I stedet for at blive eksplicit programmeret til en opgave, lærer modellen selv. Den kan f.eks. analysere tusindvis af cellebilleder for at forudsige, hvilke celler der vil være mest effektive i en terapi.
- Dyb Læring (Deep Learning - DL): En mere avanceret form for maskinlæring, der bruger neurale netværk med mange lag (deraf 'dyb'). Disse systemer er exceptionelt gode til at håndtere meget komplekse data, såsom genomdata eller medicinske billeder, og kan identificere subtile sammenhænge, som et menneske let ville overse.
Hvordan AI Transformer Regenerativ Medicin
Kombinationen af AI og regenerativ medicin skaber en synergi, der adresserer mange af de nuværende begrænsninger. AI fungerer som en intelligent assistent, der kan optimere processer fra laboratoriet til klinikken.

Fremskyndelse af Lægemiddel- og Terapiforskning
Traditionel udvikling af nye lægemidler er en langsommelig og dyr proces. AI kan dramatisk accelerere dette ved at analysere enorme kemiske databaser for at identificere potentielle lægemiddelkandidater. AI-modeller kan forudsige, hvordan et molekyle vil interagere med et specifikt protein i kroppen, vurdere dets potentielle toksicitet og endda designe helt nye molekyler, der er optimeret til en bestemt opgave. Dette sparer tid og ressourcer ved at prioritere de mest lovende kandidater til laboratorietest.
| Parameter | Traditionel Metode | AI-drevet Metode |
|---|---|---|
| Tidsforbrug | År (ofte 10-15 år) | Måneder til få år |
| Omkostninger | Meget høje | Signifikant lavere |
| Præcision i tidlig fase | Lav (mange fejlskud) | Høj (bedre forudsigelser) |
| Datamængde | Begrænset af menneskelig kapacitet | Kan analysere milliarder af datapunkter |
Optimering af Vævsteknologi
En af de største udfordringer inden for vævsteknologi er at designe det perfekte 'stillads' (scaffold), der kan understøtte cellevækst og integration i kroppen. Materialet skal være biokompatibelt, have de rigtige mekaniske egenskaber og nedbrydes i det rette tempo. AI kan analysere data om tusindvis af forskellige materialer og celletyper for at forudsige den optimale kombination. Ved at simulere, hvordan celler vil opføre sig på forskellige stilladser, kan forskere designe og 3D-printe skræddersyede implantater, der er perfekt tilpasset den enkelte patient, hvilket minimerer risikoen for afstødning og maksimerer helingspotentialet.
En Revolution inden for Personlig Medicin
Vi er alle biologisk unikke. En behandling, der virker for én person, virker måske ikke for en anden. AI er nøglen til at realisere potentialet i personlig medicin. Ved at analysere en patients genom, proteiner, stofskifte og sygehistorie kan AI-algoritmer skabe en detaljeret digital profil af patienten. Denne profil kan bruges til at:
- Forudsige sygdomsrisiko: Identificere individer med høj risiko for at udvikle bestemte lidelser, længe før symptomerne viser sig.
- Vælge den bedste behandling: Forudsige, hvilken regenerativ terapi (f.eks. en specifik type stamceller) der vil have størst effekt for netop denne patient.
- Optimere dosering og timing: Skræddersy behandlingsplanen for at maksimere effektiviteten og minimere bivirkninger.
Forbedring af Kliniske Forsøg og Patientovervågning
Kliniske forsøg er afgørende for at validere nye behandlinger, men de er dyre og tidskrævende. AI kan optimere designet af disse forsøg ved at identificere de mest egnede patientkandidater fra store sundhedsdatabaser. Dette fører til mindre, hurtigere og mere succesfulde forsøg. Efter en behandling er givet, kan AI-drevne systemer kontinuerligt overvåge patienten i realtid ved at analysere data fra wearables (f.eks. smartwatches) og elektroniske patientjournaler. Systemet kan opdage tidlige tegn på komplikationer og alarmere sundhedspersonale, hvilket muliggør proaktiv indgriben.
Fremtidsperspektiver og Etiske Udfordringer
Potentialet er svimlende. Samspillet mellem AI og regenerativ medicin lover ikke kun at behandle sygdomme, men at forlænge den sunde levetid ('healthspan') og mindske kløften mellem vores levetid og antallet af år, vi lever uden kroniske lidelser. Men med stor magt følger stort ansvar. Der er en række vigtige etiske og praktiske udfordringer, der skal håndteres:
- Algoritmisk Bias: Hvis de data, en AI-model trænes på, ikke er repræsentative for hele befolkningen (f.eks. mangler data fra minoritetsgrupper eller ældre), kan dens forudsigelser blive forudindtagede og føre til ulighed i sundhed.
- Datasikkerhed og Privatliv: Personlig medicin kræver adgang til enorme mængder følsomme helbredsoplysninger. Det er afgørende at sikre, at disse data opbevares sikkert og bruges etisk korrekt med patientens samtykke.
- 'Black Box'-problemet: Nogle dyb læringsmodeller er så komplekse, at selv deres skabere ikke fuldt ud forstår, hvordan de når frem til en bestemt konklusion. Dette skaber udfordringer med ansvarlighed og tillid i klinisk beslutningstagning.
- Regulatorisk Godkendelse: Hvordan godkender myndigheder som Lægemiddelstyrelsen en behandling, der er designet eller styret af en konstant lærende algoritme? Nye regulatoriske rammer er nødvendige for at sikre sikkerhed og effektivitet.
Vejen frem kræver et tæt samarbejde mellem forskere, læger, ingeniører, etikere og lovgivere for at sikre, at denne teknologiske revolution sker på en ansvarlig, retfærdig og gennemsigtig måde.
Ofte Stillede Spørgsmål (FAQ)
Er AI-drevet regenerativ medicin sikker?
Sikkerhed er den absolut højeste prioritet. AI er et værktøj, der bruges til at forbedre sikkerheden og effektiviteten, ikke til at erstatte den. Alle nye terapier, uanset om de er udviklet med AI eller ej, skal gennemgå strenge kliniske afprøvninger og godkendelsesprocesser hos nationale og internationale sundhedsmyndigheder for at sikre, at de er sikre for patienter.
Hvordan kan AI præcist gøre behandlinger mere personlige?
Ved at analysere en patients unikke biologiske data – såsom DNA, cellers adfærd og proteinprofiler – kan AI identificere mønstre, der er specifikke for den enkelte. Dette gør det muligt at forudsige, hvilken specifik regenerativ tilgang (f.eks. hvilken type stamceller eller hvilket gen, der skal redigeres) der vil have den bedste effekt, og dermed bevæge sig væk fra 'one-size-fits-all'-medicin.
Hvad er den største udfordring for AI i dette felt lige nu?
Den største udfordring er data. For at træne effektive AI-modeller kræves der enorme mængder af højkvalitets, velstrukturerede og upartiske data. At indsamle disse data, samtidig med at man beskytter patienternes privatliv og sikrer, at datasættene er mangfoldige nok til at undgå bias, er en kompleks opgave.
Er dette noget, der er tilgængeligt på hospitaler i Danmark i dag?
AI anvendes allerede i vid udstrækning i forsknings- og udviklingsfaserne inden for regenerativ medicin, både i Danmark og internationalt. Værktøjer til billedanalyse og datafortolkning er ved at blive integreret i nogle specialiserede områder. Dog er den fulde integration af AI-styrede regenerative behandlinger i almindelig klinisk praksis stadig i en tidlig fase. Mange af de mest avancerede anvendelser er i øjeblikket på forsøgsstadiet, men udviklingen går hurtigt.
Hvis du vil læse andre artikler, der ligner AI: Fremtiden for Regenerativ Medicin, kan du besøge kategorien Sundhed.
