01/05/2012
Skizofreni er en kompleks og ofte misforstået psykisk lidelse, der påvirker millioner af mennesker verden over. I årtier har både patienter, pårørende og sundhedspersonale kæmpet med udfordringerne ved at diagnosticere og behandle denne sygdom effektivt. Men landskabet er i hastig forandring. Ny forskning kaster lys over sygdommens biologiske rødder, og innovative tilgange til behandling og patientinddragelse er ved at vinde frem. Fra at aflive sejlivede myter om medicin til at omdefinere selve diagnosen, bevæger feltet sig mod en mere nuanceret, personlig og videnskabeligt funderet fremtid for pleje af mennesker med skizofreni.

Aflivning af myter: Rollen for langtidsvirkende injicerbar medicin
En af de største udfordringer i behandlingen af skizofreni er at sikre en konsekvent medicinering. Orale antipsykotika har længe været standarden, men det kan være svært for patienter at huske at tage deres medicin hver dag. Her kommer langtidsvirkende injicerbare antipsykotika (LAI'er) ind i billedet. Disse injektioner, som typisk gives med ugers eller måneders mellemrum, sikrer en stabil medicindosis i kroppen og fjerner den daglige byrde med piller. Til trods for klare fordele er LAI'er markant underudnyttede i behandlingen.
En del af problemet skyldes udbredte misforståelser blandt sundhedspersonale. En ekspertgruppe identificerede tre centrale myter, som ofte forhindrer, at patienter tilbydes denne effektive behandlingsform:
- Myte 1: "Læger og behandlere ved, hvornår deres patienter ikke tager deres medicin."
Virkeligheden er, at det er utroligt svært at vurdere en patients non-adhærens (manglende overholdelse af behandlingen). Patienter kan føle skam eller ønske at glæde deres behandler og derfor sige, at de tager deres medicin, selvom det ikke er tilfældet. Studier viser, at sundhedspersonales evne til at forudsige non-adhærens er meget lav. LAI'er fjerner denne usikkerhed, da man med sikkerhed ved, at patienten har modtaget sin medicin. - Myte 2: "Patienter ønsker ikke eller vil ikke acceptere behandling med LAI'er."
Dette er en antagelse, som ofte ikke holder stik. Mange patienter udtrykker lettelse ved tanken om ikke at skulle huske piller hver dag. Når fordele og ulemper præsenteres på en åben og ærlig måde, er mange patienter positive over for ideen om en injektion. Nøglen er patient-behandler-samarbejde og fælles beslutningstagning, hvor patientens præferencer og bekymringer bliver hørt. Uddannelsesplatforme som S.C.O.P.E.™ (Schizophrenia Clinical Outcome Scenarios and Patient-Provider Engagement) er udviklet netop for at hjælpe sundhedspersonale med at forbedre denne kommunikation. - Myte 3: "LAI'er er kun en sidste udvej for patienter, der gentagne gange har vist sig at være non-adhærente."
At vente på, at en patient får tilbagefald på grund af manglende medicinering, før man tilbyder en LAI, er en reaktiv og potentielt skadelig tilgang. Hvert tilbagefald kan have alvorlige konsekvenser for patientens hjernefunktion, sociale liv og langtidsprognose. Moderne retningslinjer peger i stigende grad på, at LAI'er bør overvejes tidligt i behandlingsforløbet, også for nydiagnosticerede patienter, som en proaktiv strategi for at sikre stabilitet og forebygge tilbagefald.
Fremtidens diagnose: Fra stive kasser til flydende dimensioner
Ligesom behandlingen udvikler sig, gør vores forståelse og klassifikation af skizofreni det også. I mange år har diagnosen været baseret på kliniske subtyper som 'paranoid', 'hebefren' eller 'kataton'. Men forskning har vist, at disse underopdelinger har begrænset værdi for at forudsige sygdomsforløb eller vælge den rette behandling. Derfor har de nyeste versioner af de store diagnostiske manualer, DSM-5 (American Psychiatric Association) og ICD-11 (World Health Organization), bevæget sig væk fra disse subtyper.
I stedet bevæger man sig mod en dimensionel vurdering. Det betyder, at man i stedet for blot at sige 'ja' eller 'nej' til en diagnose, vurderer sværhedsgraden af forskellige symptomgrupper. Disse dimensioner kan omfatte:
- Positive symptomer: Hallucinationer, vrangforestillinger, desorganiseret tale.
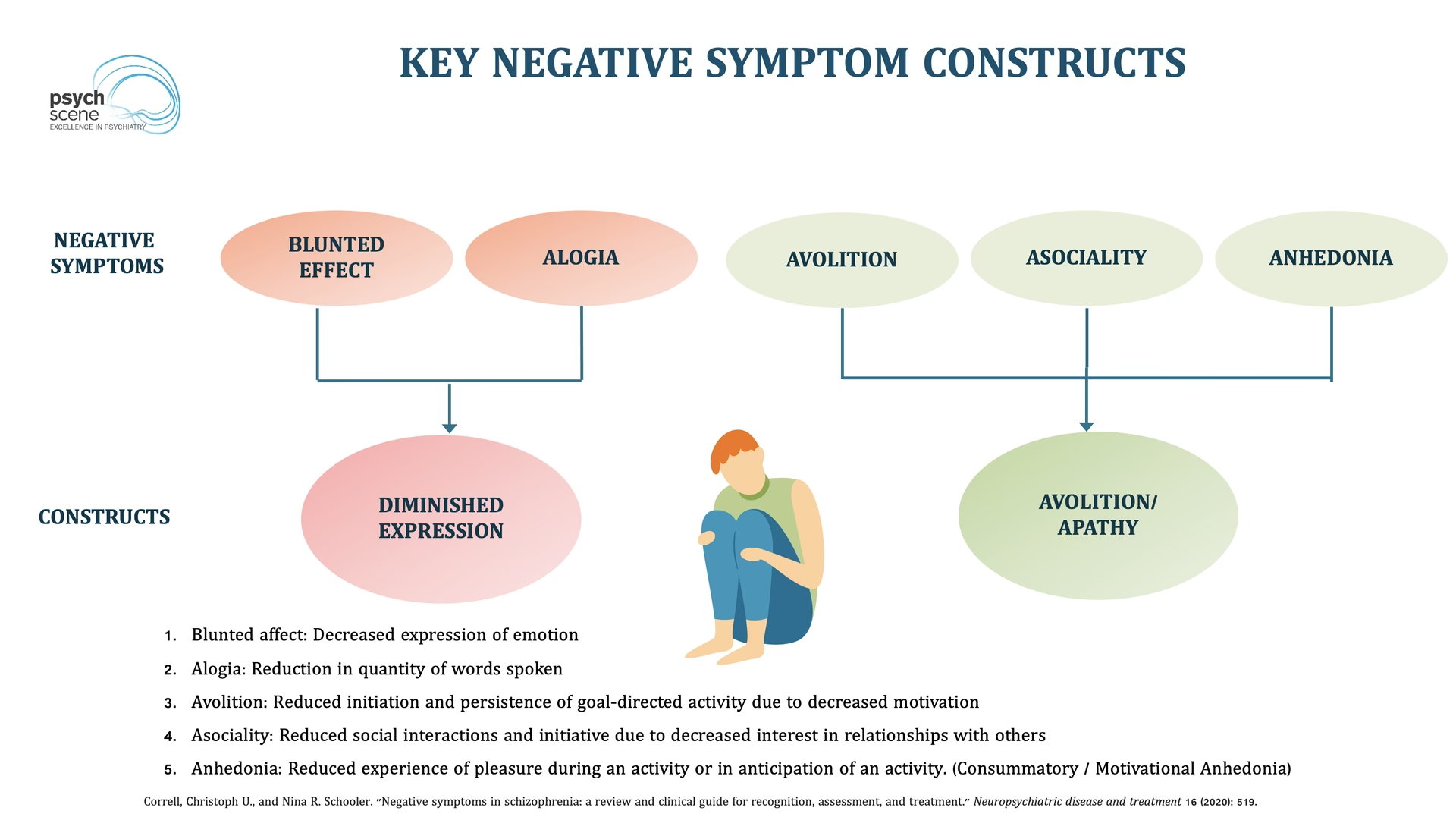
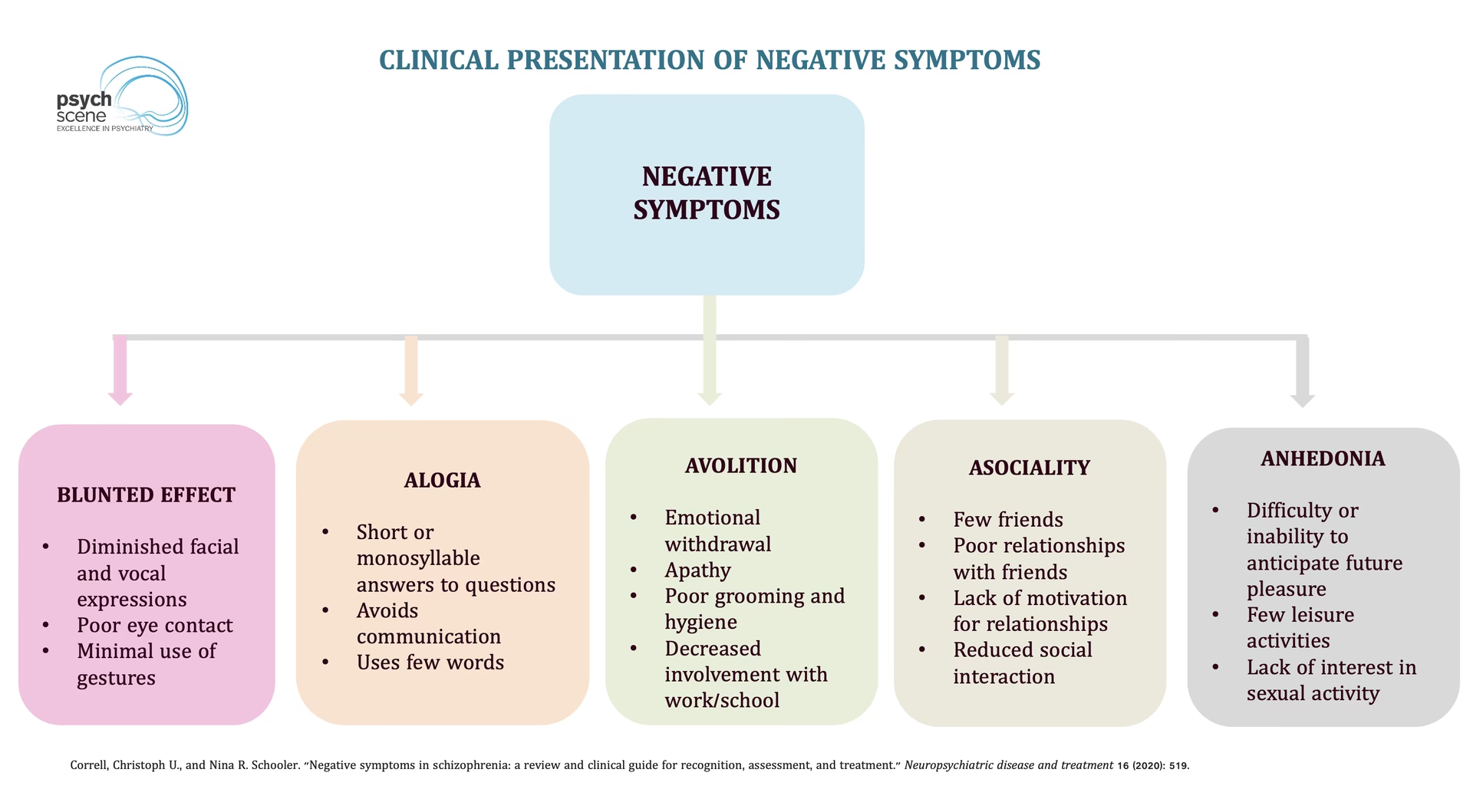
- Negative symptomer: Følelsesmæssig affladning, manglende initiativ, social tilbagetrækning.
- Kognitive symptomer: Problemer med hukommelse, opmærksomhed og planlægning.
- Affektive symptomer: Depression og mani.
- Psykomotoriske symptomer: Uro, langsomme bevægelser eller katatoni.
Denne tilgang anerkender, at skizofreni manifesterer sig forskelligt fra person til person og kan ændre sig over tid. Ved at vurdere symptomerne på en skala kan behandlingen skræddersys mere præcist til den enkelte patients behov.
Sammenligning af diagnostiske tilgange
| Aspekt | Traditionel tilgang (f.eks. ICD-10) | Moderne tilgang (f.eks. ICD-11/DSM-5) |
|---|---|---|
| Klassifikation | Baseret på kliniske subtyper (paranoid, hebefren osv.). | Subtyper er fjernet. Fokus på en samlet skizofreni-diagnose. |
| Symptomvurdering | Kategorisk (symptom er til stede eller fraværende). | Dimensionel (vurdering af sværhedsgrad af forskellige symptomdomæner). |
| Prognostisk værdi | Subtyper viste sig at have lav værdi for at forudsige forløb. | Dimensionel vurdering giver et mere nuanceret billede, som kan guide behandlingen bedre. |
Dykning ned i årsagerne: Genetik, hjerne og immunsystem
Antallet af forskningspublikationer om skizofreni er mere end firedoblet over de sidste 25 år, hvilket afspejler en enorm fremgang i vores viden om sygdommens ætiopatogenese (sygdomsårsager og -udvikling). Selvom den fulde forklaring stadig er ukendt, peger forskningen på et komplekst samspil mellem flere faktorer.
- Genetik: Skizofreni er ikke forårsaget af et enkelt 'skizofreni-gen'. Forskere har identificeret tusindvis af genetiske varianter, der hver især bidrager med en lille smule til den samlede risiko. Disse gener er ofte involveret i hjernens udvikling, synaptisk funktion og immunsystemet. Selvom genetik spiller en væsentlig rolle, er det ikke skæbne; miljømæssige faktorer er også afgørende.
- Hjernefunktion: En af de mest etablerede teorier er, at en forstyrrelse i hjernens dopaminsystem er en central del af sygdommen. Dette er grundlaget for virkningen af antipsykotisk medicin. Nyere forskning, der bruger avancerede hjernescanningsteknikker, viser også ændringer i hjernens netværksstruktur. Forbindelserne mellem forskellige hjerneområder kan være forstyrrede, hvilket kan forklare de mangeartede symptomer.
- Immunsystemet: En spændende og relativt ny opdagelse er immunsystemets rolle. Forskning har fundet en sammenhæng mellem gener relateret til immunitet og risikoen for skizofreni. For en lille undergruppe af patienter har man endda fundet specifikke autoantistoffer (f.eks. mod NMDA-receptoren), som angriber hjernen og forårsager psykotiske symptomer. For disse patienter kan immunbehandling være en effektiv løsning.
Fremtidens forskning: Research Domain Criteria (RDoC)
En af de største udfordringer i forskningen er, at diagnosen 'skizofreni' dækker over en meget heterogen gruppe af patienter med lignende symptomer, men potentielt meget forskellige underliggende årsager. Dette kan gøre det svært at finde effektive behandlinger og biologiske markører. Som svar på dette har det amerikanske National Institute of Mental Health (NIMH) lanceret et ambitiøst projekt kaldet Research Domain Criteria (RDoC).
RDoC-projektet sigter mod at klassificere psykiske lidelser baseret på observerbar adfærd og neurobiologiske målinger i stedet for traditionelle symptomklynger. Man ser på grundlæggende funktionelle domæner som kognition, sociale processer, og systemer for positiv og negativ valens (belønning og trussel). Ved at studere disse domæner på tværs af forskellige niveauer – fra gener og celler til hjernekredsløb og adfærd – håber man at kunne identificere de specifikke biologiske mekanismer, der går galt. Dette kan på lang sigt føre til helt nye, målrettede behandlinger, der er skræddersyet til den enkelte patients neurobiologiske profil, snarere end en bred diagnostisk etiket.
Ofte Stillede Spørgsmål (FAQ)
Hvad er en LAI, og hvorfor er den vigtig i behandlingen af skizofreni?
En LAI (langtidsvirkende injicerbar antipsykotikum) er en form for medicin, der gives som en injektion med flere ugers eller måneders mellemrum. Den er vigtig, fordi den sikrer en stabil og kontinuerlig medicinering, hvilket er afgørende for at forebygge tilbagefald, forbedre langtidsprognosen og fjerne den daglige byrde med piller for patienten.
Hvorfor fjerner man de gamle skizofreni-subtyper som "paranoid skizofreni"?
De gamle subtyper fjernes, fordi omfattende forskning har vist, at de har meget lille værdi. De var ikke stabile over tid (en patient kunne skifte subtype), og de hjalp ikke lægerne med at forudsige, hvordan sygdommen ville udvikle sig, eller hvilken behandling der ville være mest effektiv. En dimensionel tilgang giver et mere præcist og brugbart billede.
Er skizofreni en rent genetisk sygdom?
Nej. Genetik spiller en stor rolle og er den stærkeste kendte risikofaktor, men det er ikke den eneste faktor. Man taler om en sårbarheds-stress-model, hvor en person kan have en genetisk sårbarhed, som så kan udløses af miljømæssige faktorer som stress, traumer eller stofmisbrug. Mange mennesker med genetisk sårbarhed udvikler aldrig skizofreni.
Hvad betyder en "dimensionel tilgang" til diagnosticering?
Det betyder, at man i stedet for at se symptomer som enten til stede eller fraværende (en 'kasse'-tilgang), vurderer man dem på en glidende skala. For eksempel kan en patient have milde negative symptomer, men svære positive symptomer. Dette giver et meget mere detaljeret billede af patientens tilstand og gør det muligt at målrette behandlingen mod de mest problematiske symptomområder.
Hvis du vil læse andre artikler, der ligner Skizofreni: Nye veje i behandling og diagnose, kan du besøge kategorien Sundhed.