02/08/2014
Når en person rammes af en neurologisk sygdom eller skade, som f.eks. et slagtilfælde, Parkinsons sygdom eller demens, kan en af de mest basale menneskelige funktioner blive påvirket: evnen til at synke. Denne tilstand, kendt som neurogen dysfagi, skaber en reel og alvorlig risiko for, at mad og drikke ender i lungerne i stedet for i maven. Den umiddelbare og udbredte løsning har i årtier været at anlægge en ernæringssonde for at omgå problemet. Logikken virker simpel: ved at levere næring direkte til maven, eliminerer man risikoen for fejlsynkning. Men nyere data og klinisk erfaring stiller et kritisk spørgsmål ved denne praksis. Er ernæringssonden den beskyttende helt, vi tror den er, eller er den i virkeligheden en kilde til en falsk tryghed, der medfører sine egne alvorlige byrder?
Denne artikel dykker ned i den komplekse virkelighed bag brugen af ernæringssonder til patienter med neurogen dysfagi. Vi vil undersøge, om de reelt reducerer risikoen for den frygtede aspirationspneumoni, afdække de skjulte omkostninger ved sondeernæring og præsentere det ofte oversete, men yderst værdifulde alternativ: omhyggelig og personlig håndmadning.
Hvad er Neurogen Dysfagi? En Dybdegående Forklaring
For at forstå problematikken er det essentielt først at forstå selve tilstanden. Neurogen dysfagi er ikke en sygdom i sig selv, men et symptom på en underliggende neurologisk lidelse. Synkeprocessen er en utrolig kompleks mekanisme, der involverer over 50 par muskler og adskillige nerver, som alle skal koordineres perfekt af hjernen. Når en del af dette neurologiske netværk beskadiges, bryder kæden sammen.
Årsagerne kan være mange og varierede, herunder:
- Apopleksi (slagtilfælde): En af de hyppigste årsager, hvor en blodprop eller blødning i hjernen skader de områder, der styrer synkefunktionen.
- Progressive neurologiske sygdomme: Tilstande som Parkinsons sygdom, multipel sklerose (MS), amyotrofisk lateral sklerose (ALS) og Huntingtons sygdom nedbryder gradvist nervesystemets kontrol over musklerne.
- Demens: Især i de senere stadier af Alzheimers sygdom og andre demensformer, glemmer hjernen simpelthen, hvordan man koordinerer synkningen, og patienten kan have svært ved at genkende mad.
- Traumatisk hjerneskade: Fysiske skader på hjernen kan forstyrre de neurale veje.
- Kræft i hoved- og halsområdet: Både selve tumoren og behandlingen (kirurgi, stråling) kan beskadige nerver og strukturer, der er afgørende for at synke.
Konsekvenserne af dysfagi rækker langt ud over ubehaget ved at spise. De primære risici er underernæring og dehydrering, men den mest akutte og livstruende fare er aspiration – når mad, drikke, spyt eller mavesyre inhaleres i luftvejene og lungerne. Dette kan føre til aspirationspneumoni, en alvorlig lungebetændelse, der er svær at behandle og har en høj dødelighed, især hos svækkede patienter.
Myten om Sondens Beskyttelse
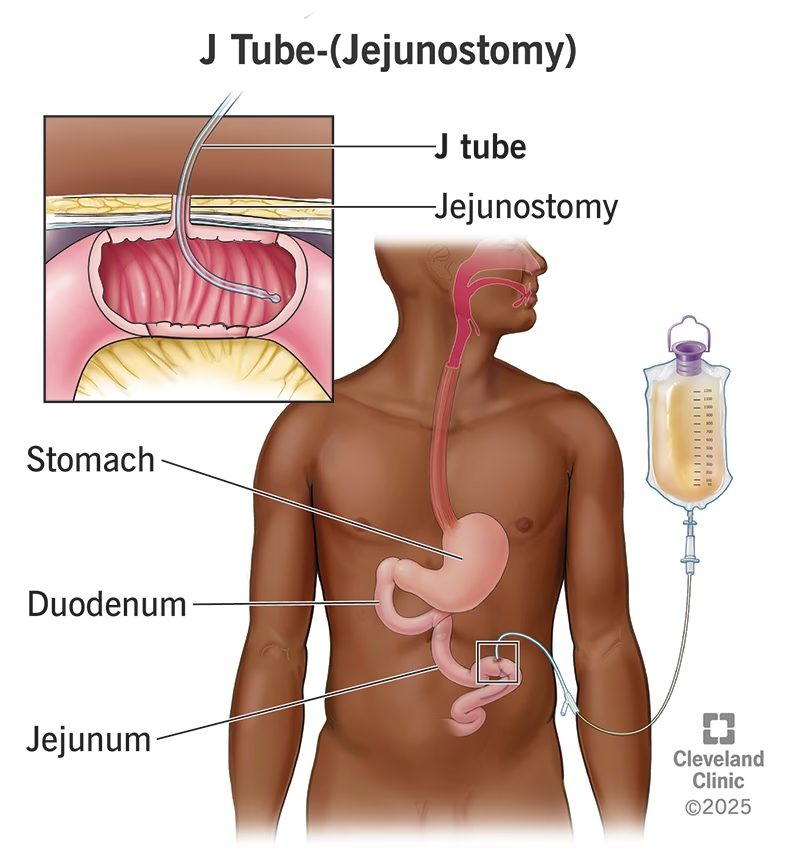
I lyset af den alvorlige risiko for aspirationspneumoni virker det intuitivt at indsætte en ernæringssonde. Der findes primært to typer: en nasogastrisk sonde, der føres gennem næsen ned til maven, og en PEG-sonde (Perkutan Endoskopisk Gastrostomi), der operativt anlægges direkte gennem bugvæggen ind til maven. Ideen er at skabe en sikker motorvej for ernæring, der fuldstændig omgår den defekte synkemekanisme i mund og svælg.
Denne tankegang har ført til, at sondeanlæggelse er blevet en standardprocedure på mange hospitaler og plejehjem verden over. Det ses som en proaktiv handling for at sikre ernæring og forebygge lungekomplikationer. Men den kliniske virkelighed tegner et andet og mere bekymrende billede.
Forskning har gentagne gange undladt at bevise, at sondeernæring effektivt reducerer forekomsten af aspirationspneumoni hos patienter med neurogen dysfagi. Faktisk peger nogle studier i den modsatte retning. Hvordan kan det være?
- Aspiration af spyt og sekret: En patient med dysfagi aspirerer ikke kun mad og drikke. De har også svært ved at håndtere deres eget spyt og sekret fra mund og svælg. En sonde forhindrer på ingen måde denne form for aspiration, som er en konstant kilde til bakterier i lungerne.
- Gastroøsofageal refluks: Sondeernæring, især når den gives kontinuerligt eller i store portioner, kan øge trykket i maven og forårsage refluks, hvor maveindhold løber tilbage op i spiserøret. Dette sure og bakteriefyldte maveindhold kan derefter let aspireres, især hos sengeliggende patienter. En nasogastrisk sonde kan endda forværre dette ved at holde den øvre lukkemuskel i spiserøret en smule åben.
- Nedsat oral hygiejne: Når en patient ikke længere spiser oralt, forsømmes mundhygiejnen ofte. Dette fører til en opblomstring af skadelige bakterier i munden, som derefter kan aspireres med spyttet og forårsage en endnu mere alvorlig lungebetændelse.
Konklusionen er klar: En ernæringssonde er ikke en garanti mod aspirationspneumoni. Den kan ændre kilden til det, der aspireres – fra mad til spyt og maveindhold – men den fjerner ikke den grundlæggende risiko.
De Tunge Byrder ved Sondeernæring
Ud over den manglende dokumenterede effekt på lungebetændelse, medfører sondeernæring en række betydelige fysiske, psykologiske og sociale byrder for patienten.
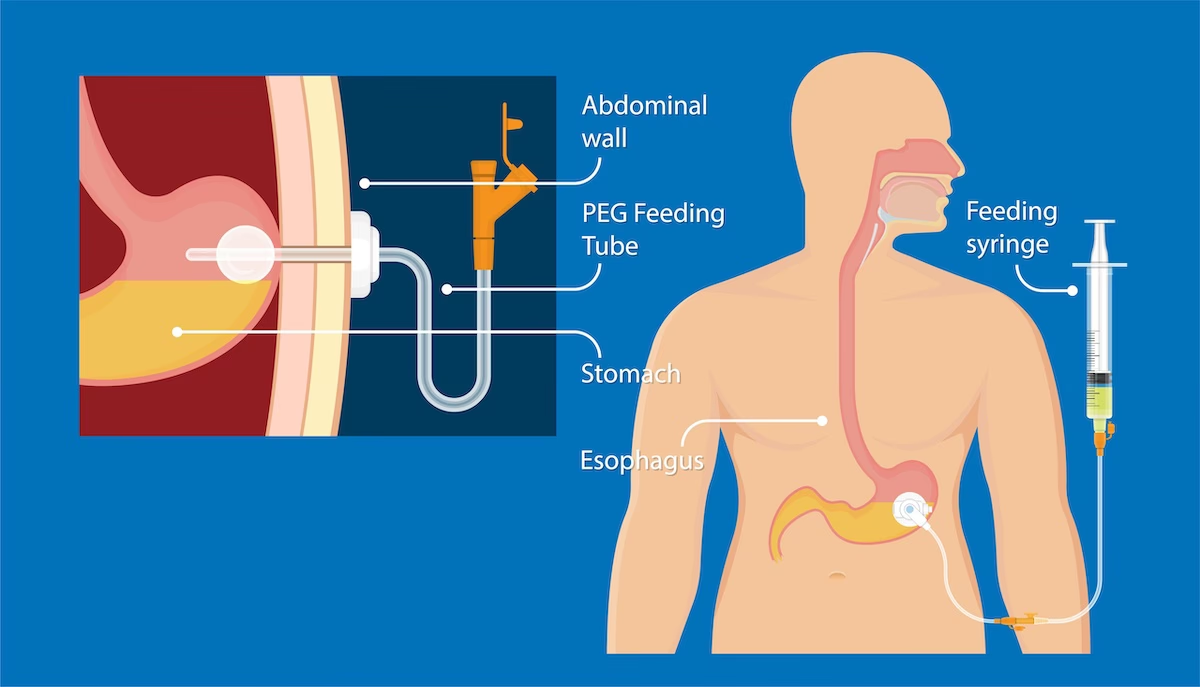
- Fysiske komplikationer: Nasogastriske sonder er ubehagelige og kan forårsage tryksår i næse og svælg. PEG-sonder kræver et kirurgisk indgreb med risiko for infektion, blødning og skade på indre organer. Huden omkring sonden kan blive irriteret og inficeret. Sonderne kan stoppe til, rykkes ud ved et uheld og kræve hyppige udskiftninger.
- Tab af livskvalitet: Måltidet er meget mere end blot næringsindtag. Det er en kilde til nydelse, smagsoplevelser, dufte og socialt samvær. At fjerne en person fra spisebordet og erstatte måltidet med en pose flydende ernæring er en voldsom degradering af livskvalitet. Patienten isoleres fra en af de mest centrale sociale aktiviteter i familien og samfundet.
- Psykologisk belastning: Patienter med ernæringssonde rapporterer ofte om følelser af depression, angst, tab af værdighed og en følelse af at være reduceret til en medicinsk genstand. Den konstante påmindelse om deres sygdom og afhængighed kan være mentalt nedbrydende.
Det Værdige Alternativ: Omhyggelig Håndmadning
For næsten alle bevidste patienter findes der et bedre og mere humant alternativ: et dedikeret forsøg med håndmadning. Dette er ikke blot at give patienten mad med en ske; det er en specialiseret tilgang, der kræver viden, tålmodighed og opmærksomhed. Ofte vil en ergoterapeut eller talepædagog (logopæd) være central i at vurdere patientens synkefunktion og udarbejde en sikker spiseplan.
Principperne for sikker håndmadning inkluderer:
- Korrekt siddestilling: Patienten skal sidde helt oprejst (helst 90 grader) under og i mindst 30 minutter efter måltidet for at lade tyngdekraften hjælpe.
- Tilpasset konsistens: Maden og drikkevarerne tilpasses patientens evner. Dette kan betyde pureret eller blendet mad (gratin-konsistens) og fortykkede væsker, som er lettere at kontrollere i munden.
- Rolige omgivelser: Måltidet skal foregå uden forstyrrelser fra TV eller støj, så patienten kan koncentrere sig fuldt ud om at spise.
- Små, langsomme portioner: Maden gives i små bidder, og man venter, til patienten har sunket helt, før den næste skefuld tilbydes. Tempoet bestemmes udelukkende af patienten.
- God mundhygiejne: At holde munden ren før og efter måltider reducerer mængden af bakterier og dermed risikoen ved en eventuel aspiration.
- Opmærksomhed på træthed: Mange patienter bliver trætte under et måltid, hvilket øger risikoen for fejlsynkning. Det er vigtigt at stoppe, før patienten bliver udmattet.
Fordelene ved denne tilgang er enorme. Patienten bevarer glæden og den sensoriske oplevelse ved at spise, opretholder social kontakt under måltiderne og holder synkemuskulaturen aktiv, hvilket kan forbedre funktionen over tid. Det er en tilgang, der respekterer patientens værdighed og fokuserer på livskvalitet frem for blot overlevelse.
Sammenligningstabel: Sondeernæring vs. Håndmadning
| Aspekt | Sondeernæring | Omhyggelig Håndmadning |
|---|---|---|
| Risiko for aspirationspneumoni | Ingen dokumenteret reduktion. Risiko for aspiration af spyt og maveindhold. | Risiko til stede, men kan minimeres markant med korrekt teknik og tilpasset kost. |
| Livskvalitet og nydelse | Meget lav. Fjerner al nydelse, smag og duft forbundet med mad. | Høj. Bevarer glæden og den sensoriske oplevelse ved at spise. |
| Social interaktion | Patienten isoleres ofte fra sociale måltider. | Fremmer social deltagelse og samvær med familie og venner. |
| Fysiske risici | Komplikationer ved anlæggelse, infektion, tryksår, refluks, tilstopning. | Primært risiko for fejlsynkning, hvis teknikken er forkert. Kræver tid og personale. |
| Bevarelse af funktion | Synkemuskulaturen bruges ikke og svækkes yderligere ("use it or lose it"). | Holder synkemuskulaturen aktiv og kan bidrage til rehabilitering. |
Ofte Stillede Spørgsmål
Er sondeernæring så aldrig den rigtige løsning?
Jo, der er situationer, hvor en sonde er nødvendig og livreddende. Dette gælder for eksempel for bevidstløse patienter, patienter med en fysisk blokering i svælg eller spiserør, eller i tilfælde hvor dysfagien er så alvorlig, at intet sikkert kan indtages oralt, selv med tilpasninger. Beslutningen skal altid træffes individuelt efter en grundig tværfaglig vurdering.
Hvem bestemmer, om en patient skal have sonde eller håndmadning?
Det er en kompleks beslutning, der ideelt set involverer et team bestående af læger, sygeplejersker, en ergoterapeut/talepædagog, en diætist samt patienten selv (hvis vedkommende er i stand til det) og deres pårørende. Patientens ønsker og livskvalitet skal veje tungt i denne beslutning.
Hvad er de typiske tegn på, at en person aspirerer under et måltid?
De mest almindelige tegn er hoste eller rømmen sig under eller lige efter synkning, en 'våd' eller gurglende stemme, fornemmelse af at maden sidder fast i halsen, rindende øjne og åndenød. Nogle patienter aspirerer dog 'stille' uden tydelige tegn, hvilket gør professionel vurdering endnu vigtigere.
Konklusion: Et Kald på Omtanke og Individualisering
Den udbredte anvendelse af ernæringssonder hos patienter med neurogen dysfagi hviler på en antagelse, som data ikke understøtter: at de beskytter mod aspirationspneumoni. I virkeligheden fjerner de ikke risikoen og introducerer en lang række alvorlige fysiske og psykosociale byrder, der drastisk kan forringe en patients sidste levetid. For den bevidste patient er en velovervejet og professionelt vejledt indsats med håndmadning næsten altid at foretrække. Det er en tilgang, der kræver mere tid, tålmodighed og ekspertise, men som betaler sig tifold igen i form af øget værdighed, nydelse og livskvalitet. Valget mellem sonde og ske bør ikke være en automatisk reaktion, men en dybt personlig og velinformeret beslutning, der altid sætter hele mennesket – ikke kun dets ernæringsbehov – i centrum.
Hvis du vil læse andre artikler, der ligner Sondeernæring og synkebesvær: En falsk tryghed?, kan du besøge kategorien Sundhed.

