16/03/2001
Introduktion til Implementering af Elektronisk Patientjournal (EPJ)
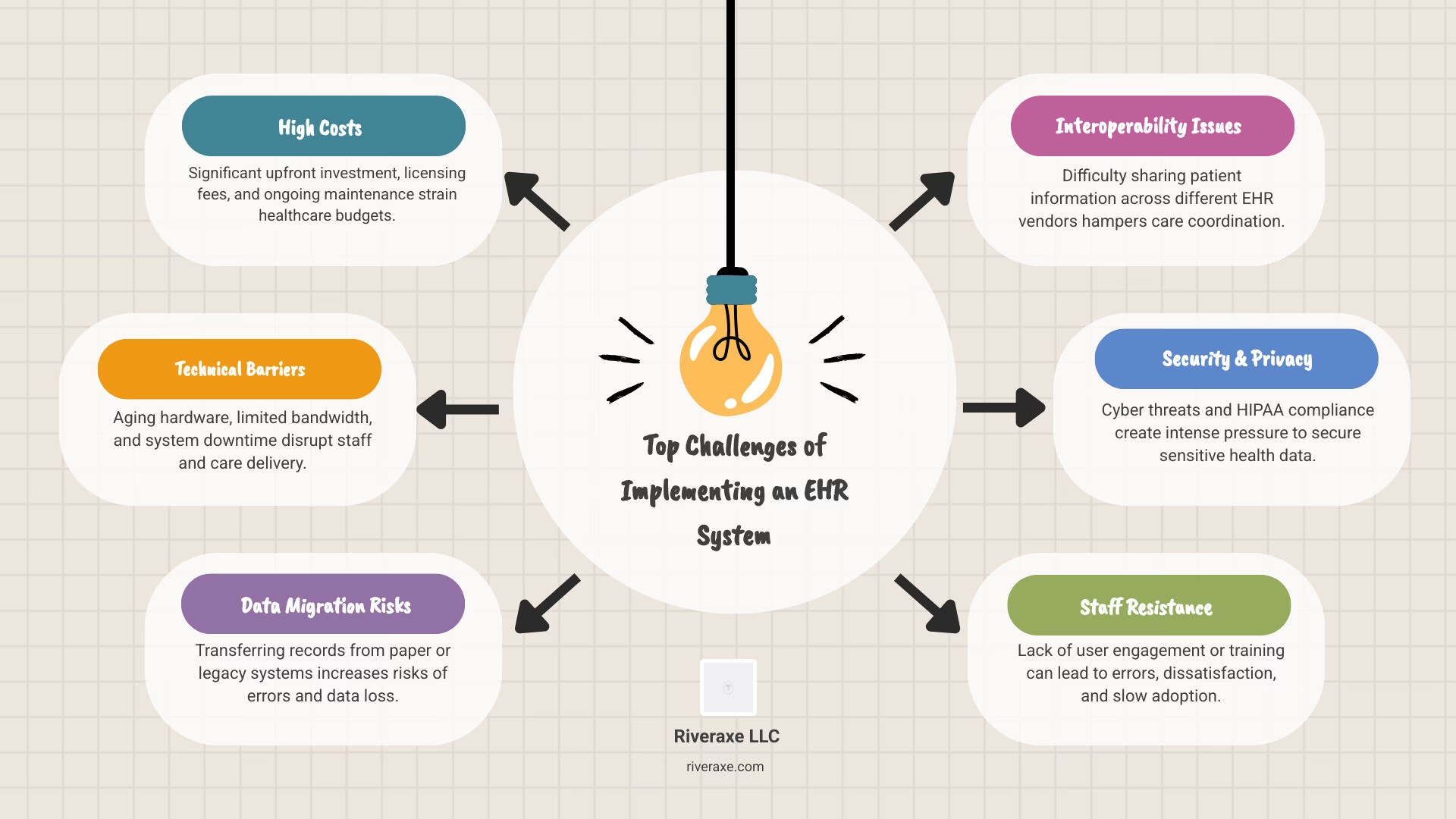
Overgangen til en ny elektronisk patientjournal (EPJ) er en af de mest betydningsfulde og komplekse opgaver, en sundhedsorganisation kan påtage sig. Som hjørnestenen i digital sundhed er et velfungerende EPJ-system afgørende for at forbedre patientplejen, optimere arbejdsgange og styrke den operationelle effektivitet. Processen kræver dog omhyggelig planlægning, tværfagligt samarbejde og vedvarende kommunikation for at undgå faldgruber som budgetoverskridelser, datatab og utilfredshed blandt personalet. En vellykket EPJ-implementering handler ikke kun om at installere ny software; det er en fundamental transformation af kliniske og administrative processer. Denne artikel fungerer som en omfattende guide, der trin for trin belyser de bedste praksisser og strategier for at sikre en gnidningsfri og succesfuld overgang.
Hvorfor er en grundig planlægning afgørende?
En EPJ-implementering berører næsten alle aspekter af en sundhedsorganisation, fra læger og sygeplejersker til administrativt personale og patienter. Uden en solid plan risikerer man at stå over for en række alvorlige udfordringer:
- Finansielle byrder: Uforudsete omkostninger til hardware, konsulenter og tabt produktivitet kan hurtigt sprænge budgettet.
- Modstand fra klinikere: Hvis personalet ikke føler sig hørt eller tilstrækkeligt trænet, kan det føre til modvilje mod at tage det nye system i brug, hvilket underminerer hele investeringen.
- Risiko for datatab: Migration af følsomme patientdata er en kritisk fase, hvor fejl kan føre til alvorlige databrud og kompromittere patientsikkerheden.
- Nedsat produktivitet: I overgangsperioden kan man forvente et fald i antallet af patientkonsultationer. En dårlig plan kan forlænge denne periode unødigt og skabe stress og udbrændthed blandt personalet.
En velstruktureret implementeringsplan hjælper med at forudse disse udfordringer, allokere ressourcer korrekt og sikre, at alle interessenter er engagerede og informerede gennem hele processen.
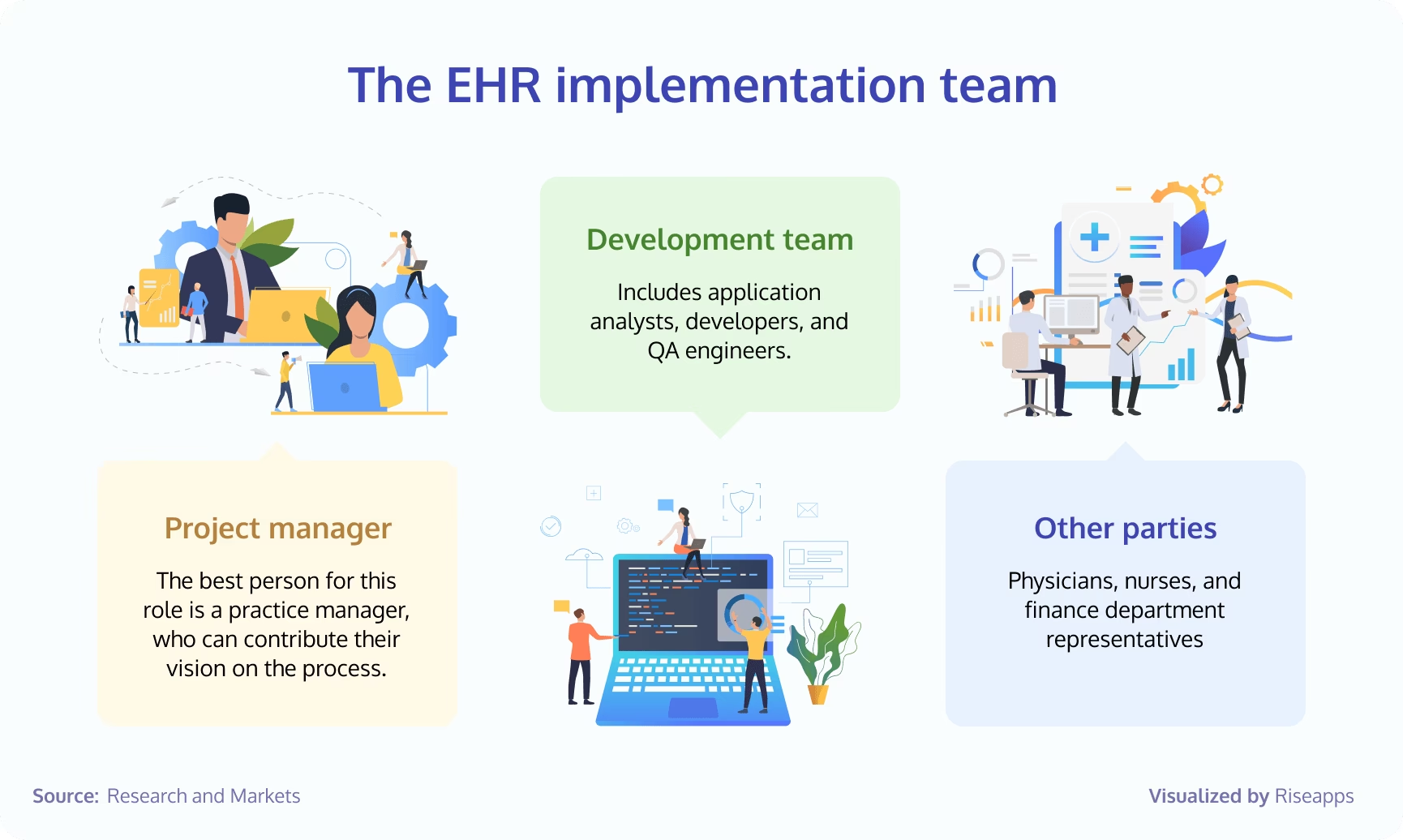
Sammensætning af dit implementeringsteam
Succes starter med det rigtige team. Da implementeringen påvirker hele organisationen, er det afgørende at samle en tværfaglig gruppe af interessenter. Et typisk implementeringsteam bør omfatte:
- Projektleder: Den centrale figur, der er ansvarlig for at holde projektet på sporet, inden for budgettet og i henhold til tidsplanen.
- Kliniske repræsentanter: Læger, sygeplejersker og andre klinikere, der kan give indsigt i kliniske arbejdsgange og sikre, at systemet opfylder de reelle behov.
- IT-specialister: Ansvarlige for den tekniske infrastruktur, datamigrering, systemsikkerhed og integration med eksisterende software.
- Superbrugere: Entusiastiske medarbejdere fra forskellige afdelinger, der modtager ekstra træning og fungerer som interne mestre og førstehjælpere for deres kolleger.
- Repræsentanter for administration og fakturering: Sikrer, at systemet understøtter administrative opgaver og overholder lovgivningsmæssige krav.
- Ledelsesrepræsentant: En person fra den øverste ledelse (C-suite), der kan træffe afgørende beslutninger og sikre organisatorisk opbakning.
Overvej også at inddrage eksterne konsulenter med specialiseret erfaring i EPJ-implementeringer. De kan tilbyde værdifuld ekspertise inden for projektstyring, datahåndtering og forandringsledelse.
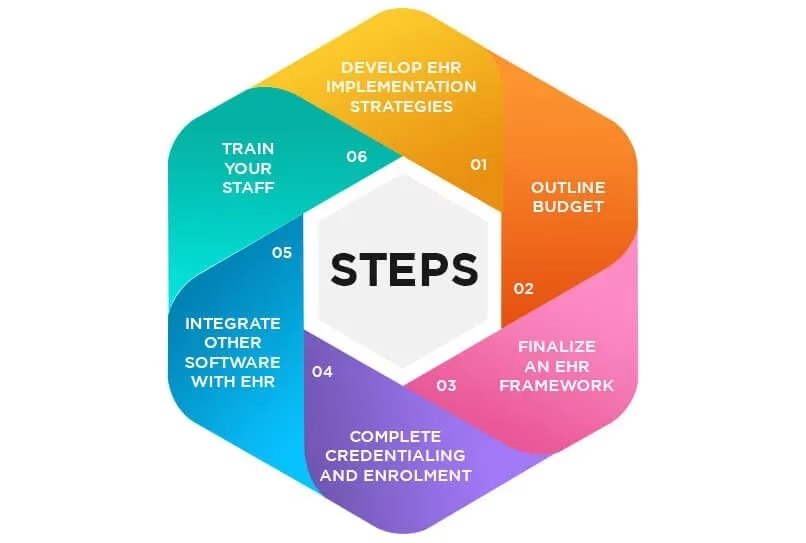
Den strategiske implementeringsplan: 8 afgørende trin
En detaljeret køreplan er din bedste garanti for succes. Her er en 8-trins model, der dækker hele processen fra start til slut.
Trin 1: Definér mål og indsaml krav
Start med at vurdere dine nuværende arbejdsgange for at identificere ineffektivitet og flaskehalse. Hvad håber I at opnå med det nye system? Sæt klare, målbare mål, f.eks. at reducere medicineringsfejl med 15% eller forbedre patienttilfredsheden. Gennemfør interviews med fremtidige brugere for at formulere en detaljeret kravspecifikation. Dette sikrer, at den valgte løsning adresserer organisationens unikke behov.
Trin 2: Fastlæg budget og tidsplan
At forstå de samlede omkostninger er afgørende. Budgettet bør omfatte mere end blot softwarelicensen. Husk at medregne:
- Hardware: Opgradering af servere, netværk og arbejdsstationer.
- Personaleomkostninger: Overarbejde, midlertidigt personale og kompensation for træningstid.
- Produktivitetstab: Et forventet fald i patientgennemstrømning under og lige efter go-live.
- Konsulentbistand: Gebyrer til leverandøren eller tredjepartskonsulenter.
- Datamigrering og backup: Omkostninger forbundet med sikker overførsel og lagring af data.
En realistisk tidsplan, der tager højde for alle faser fra valg af leverandør til fuld adoption, kan strække sig over 6-12 måneder eller mere, afhængigt af organisationens størrelse.

Trin 3: Vælg den rette EPJ-løsning
Med en klar kravspecifikation kan I begynde at undersøge markedet. Udsend en Request for Information (RFI) og derefter en Request for Proposal (RFP) til potentielle leverandører. Evaluer deres svar nøje, og udvælg 3-4 finalister til at give en demonstration af deres system. Vælg den leverandør, der bedst matcher jeres krav, budget og organisationskultur.
Trin 4: Vælg udrulningsstrategi
Der er primært to tilgange til at lancere et nyt EPJ-system. Valget har stor betydning for ressourceforbrug og den oplevede forstyrrelse i organisationen.

| Tilgang | Fordele | Ulemper |
|---|---|---|
| Big Bang (Alle afdelinger går live på samme tid) | Hurtigere overgang, mindre tid med to parallelle systemer, og fordelene realiseres hurtigt. | Meget ressourcekrævende, højere risiko for at små fejl får store konsekvenser, stort pres på supportteamet. |
| Trinvis udrulning (Systemet implementeres afdeling for afdeling eller funktion for funktion) | Mindre forstyrrende, mulighed for at lære og justere undervejs, problemer isoleres til mindre områder. | Længere implementeringsperiode, omkostninger ved at vedligeholde to systemer samtidigt, kompleksitet i at håndtere hybride arbejdsgange. |
Trin 5: Håndter datamigrering
Dette er en af de mest teknisk krævende og risikofyldte faser. Processen involverer typisk konvertering af papirjournaler, rensning af eksisterende elektroniske data for fejl og dubletter, mapning af datafelter fra det gamle system til det nye, og selve overførslen. Det er afgørende at teste og verificere, at alle data er overført korrekt og fuldstændigt. En vellykket datamigrering er fundamentet for klinisk beslutningstagning i det nye system.
Trin 6: Opret et effektivt træningsprogram
Dårlig brugeradoption er en primær årsag til, at EPJ-implementeringer fejler. Et stærkt træningsprogram er nøglen til at undgå dette. Overvej følgende:
- Vurder kompetencer: Start med at vurdere medarbejdernes grundlæggende computerfærdigheder for at skræddersy træningen.
- Rollebaseret træning: Træn kun personalet i de funktioner, der er relevante for deres specifikke roller for at undgå forvirring.
- Brug superbrugere: Lad interne superbrugere stå for en del af træningen. De taler "samme sprog" som deres kolleger og kan yde løbende support.
- Varierede metoder: Kombiner klasseundervisning med e-læringsmoduler, hands-on øvelser og sidemandsoplæring.
- Timing: Start træningen 2-3 uger før go-live og fortsæt med opfølgende træning i ugerne efter for at optimere brugen af systemet.
Trin 7: Planlæg og eksekver "Go-Live"
Selve dagen, hvor systemet tages i brug, kræver sin egen detaljerede køreplan. Denne bør indeholde:
- Kommunikationsplan: Informer patienter om potentielle forsinkelser.
- Bemanding: Sørg for ekstra IT-support og superbrugere på gulvet til at hjælpe.
- Reduceret belastning: Planlæg med færre patientaftaler i de første dage for at give personalet tid til at vænne sig til systemet.
- Nødplan: Hav en klar plan for, hvad der skal gøres, hvis systemet svigter, herunder manuelle procedurer og en backup-løsning.
Trin 8: Evaluer og optimer
Arbejdet slutter ikke ved go-live. Efter implementeringen skal I evaluere, om de opstillede mål er nået. Mål på kritiske succesfaktorer som:
- ROI (Return on Investment): Vurder de økonomiske gevinster.
- Effektivitet: Mål patientgennemstrømning og administrative svartider.
- Brugertilfredshed: Gennemfør undersøgelser blandt læger og personale.
- Patienttilfredshed: Mål patienternes oplevelse af plejen.
- Datakvalitet: Analyser fejlprocenter i data-input.
Brug denne feedback til løbende at optimere systemet og tilbyde yderligere træning, hvor det er nødvendigt.
Ofte Stillede Spørgsmål (FAQ)
Hvor lang tid tager en EPJ-implementering?
Varigheden afhænger stærkt af organisationens størrelse, kompleksitet og den valgte udrulningsstrategi. En typisk tidslinje fra planlægning til fuld adoption kan variere fra 6 til 18 måneder. Selve go-live-perioden med reduceret produktivitet varer ofte et par uger, men det kan tage flere måneder, før personalet er fuldt fortrolige med systemet.

Hvad er de største risici ved en EPJ-implementering?
De primære risici omfatter budgetoverskridelser, modstand mod forandring fra personalet, tab eller korruption af patientdata under migrering, og et langvarigt fald i produktivitet, der kan føre til stress og udbrændthed. En grundig planlægning og stærk forandringsledelse er afgørende for at mindske disse risici.
Hvad indebærer en nød- og genopretningsplan?
En nød- og genopretningsplan er et krav under databeskyttelsesregler som GDPR. Den skal beskrive, hvordan organisationen fortsætter driften i tilfælde af systemnedbrud, f.eks. ved strømafbrydelse. Planen skal omfatte procedurer for regelmæssig backup af data, processer for at gendanne systemet og manuelle arbejdsgange (papirbaserede) for at sikre kontinuitet i patientplejen, indtil systemet er fuldt operationelt igen.
Hvis du vil læse andre artikler, der ligner Guide til Succesfuld EPJ-Implementering, kan du besøge kategorien Sundhed.