01/04/2020
Komælk er en af de første og mest fundamentale næringskilder, der introduceres i vores kost tidligt i livet. For de fleste er det en kilde til essentielle næringsstoffer, men for en lille del af befolkningen kan det udløse en IgE-medieret allergisk reaktion. Allergi over for komælk kan forårsage alvorlige symptomer i mave-tarmkanalen, på huden og endda i luftvejene. I værste fald kan det føre til et livstruende anafylaktisk chok på grund af stabiliteten af visse allergener i mælken. Denne artikel giver et dybdegående overblik over de allergene molekyler i komælk, fordelene ved molekylær diagnostik og de nuværende strategier for forebyggelse og behandling.
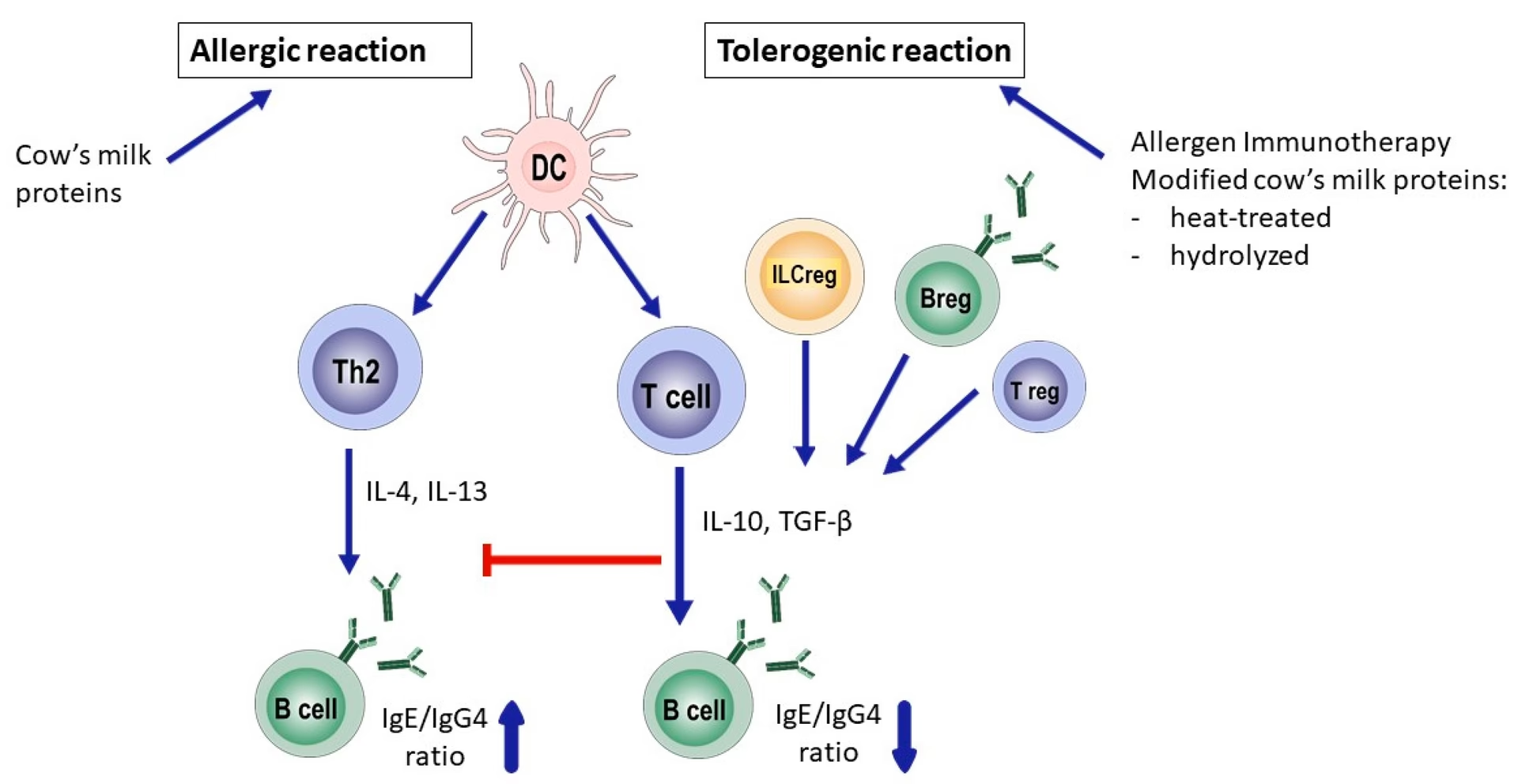
Forståelse af Komælksallergi (KMA)
IgE-medieret fødevareallergi er generelt mindre udbredt end luftvejsallergier, som påvirker op mod 25% af befolkningen. Alligevel er fødevareallergi et vigtigt emne, da mange flere mennesker opfatter sig selv som havende en fødevareallergi, end der reelt er bekræftet med en IgE-medieret allergi. Dette skyldes, at der findes forskellige former for fødevareintolerance, hvoraf den immunologisk medierede allergi kun udgør en brøkdel. Komælksallergi er særligt betydningsfuld, da den rammer børn tidligt i livet og kan have alvorlige konsekvenser. En stor europæisk undersøgelse (EuroPrevall) viste, at den bekræftede forekomst af KMA hos børn op til 2 år var omkring 0,54%. Selvom tallet er lavt, understreger det behovet for præcise og enkle diagnostiske tests til at be- eller afkræfte IgE-sensibilisering over for komælkens allergener.
IgE-medierede vs. Ikke-IgE-medierede Reaktioner
Immunsystemets reaktioner på komælk kan opdeles i to hovedtyper:
- IgE-medierede reaktioner: Dette er den 'klassiske' allergiske reaktion. Immunsystemet producerer IgE-antistoffer mod specifikke mælkeproteiner. Når personen indtager mælk, binder disse proteiner sig til IgE-antistofferne, hvilket udløser en hurtig frigivelse af histamin og andre kemikalier. Symptomerne opstår typisk inden for minutter til to timer og kan omfatte nældefeber, opkast, hvæsende vejrtrækning og i sjældne tilfælde anafylaksi.
- Ikke-IgE-medierede reaktioner: Disse reaktioner involverer andre dele af immunsystemet, såsom T-celler. Symptomerne er ofte forsinkede og kan opstå timer eller endda dage efter indtagelse af mælk. De er typisk begrænset til mave-tarmkanalen og kan inkludere diarré, forstoppelse, refluks og blod i afføringen.
En patient kan opleve begge typer reaktioner, hvilket kan komplicere diagnosen.
De Specifikke Allergener i Komælk
Moderne allergidiagnostik fokuserer i stigende grad på at identificere præcis hvilke molekyler (allergenkomponenter) patienten er sensibiliseret overfor. Dette kaldes komponentdiagnostik og giver et mere detaljeret billede end traditionelle tests. Komælk indeholder over 20 forskellige proteiner, der potentielt kan være allergene. De opdeles primært i to grupper: kaseiner og valleproteiner.
Kaseiner (Bos d 9-12)
Kaseiner udgør omkring 80% af det samlede proteinindhold i komælk. De er fosfoproteiner, der binder kalcium og danner såkaldte kaseinmiceller. Der findes fire hovedtyper: alphaS1-kasein, alphaS2-kasein, beta-kasein og kappa-kasein. En vigtig egenskab ved kaseiner er, at de er meget varmestabile. Det betyder, at kogning eller pasteurisering ikke nedbryder deres allergene potentiale. Til gengæld er de meget følsomme over for enzymatisk nedbrydning, hvilket er grunden til, at IgE-antistoffer mod kaseiner ofte er rettet mod lineære epitoper (specifikke aminosyresekvenser). Sensibilisering over for kasein er ofte forbundet med en mere vedvarende og potentielt alvorlig mælkeallergi.
Valleproteiner
Valleproteiner udgør de resterende 20% af mælkeproteinerne og er generelt mere følsomme over for varme end kaseiner.
- Beta-lactoglobulin (Bos d 5): Dette er det dominerende valleprotein i komælk og en meget potent allergen. Interessant nok findes beta-lactoglobulin ikke i modermælk, hvilket gør det til et fremmed protein for spædbarnets immunsystem. Proteinet er meget stabilt over for nedbrydning i mave-tarmkanalen. Opvarmning til mellem 50-90°C kan faktisk øge dets allergenicitet, da skjulte lineære epitoper bliver eksponeret. Først ved opvarmning over 90°C begynder proteinet at danne aggregater, hvilket kan maskere epitoperne og reducere allergeniciteten.
- Alpha-lactalbumin (Bos d 4): Selvom dette protein har en høj grad af lighed (over 70%) med humant alpha-lactalbumin i modermælk, indeholder det stadig unikke, mælkespecifikke IgE-epitoper. De fleste antistoffer er rettet mod konformationelle epitoper (proteinets 3D-struktur), hvilket betyder, at dets allergene potentiale kan reduceres, når proteinet denatureres (f.eks. ved kraftig opvarmning).
- Bovint Serumalbumin (BSA) (Bos d 6):Bovint Serumalbumin udgør kun en lille del af valleproteinerne, men op mod 50% af mælkeallergikere er sensibiliserede over for det. BSA er vigtigt, fordi det også findes i oksekød. Sensibilisering mod BSA kan derfor forudsige, om en mælkeallergiker også vil reagere på oksekød. Dets allergene aktivitet ødelægges dog ofte ved tilberedning. BSA kan også krydsreagere med albuminer fra andre kilder som katte- og hundeskæl.
- Andre valleproteiner: Proteiner som lactoferrin (Bos d lactoferrin) og Immunoglobulin G (Bos d 7) er også blevet identificeret som allergener, men deres kliniske relevans er stadig uklar. For IgG er det muligt, at IgE-reaktiviteten skyldes kulhydrat-epitoper, ligesom det ses ved visse katteallergener.
Diagnose af Komælksallergi
Diagnosen af KMA er en flertrinsproces, der starter med en grundig sygehistorie og en fysisk undersøgelse. Det er afgørende at skelne mellem immunmedierede reaktioner og andre former for intolerance, såsom laktoseintolerance, der skyldes mangel på enzymet laktase.
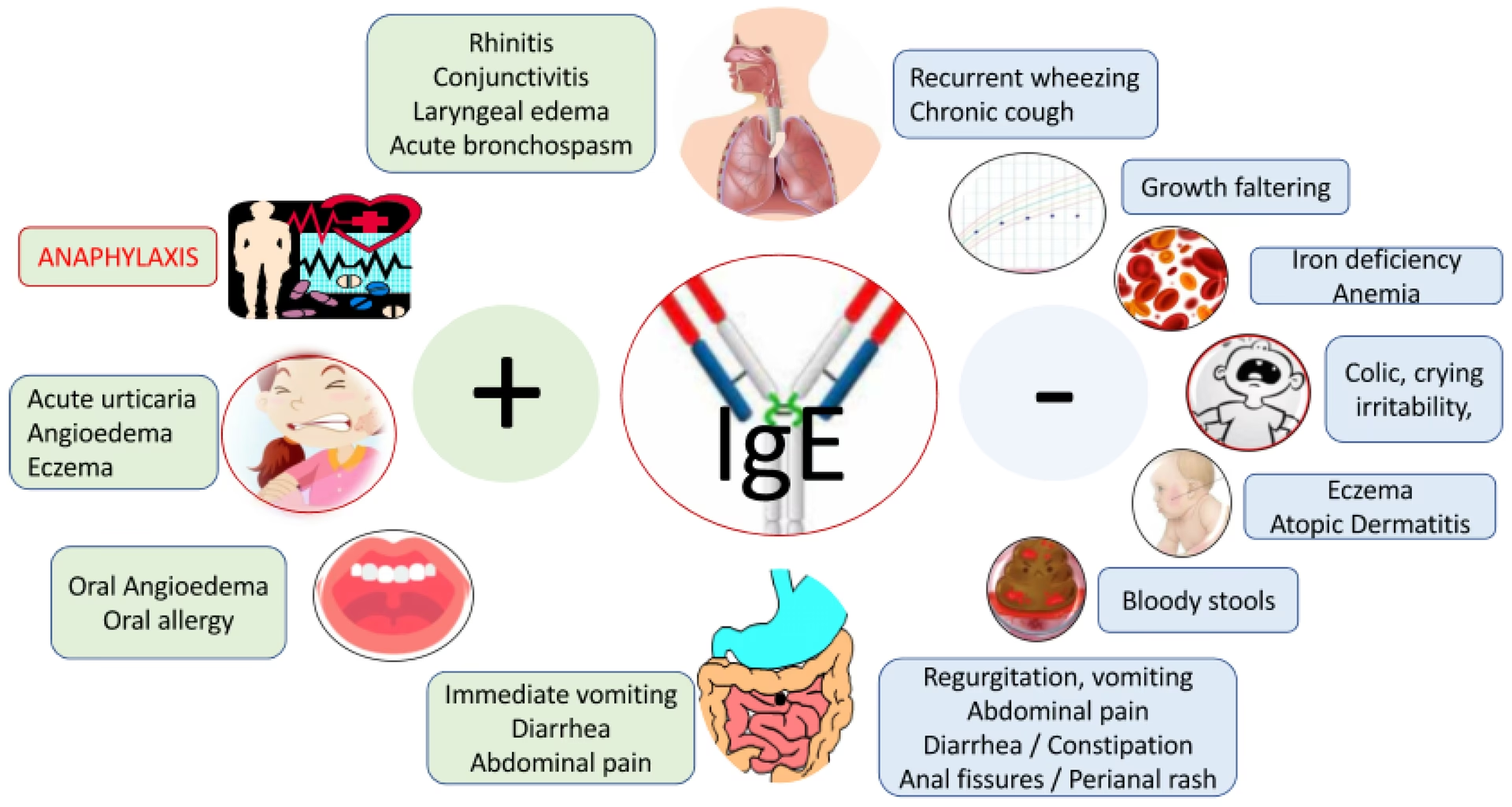
Blodprøver og Molekylær Diagnostik
Måling af specifikke IgE-antistoffer i blodet er et centralt værktøj til at påvise IgE-sensibilisering. Det er dog vigtigt at huske, at tilstedeværelsen af IgE-antistoffer ikke i sig selv er en diagnose; det viser kun, at personen er sensibiliseret. En person kan godt have IgE-antistoffer uden at udvikle symptomer. Her kommer molekylær diagnostik (også kaldet komponentopløst diagnostik) ind i billedet. Ved at bruge mikroarray-teknologi kan man teste for IgE mod en lang række enkelte allergenmolekyler med en meget lille mængde blod. Dette giver præcis information om, hvilke proteiner patienten reagerer på, hvilket kan hjælpe med at:
- Forudsige sværhedsgraden af reaktioner (kasein-sensibilisering er ofte forbundet med mere alvorlige reaktioner).
- Vurdere sandsynligheden for, at allergien er vedvarende.
- Identificere risikoen for krydsreaktioner (f.eks. med oksekød ved BSA-sensibilisering).
Hudtests
Hudpriktesten (SPT) er en almindelig, hurtig og billig metode, hvor en lille dråbe allergenekstrakt påføres huden, som derefter prikkes let. En positiv reaktion (en kvadel) indikerer IgE-sensibilisering. Specificiteten kan dog være lav. Lappetesten (APT) bruges primært til at diagnosticere forsinkede, T-celle-medierede reaktioner, som ofte ses ved atopisk eksem.
Fødevareprovokation
Den dobbeltblindede, placebokontrollerede fødevareprovokation (DBPCFC) betragtes som den absolutte guldstandard for at stille diagnosen. Under nøje overvågning på et hospital får patienten stigende doser af enten komælk eller placebo. Testen er dog ressourcekrævende, tidskrævende og medfører en risiko for alvorlige anafylaktiske reaktioner, hvorfor den ofte undgås, hvis sygehistorien og de øvrige tests giver et klart billede.
Sammenligning af Diagnosemetoder
| Metode | Fordele | Ulemper |
|---|---|---|
| Specifik IgE-blodprøve | Sikker, kvantitativ, påvirkes ikke af medicin. | Viser kun sensibilisering, ikke nødvendigvis klinisk allergi. |
| Molekylær Diagnostik | Meget detaljeret, kan forudsige sværhedsgrad og persistens. | Kan være dyrere, kræver specialiseret fortolkning. |
| Hudpriktest (SPT) | Hurtig, billig, umiddelbare resultater. | Lav specificitet, risiko for falsk-positive, påvirkes af antihistaminer. |
| Fødevareprovokation (DBPCFC) | Guldstandard, giver en definitiv diagnose. | Ressourcekrævende, tidskrævende, risiko for alvorlige reaktioner. |
Ofte Stillede Spørgsmål
Hvad er forskellen på komælksallergi og laktoseintolerance?
Komælksallergi er en reaktion fra immunsystemet på proteinerne i mælken. Laktoseintolerance er et fordøjelsesproblem, der skyldes en mangel på enzymet laktase, som er nødvendigt for at nedbryde mælkesukker (laktose). Symptomerne på laktoseintolerance er begrænset til mave-tarmkanalen (oppustethed, mavesmerter, diarré) og er aldrig livstruende.
Kan mit barn vokse fra komælksallergi?
Ja, prognosen er god. Over 85% af børn med komælksallergi vokser fra den inden skolealderen. Allergi over for kasein er dog ofte mere vedvarende end allergi over for valleproteiner.
Er det nok med en blodprøve for at stille diagnosen?
Nej, en positiv IgE-test (blodprøve eller priktest) viser kun sensibilisering. Diagnosen stilles ved at sammenholde testresultaterne med patientens sygehistorie og symptomer. I tvivlstilfælde er en fødevareprovokation nødvendig for at bekræfte diagnosen.
Hvorfor er det vigtigt at vide, hvilket specifikt mælkeprotein jeg reagerer på?
At kende sit sensibiliseringsmønster kan give værdifuld information. For eksempel kan sensibilisering mod varmefølsomme valleproteiner som alpha-lactalbumin betyde, at man kan tåle mælk i bagværk (f.eks. kage), mens sensibilisering mod det varmestabile kasein ofte betyder, at alle former for komælk skal undgås. Det kan også hjælpe med at forudsige allergiforløbet og risikoen for alvorlige reaktioner.
Hvis du vil læse andre artikler, der ligner Komælksallergi: En Komplet Guide til Allergener, kan du besøge kategorien Allergi.
