14/07/2013
En hospitalsindlæggelse er ofte en nødvendighed for behandling af en akut eller kronisk sygdom. Men et hospitalsophold er ikke uden risici. En af de mest alvorlige komplikationer, en patient kan pådrage sig, er en infektion, og blandt disse er hospitalserhvervet lungebetændelse (HAP) en af de mest frygtede. Denne type lungebetændelse, også kendt som nosokomiel pneumoni, er ikke kun en alvorlig trussel mod patientens helbred, men forlænger også hospitalsopholdet og øger dødeligheden markant. Denne artikel vil give en omfattende gennemgang af HAP, fra de første tegn og symptomer til de mest avancerede behandlingsformer, og give dig den viden, du har brug for til at forstå denne komplekse tilstand.
Hvad er Hospitalserhvervet Lungebetændelse (HAP)?
Hospitalserhvervet lungebetændelse er defineret som en infektion i de nedre luftveje, der udvikler sig 48 timer eller mere efter en patient er blevet indlagt på et hospital, og som ikke var i inkubationsfasen ved indlæggelsestidspunktet. Denne tidsramme er afgørende, da den adskiller HAP fra samfundserhvervet lungebetændelse (CAP), som er den type lungebetændelse, man pådrager sig uden for sundhedssystemet. Forskellen er vigtig, fordi de mikroorganismer, der forårsager HAP, ofte er mere aggressive og resistente over for almindelige antibiotika sammenlignet med dem, der forårsager CAP.
HAP er den næsthyppigste nosokomielle infektion globalt, kun overgået af urinvejsinfektioner, men den er den hyppigste årsag til død blandt alle hospitalserhvervede infektioner, især på intensivafdelinger. Sygdommen udgør en betydelig byrde for både patienter og sundhedssystemet, da den kan føre til længere og mere komplicerede hospitalsforløb.
Symptomer du skal være opmærksom på
Symptomerne på HAP kan variere fra person til person og kan nogle gange være svære at skelne fra patientens eksisterende sygdomsbillede. Hos ældre patienter kan det første tegn være en pludselig ændring i mental tilstand, såsom forvirring eller irritabilitet. Det er derfor afgørende, at både sundhedspersonale og pårørende er opmærksomme på selv små forandringer i patientens tilstand. De mest almindelige symptomer inkluderer:
- Produktiv hoste: En hoste, hvor der produceres slim (opspyt), som kan være grønligt, gulligt eller indeholde pus.
- Feber og kulderystelser: En kropstemperatur over 37,8 °C ledsaget af rysteture.
- Generel utilpashed: En følelse af at være syg, svag og have ubehag i kroppen (malaise).
- Nedsat appetit, kvalme og opkastning: Almindelige tegn på en systemisk infektion.
- Brystsmerter: Ofte en skarp smerte, der forværres ved dyb indånding eller hoste.
- Åndenød: Besvær med at trække vejret eller en følelse af ikke at få nok luft.
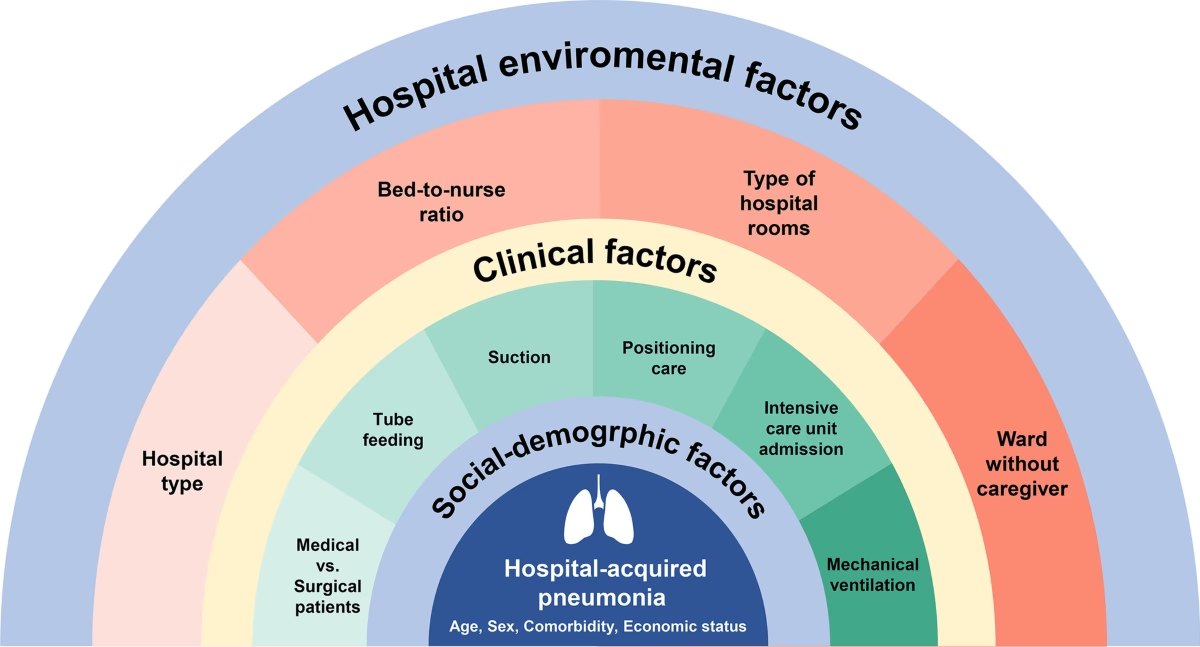
Hyppige Årsager og Risikofaktorer
HAP forårsages næsten altid af bakterier. De specifikke bakterier, der findes på hospitaler, er ofte mere robuste end dem, vi møder i hverdagen. De primære syndere er gramnegative stave, som trives i hospitalsmiljøer.
De Bakterielle Årsager
De mest almindelige bakterier, der identificeres hos patienter med HAP, inkluderer:
- Pseudomonas aeruginosa: En berygtet bakterie, der er kendt for sin evne til at udvikle resistens over for mange typer antibiotika.
- Escherichia coli (E. coli): Selvom den er en normal del af tarmfloraen, kan den forårsage alvorlige infektioner, hvis den spreder sig til lungerne.
- Klebsiella pneumoniae: En anden gramnegativ bakterie, der kan forårsage alvorlig og destruktiv lungebetændelse.
- Acinetobacter-arter: Ofte multiresistente bakterier, der udgør en stor behandlingsmæssig udfordring.
- Staphylococcus aureus: Inkluderer både methicillin-følsomme (MSSA) og methicillin-resistente Staphylococcus aureus (MRSA), hvor sidstnævnte er særligt vanskelig at behandle.
Hvem er i risikozonen?
Selvom enhver indlagt patient teoretisk set kan udvikle HAP, er der visse faktorer, der markant øger risikoen:
- Høj alder: Ældre patienter har generelt et svagere immunforsvar og flere kroniske sygdomme.
- Svækket immunforsvar: Patienter i kemoterapi, med alvorlige sår, eller som tager immundæmpende medicin.
- Kronisk lungesygdom: Tilstande som KOL (Kronisk Obstruktiv Lungesygdom) gør lungerne mere sårbare.
- Nylig større operation: Især operationer i brystet eller maven kan svække vejrtrækningen og evnen til at hoste slim op.
- Brug af respirator: Mekanisk ventilation omgår kroppens naturlige forsvarsmekanismer i de øvre luftveje, hvilket giver bakterier direkte adgang til lungerne. Dette kaldes også ventilator-associeret pneumoni (VAP).
- Nedsat bevidsthedsniveau: Patienter, der er påvirket af medicin eller sygdom, har større risiko for at aspirere (fejlsynke) sekret fra munden ned i lungerne.
- Alkoholmisbrug: Langvarigt misbrug svækker immunforsvaret og øger risikoen for infektioner.
Diagnose: Hvordan stilles diagnosen?
At diagnosticere HAP kan være en udfordring, da symptomerne kan overlappe med andre tilstande. Diagnosen baseres typisk på en kombination af kliniske tegn, billeddiagnostik og laboratorieprøver.
Processen starter med en grundig fysisk undersøgelse, hvor lægen lytter på lungerne med et stetoskop. Den endelige diagnose kræver dog ofte mere:
- Billeddiagnostik: Et røntgenbillede af brystkassen (thorax) eller en CT-scanning er afgørende. Lægen ser efter nye eller forværrede infiltrater eller fortætninger i lungevævet, som er tegn på infektion.
- Blodprøver: En komplet blodtælling (CBC) kan vise et forhøjet antal hvide blodlegemer (leukocytose), hvilket indikerer en infektion. Bloddyrkninger kan afsløre, om bakterierne har spredt sig til blodbanen (bakteriæmi).
- Syrstofmåling: En arteriel blodgasanalyse eller pulsoximetri kan vise nedsat iltindhold i blodet, et tegn på, at lungerne ikke fungerer optimalt.
- Opspytsprøve (Sputumkultur): Dette anses for at være guldstandarden for at bekræfte den specifikke bakterielle årsag. En prøve af det slim, patienten hoster op, sendes til mikrobiologisk afdeling for dyrkning og resistensbestemmelse. Det er afgørende at få denne prøve, før antibiotikabehandlingen påbegyndes, så behandlingen senere kan målrettes præcist mod den fundne bakterie.
Behandlingsmuligheder for HAP
Behandlingen af HAP skal påbegyndes hurtigst muligt for at forbedre overlevelseschancerne. I starten vil behandlingen være empirisk, hvilket betyder, at lægerne vælger antibiotika baseret på de mest sandsynlige bakterier på det specifikke hospital og patientens individuelle risikofaktorer for resistente organismer.
Når resultaterne fra sputumkulturen er klar (typisk efter 2-3 dage), kan behandlingen justeres (de-eskaleres) til et mere smalspektret antibiotikum, der er specifikt rettet mod den identificerede bakterie. Dette mindsker risikoen for bivirkninger og udvikling af yderligere antibiotikaresistens.
Valg af Antibiotika
Valget af antibiotika afhænger af risikoen for multiresistente patogener.

| Risikoniveau for Resistens | Typisk Antibiotikabehandling |
|---|---|
| Lav risiko (Ingen IV-antibiotika inden for 90 dage, lav lokal resistens) | Monoterapi med et bredspektret antibiotikum som:
|
| Høj risiko (Tidligere IV-antibiotika, høj lokal resistens, eller specifikke risikofaktorer) | Kombinationsterapi (ofte triple-terapi) for at dække både Pseudomonas og MRSA:
|
Antibiotika gives typisk intravenøst (IV) i starten for at sikre hurtig og effektiv optagelse. Når patientens tilstand forbedres, kan man skifte til tabletbehandling.
Prognose og Forebyggelse
Prognosen for HAP er alvorlig. Studier viser en dødelighed, der kan være så høj som 50%, selv med adgang til effektive antibiotika. Dødeligheden er tæt knyttet til patientens underliggende helbredstilstand, bakteriens aggressivitet og hvor hurtigt den korrekte behandling iværksættes. Selv patienter, der overlever infektionen, kan opleve langvarige mén og forværring af deres eksisterende kroniske sygdomme.
Forebyggelse er nøglen
Da behandlingen kan være vanskelig og prognosen er alvorlig, er forebyggelse af HAP en topprioritet på hospitaler verden over. Nogle af de vigtigste forebyggende tiltag inkluderer:
- Håndhygiejne: Den absolut vigtigste foranstaltning. Hyppig og korrekt håndvask eller brug af håndsprit af sundhedspersonale kan dramatisk reducere spredningen af bakterier.
- Elevation af sengegærde: At holde hovedgærdet hævet 30-45 grader reducerer risikoen for aspiration af maveindhold.
- Minimering af sedation: Overdreven brug af beroligende medicin kan nedsætte hosterefleksen og øge risikoen for aspiration.
- Postoperativ lungefysioterapi: Brug af et PEP-fløjte (Positive Expiratory Pressure) eller incitamentspirometri efter operation hjælper med at holde lungerne åbne og fjerne sekret.
Ofte Stillede Spørgsmål (FAQ)
Er hospitalserhvervet lungebetændelse smitsom?
Selve lungebetændelsen er ikke smitsom som en almindelig forkølelse. Men de bakterier, der forårsager den, kan overføres fra en patient til en anden, oftest via hænderne på sundhedspersonale eller kontamineret udstyr. Derfor er strenge hygiejneprocedurer altafgørende på hospitaler. En rask person, der besøger hospitalet, har en meget lav risiko for at blive smittet.
Hvorfor er HAP farligere end almindelig lungebetændelse?
Der er tre primære årsager. For det første er patienterne, der får HAP, allerede syge og svækkede, hvilket gør deres krop mindre i stand til at bekæmpe en ny infektion. For det andet er bakterierne på hospitaler ofte mere aggressive og antibiotikaresistente. For det tredje komplicerer HAP behandlingen af den oprindelige sygdom, som patienten blev indlagt for, hvilket fører til et mere komplekst og risikabelt sygdomsforløb.
Hvad kan jeg som pårørende gøre?
Som pårørende spiller du en vigtig rolle. Sørg altid for at vaske eller spritte dine hænder grundigt, før og efter du besøger din kære. Vær opmærksom på ændringer i deres tilstand. Hvis du bemærker nyopstået forvirring, øget træthed, feber eller mere besværet vejrtrækning, skal du straks gøre plejepersonalet opmærksom på det. Tidlig opdagelse er afgørende for en vellykket behandling.
Afslutningsvis er hospitalserhvervet lungebetændelse en alvorlig komplikation, der kræver konstant årvågenhed fra sundhedssystemet. Gennem en kombination af avanceret diagnostik, hurtig og målrettet antibiotikabehandling og en stærk indsats inden for forebyggelse kan vi fortsat forbedre prognosen for de patienter, der rammes af denne alvorlige infektion.
Hvis du vil læse andre artikler, der ligner Hospitalserhvervet lungebetændelse: En guide, kan du besøge kategorien Sundhed.
