18/06/2013
Når vi tænker på hospitaler, tænker vi på helbredelse, pleje og bedring. Men i et miljø, hvor sygdomme behandles, findes der også en iboende risiko for at pådrage sig en ny infektion. Disse kaldes hospitalserhvervede infektioner (HAI'er) eller nosokomielle infektioner. Selvom enhver person, inklusive læger og sygeplejersker, teoretisk set kan få en infektion, er det patienterne, der er mest sårbare. Mange mennesker på hospitalet har allerede et svækket helbred på grund af kronisk sygdom, høj alder eller andre risikofaktorer, hvilket gør dem mere modtagelige. Hospitaler og andre sundhedsfaciliteter tilføjer yderligere risici, som man ikke møder i hverdagen.

Hvorfor er hospitaler en yngleplads for infektioner?
To hovedfaktorer bidrager til den forhøjede risiko for infektioner i sundhedsvæsenet: en høj koncentration af smitstoffer og brugen af invasive procedurer og udstyr.
Koncentreret eksponering for mikroorganismer
Hospitaler samler mange syge mennesker på ét sted. Disse patienter kan bære på forskellige bakterier og vira, som potentielt kan spredes. En patient interagerer med langt flere mennesker end normalt i løbet af en indlæggelse – fra læger og sygeplejersker til portører, frivillige og besøgende. Hver af disse personer kan ubevidst overføre mikroorganismer fra en patient til en anden, hvis der ikke opretholdes en streng hygiejneprotokol. Overflader som sengeheste, dørhåndtag og medicinsk udstyr kan også blive kontamineret og fungere som kilder til smitte.
Invasive indgreb og medicinsk udstyr
Mange moderne medicinske behandlinger kræver, at kroppens naturlige barrierer, såsom huden, brydes. Ethvert indgreb, der skaber en åbning i huden eller introducerer et fremmedlegeme i kroppen, skaber en potentiel indgangsport for bakterier. Disse invasive procedurer er ofte nødvendige for effektiv behandling, men de medfører en uundgåelig risiko. Jo mere kompleks og langvarig behandlingen er, desto større er risikoen typisk.
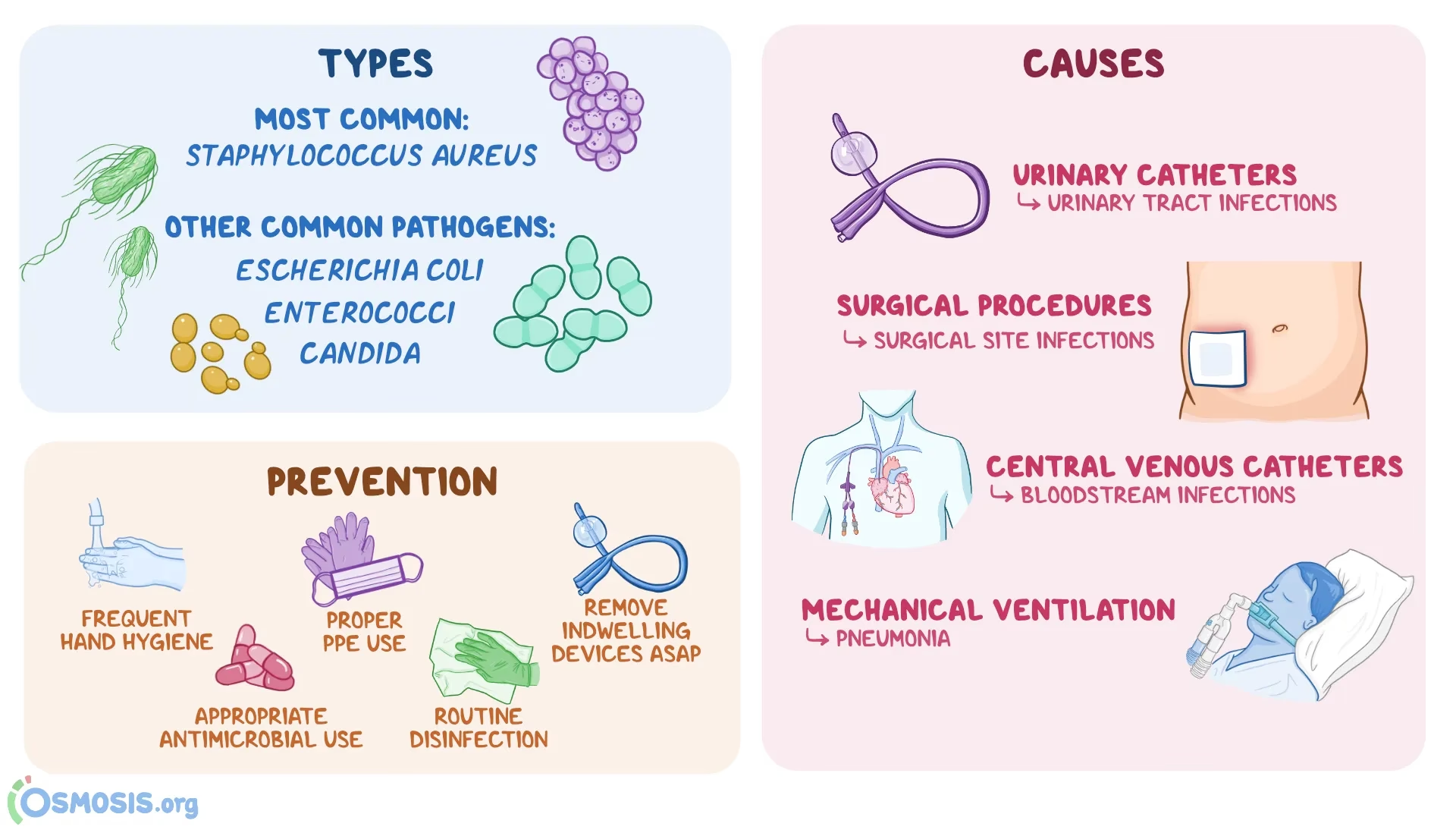
De mest almindelige typer af hospitalserhvervede infektioner
Risikoen for infektioner materialiserer sig ofte i specifikke, velkendte typer af HAI'er, som er direkte knyttet til den behandling, patienten modtager.
Central Line-associeret blodbaneinfektion (CLABSI)
Alvorligt syge patienter har ofte brug for et centralt venekateter, også kendt som en central linje. Dette er en særlig type intravenøst (IV) kateter, som en læge indfører i en stor vene i lysken, brystet eller på halsen. Fordelen er, at det giver en stabil og sikker adgang til at administrere medicin, væske og ernæring over længere tid, ofte uger eller måneder. Dette eliminerer behovet for gentagne stik i mindre, mere skrøbelige vener i armene.
Ulempen er dog betydelig. Fordi kateteret fører direkte ind i en stor central vene, giver det mikroorganismer en motorvej direkte til hjertet og blodomløbet. En infektion her kan udvikle sig ekstremt hurtigt og blive livstruende. En sådan infektion kaldes en CLABSI og er en af de mest alvorlige HAI'er.
Kateter-associeret urinvejsinfektion (CAUTI)
Urinvejsinfektioner er den mest udbredte type af hospitalserhvervede infektioner. Statistikker viser, at op mod 75% af alle urinvejsinfektioner på hospitaler er forbundet med brugen af et blærekateter. Et kateter er en slange, der føres op gennem urinrøret til blæren for at dræne urin. Det bruges ofte hos patienter, der er sengeliggende, har gennemgået en operation, eller som ikke selv kan tømme blæren.
Selvom det er et nødvendigt redskab, skaber kateteret en direkte passage for bakterier fra huden omkring urinrørsåbningen og op i blæren, hvor de kan formere sig og forårsage en infektion. Jo længere tid et kateter er placeret, desto større er risikoen for en CAUTI.
Postoperativ sårinfektion (SSI)
Enhver operation, fra et lille indgreb til en stor og kompliceret procedure, efterlader et sår, som er sårbart over for infektion. En postoperativ sårinfektion kan variere meget i alvorlighed. Den kan være overfladisk og kun påvirke huden omkring snittet, hvilket typisk viser sig som rødme, hævelse og ømhed. I mere alvorlige tilfælde kan infektionen gå dybere ned i vævet, musklerne eller endda nå organer og implantater, der blev indsat under operationen. Disse dybe infektioner er langt sværere at behandle og kan have alvorlige konsekvenser for patientens helbredelse.
Respirator-associeret pneumoni (VAP)
Patienter, der er for syge til at trække vejret selv, bliver lagt i en respirator. Respiratoren pumper ilt ned i lungerne gennem en slange, der er ført ned i luftrøret. Denne livreddende behandling medfører desværre en markant risiko for lungebetændelse, kendt som VAP. Slangen i luftrøret kan tillade bakterier fra munden og svælget, som normalt ikke ville nå ned i de nedre luftveje, at trænge ned i lungerne. Patientens svækkede tilstand og nedsatte hosterefleks gør det svært at rense luftvejene, hvilket skaber ideelle betingelser for en infektion.
Infektioner relateret til tryksår
Patienter, der er sengeliggende eller tilbringer lang tid i en stol eller kørestol, har risiko for at udvikle tryksår. Konstant tryk på bestemte områder af kroppen, som f.eks. hæle, hofter og haleben, kan reducere blodtilførslen til huden, hvilket får vævet til at dø og skaber et åbent sår. Ældre patienter er særligt udsatte, da deres hud ofte er mere skrøbelig. Disse sår er en åben dør for bakterier og kan let blive inficerede, hvilket komplicerer behandlingen betydeligt.
Sammenligning af almindelige HAI'er
For at give et klart overblik er her en tabel, der sammenligner de mest udbredte infektionstyper.
| Infektionstype (Forkortelse) | Beskrivelse | Primær årsag |
|---|---|---|
| Blodbaneinfektion (CLABSI) | En alvorlig infektion i blodet, der starter fra et centralt venekateter. | Bakterier trænger ind i blodbanen via kateteret. |
| Urinvejsinfektion (CAUTI) | En infektion i urinvejene forårsaget af et blærekateter. | Bakterier vandrer op langs kateteret til blæren. |
| Sårinfektion (SSI) | En infektion, der opstår i et operationssår efter et kirurgisk indgreb. | Bakterier kontaminerer såret under eller efter operationen. |
| Lungebetændelse (VAP) | En lungeinfektion, der udvikler sig hos en patient i respirator. | Bakterier fra mund/svælg føres ned i lungerne via respiratorslangen. |
Forebyggelse er nøglen
Hospitaler er meget bevidste om disse risikofaktorer og arbejder konstant på at minimere dem. Grundstenen i forebyggelse er en kompromisløs tilgang til håndhygiejne. Personalet skal vaske eller spritte hænder før og efter enhver patientkontakt. Derudover er der strenge protokoller for sterile procedurer ved anlæggelse af katetre, under operationer og ved pleje af sår. Patienter og pårørende kan også spille en aktiv rolle ved at minde personalet om håndhygiejne og ved selv at opretholde god personlig hygiejne.
Ofte Stillede Spørgsmål
Kan en læge få en hospitalsinfektion?
Ja, sundhedspersonale er konstant udsat for sygdomsfremkaldende mikroorganismer og kan godt få en infektion. Dog er risikoen for de alvorlige, invasive infektioner som CLABSI eller VAP næsten udelukkende forbundet med patienter, da disse opstår som følge af medicinske procedurer, som personalet ikke selv gennemgår.
Hvad er de første tegn på en infektion i et operationssår?
Vær opmærksom på øget rødme, varme, hævelse eller smerte omkring såret. Hvis der siver gullig eller grønlig væske (pus) fra såret, eller hvis du udvikler feber, skal du straks kontakte din læge eller hospitalet.
Hvorfor er ældre mere udsatte for hospitalsinfektioner?
Ældre mennesker har ofte et svækket immunforsvar, flere kroniske sygdomme og en mere skrøbelig hud. Kombinationen af disse faktorer gør dem mere modtagelige for infektioner og dårligere i stand til at bekæmpe dem, når de først har fået fat.
Er alle hospitalsinfektioner farlige?
Alvorligheden varierer meget. En overfladisk hudinfektion eller en ukompliceret urinvejsinfektion kan ofte behandles let med antibiotika. Men infektioner som blodbaneinfektioner (sepsis) eller dybe sårinfektioner kan være livstruende og kræve intensiv behandling.
Hvis du vil læse andre artikler, der ligner Hospitalsinfektioner: En skjult risiko under pleje, kan du besøge kategorien Sundhed.