24/05/2009
Har du nogensinde siddet i et venteværelse og undret dig over, hvordan et komplekst system som et hospital eller en lægeklinik egentlig fungerer? Bag kulisserne, væk fra lægernes konsultationer og sygeplejerskernes omsorg, findes der en disciplin, der er afgørende for, at du modtager den bedst mulige behandling hurtigt og sikkert. Denne disciplin kaldes driftsledelse, eller 'operations management'. Det er den usynlige motor, der sikrer, at ressourcer som personale, udstyr og medicin bliver brugt optimalt til at omdanne et behov for pleje til et resultat af forbedret sundhed. Uden effektiv driftsledelse ville selv de dygtigste læger kæmpe i et kaotisk system præget af lange ventetider, spild af ressourcer og unødvendige fejl.
Hvad er Driftsledelse i Sundhedssektoren?
I sin kerne er driftsledelse i sundhedssektoren kunsten og videnskaben om at styre processerne, der leverer sundhedsydelser. Det handler om at designe, planlægge, kontrollere og forbedre de systemer, der skaber og leverer pleje til patienter. Målet er ikke blot at behandle sygdomme, men at gøre det på en måde, der er effektiv, omkostningsbevidst og patientcentreret. Tænk på det som hospitalets nervesystem, der koordinerer alt fra indkøb af forbindinger og planlægning af operationer til styring af patientflow på skadestuen og rengøring af sengestuer. Hver eneste lille aktivitet har betydning for det samlede resultat: patientens velbefindende og oplevelse.
Den Grundlæggende Model: Input-Proces-Output
For at forstå driftsledelse kan vi starte med en simpel, men kraftfuld model: Input-Proces-Output. Denne model hjælper os med at nedbryde enhver aktivitet i sundhedsvæsenet i tre grundlæggende dele.
- Input: Dette er de ressourcer, der går ind i processen. I en sundhedskontekst kan de opdeles i to typer: dem, der bliver transformeret (f.eks. patienter, medicinsk information, prøver) og dem, der udfører transformationen (f.eks. læger, sygeplejersker, medicinsk udstyr, bygninger).
- Proces (Transformation): Dette er selve kernen, hvor værdi skabes. Det er rækken af aktiviteter, der omdanner input til output. Eksempler inkluderer en kirurgisk procedure, en diagnostisk proces, en konsultation hos egen læge, eller udlevering af medicin på et apotek. Det er her, medicinsk ekspertise og teknologi anvendes.
- Output: Dette er det endelige resultat af processen. Det mest oplagte output er en behandlet patient med et forbedret helbred. Andre outputs kan være en stillet diagnose, en udfyldt recept, opdaterede patientjournaler eller værdifuld sundhedsdata til forskning.
Eksempel fra en Skadestue
For at gøre det mere konkret, lad os se på, hvordan modellen kan anvendes på en travl skadestue.
| Element | Beskrivelse på en Skadestue |
|---|---|
| Input (Ressourcer) | Patienter med akutte skader/sygdomme, medicinsk information, læger, sygeplejersker, bårer, scannere, medicin, forbindinger. |
| Proces (Transformation) | Triage (vurdering af alvorlighed), diagnostiske tests (røntgen, blodprøver), konsultation, behandling (sårrensning, medicinering, stabilisering), administration og journalføring. |
| Output (Resultat) | Stabiliserede patienter, stillede diagnoser, patienter henvist til indlæggelse eller sendt hjem med en behandlingsplan, opdaterede journaler. |
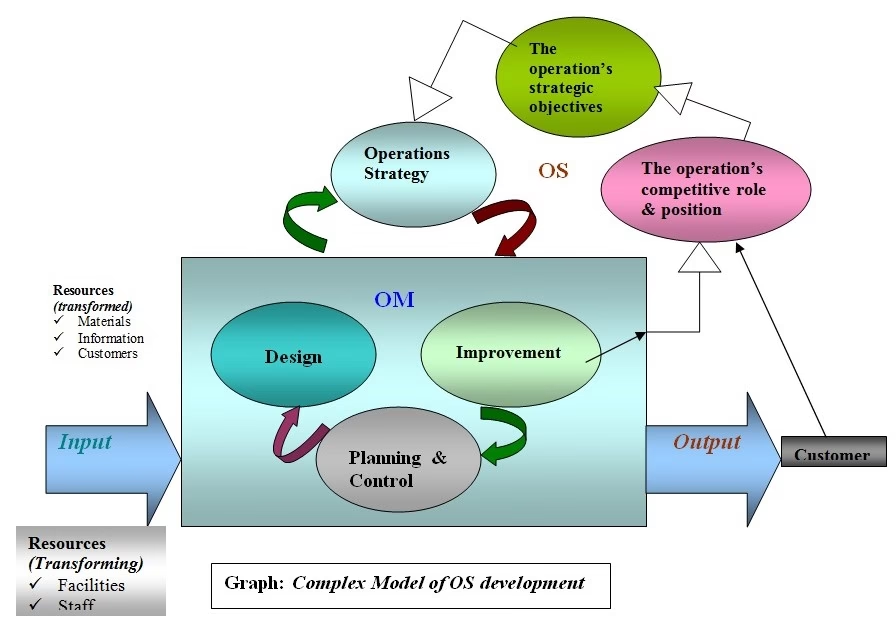
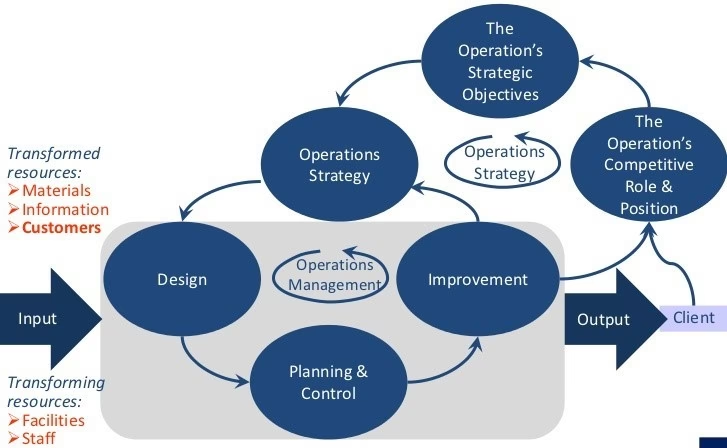
En Udvidet Model for Moderne Sundhedspleje
Den simple Input-Proces-Output model er et godt udgangspunkt, men moderne sundhedspleje er mere kompleks. En mere avanceret forståelse af driftsledelse, inspireret af førende teoretikere som Nigel Slack, opdeler ledelsesopgaverne i tre forbundne områder: design, planlægning og kontrol samt forbedring. Denne tilgang anerkender, at fremragende resultater ikke bare sker – de skal designes ind i systemet fra starten.
1. Design af Sundhedssystemer
Dette er det strategiske niveau, hvor de langsigtede rammer for plejen fastlægges. Disse beslutninger er ofte dyre og svære at ændre, og de har en enorm indflydelse på den daglige drift. Det omfatter:
- Fysisk design: Hvordan er hospitalet eller klinikken indrettet? Er afdelinger placeret logisk for at minimere transporttid for patienter og personale? Er operationsstuer designet til maksimal effektivitet og sterilitet?
- Teknologi og udstyr: Hvilken medicinsk teknologi skal der investeres i? Valget af alt fra MR-scannere til elektroniske patientjournalsystemer (EPJ) er en designbeslutning, der påvirker kvalitet og effektivitet i mange år fremover.
- Design af forsyningskæden: Hvordan sikrer man, at medicin, implantater og andre kritiske forsyninger altid er tilgængelige uden at have et unødigt stort og dyrt lager? En robust forsyningskæde er vital.
2. Planlægning og Kontrol
Dette er det taktiske og operationelle niveau, der handler om at styre de daglige aktiviteter inden for de rammer, der er sat af designfasen. Målet er at matche kapacitet (hvor mange patienter vi kan behandle) med efterspørgsel (hvor mange patienter der har brug for behandling).
- Kapacitetsplanlægning: Hvor mange sengepladser skal være åbne? Hvor mange læger og sygeplejersker skal være på vagt på et givent tidspunkt for at dække det forventede antal patienter?
- Tidsplanlægning: Dette involverer alt fra at booke patientaftaler og planlægge operationskalendere til at lave vagtplaner for personalet.
- Lagerstyring: Sikre, at der er den rette mængde medicin, blod og sterile instrumenter til rådighed præcis, når der er brug for dem.
- Kvalitetskontrol: Overvågning af processer for at sikre, at de lever op til de fastsatte standarder for patientsikkerhed og behandlingskvalitet.
3. Kontinuerlig Forbedring
En central del af moderne driftsledelse er erkendelsen af, at intet system er perfekt. Der er altid plads til forbedring. Dette er en proaktiv proces, hvor organisationen konstant analyserer sin egen præstation for at finde måder at blive bedre, hurtigere, sikrere og mere omkostningseffektiv på. Det kan involvere analyse af data for at identificere flaskehalse (f.eks. hvorfor ventetiden på røntgen er lang), implementering af nye arbejdsgange for at reducere risikoen for infektioner, eller indførelse af patientfeedback-systemer for at forbedre serviceoplevelsen. Målet er at skabe en kultur, hvor alle medarbejdere bidrager til at forbedre den samlede kvalitet af plejen.

Patienten i Centrum: Et Patientdrevet Perspektiv
Den måske vigtigste udvikling inden for driftsledelse i sundhedsvæsenet er skiftet fra et rent produktionsfokus til et patientdrevet perspektiv. Det er ikke længere nok blot at levere et 'output' (en behandlet patient). Succes måles nu ud fra, hvor godt systemet opfylder patientens behov og forventninger. Dette betyder, at driften skal måles på en række præstationsmål, der er defineret af patienten.
| Præstationsmål | Hvad det betyder for patienten | Eksempel fra driften |
|---|---|---|
| Kvalitet | Får jeg den korrekte og mest effektive behandling? Er personalet kompetent og empatisk? Er der rent og sikkert? | Implementering af kliniske retningslinjer, hygiejneprocedurer, tjeklister ved operationer, løbende efteruddannelse af personale. |
| Hastighed | Hvor længe skal jeg vente på en tid? Hvor længe skal jeg vente på skadestuen eller på at få svar på mine prøver? | Optimering af aftalebooking, analyse af patientflow for at fjerne flaskehalse, effektivisering af laboratorieprocesser. |
| Pålidelighed | Starter min aftale til tiden? Bliver min operation udført som planlagt? Får jeg den medicin, jeg er blevet lovet? | Præcis planlægning af ressourcer, gode kommunikationssystemer mellem afdelinger, robust lagerstyring af medicin. |
| Fleksibilitet | Kan systemet håndtere en pludselig forværring i min tilstand? Kan jeg ændre min aftale, hvis det er nødvendigt? | Beredskabsplaner for katastrofer eller epidemier, personale med tværfaglige kompetencer, fleksible bookingsystemer. |
| Omkostninger | Er behandlingen leveret effektivt, så samfundets ressourcer bruges bedst muligt (og min egenbetaling holdes nede)? | Reduktion af spild (f.eks. unødvendige tests), optimering af energiforbrug, effektive indkøbsaftaler. |
Ofte Stillede Spørgsmål (OSS)
Hvorfor er driftsledelse vigtigt på et hospital?
Det er vigtigt, fordi det sikrer, at de kliniske eksperter kan udføre deres arbejde under de bedst mulige forhold. God driftsledelse fører til kortere ventetider, færre fejl, bedre udnyttelse af dyrt udstyr og personale, og i sidste ende en højere overlevelsesrate og større patienttilfredshed. Det er broen mellem medicinsk viden og en fremragende patientoplevelse.
Kan god driftsledelse virkelig forkorte ventetiderne?
Ja, absolut. Ventetider opstår ofte på grund af flaskehalse, dårlig planlægning eller ineffektive processer. Ved at analysere hele patientrejsen – fra henvisning til endt behandling – kan driftsledere identificere præcis, hvor forsinkelserne opstår, og implementere løsninger. Det kan være alt fra at ændre måden, man booker aftaler på, til at omorganisere en hel afdeling for at forbedre flowet.
Hvad er den største udfordring for driftsledelse i sundhedsvæsenet?
En af de største udfordringer er den iboende variation og uforudsigelighed. Modsat en fabrik, der producerer identiske produkter, er hver patient unik. Efterspørgslen kan svinge voldsomt, f.eks. under en influenzaepidemi. Udfordringen er at designe systemer, der er både effektive i den daglige drift og robuste nok til at håndtere uventede spidsbelastninger uden at bryde sammen.
Er dette kun relevant for store hospitaler?
Nej, principperne i driftsledelse er universelle og skalerbare. En lille lægepraksis kan drage lige så stor fordel af at tænke i input, processer og output. Hvordan kan vi optimere vores telefonsystem (input) for at håndtere patientopkald (proces) og sikre hurtig tidsbestilling (output)? Hvordan kan vi forbedre vores lagerstyring af vacciner? Alle sundhedsorganisationer, uanset størrelse, kan forbedre deres service ved at anvende disse principper.
Hvis du vil læse andre artikler, der ligner Effektiv Styring i Sundhedsvæsenet, kan du besøge kategorien Sundhed.