03/08/2009
På en operationsstue er der mange synlige faktorer, der bidrager til en vellykket operation: kirurgens dygtighed, det avancerede udstyr og det sterile miljø. Men en af de mest kritiske, men usynlige, faktorer er luften selv. Luftkvaliteten på en operationsstue er ikke blot et spørgsmål om komfort; det er en fundamental søjle for både patientsikkerhed og personalets sundhed. Luften fungerer som den primære bærer af varme, fugt, forurenende stoffer og luftbårne partikler. Derfor er et omhyggeligt designet og vedligeholdt ventilationssystem altafgørende for at kontrollere disse elementer og skabe et sikkert miljø. At opnå en acceptabel luftkvalitet har to primære og lige vigtige mål: at beskytte patienten mod infektioner og at beskytte det kirurgiske personale mod eksponering for potentielt skadelige anæstesigasser.
De to søjler for optimal luftkvalitet
For at forstå kompleksiteten i at opretholde ren luft på en operationsstue, kan man opdele målsætningerne i to hovedkategorier. Den ene fokuserer indad mod patienten på operationsbordet, mens den anden fokuserer udad mod det team af fagfolk, der udfører proceduren. Begge er dybt afhængige af avancerede ventilations- og filtreringssystemer, der arbejder i harmoni for at opretholde en delikat balance.
- Infektionskontrol: Dette er for patientens skyld. Målet er at minimere antallet af luftbårne partikler, såsom bakterier og vira, der kan lande i et åbent sår og forårsage en postoperativ infektion.
- Kontrol med anæstesigasser: Dette er for personalets skyld. Målet er at fjerne overskydende bedøvelsesgasser, som personalet ellers ville indånde i løbet af en arbejdsdag, hvilket kan have sundhedsmæssige konsekvenser på lang sigt.
Beskyttelse af personalet: Kontrol med anæstesigasser
Kirurgisk personale, herunder anæstesilæger, sygeplejersker og kirurger, tilbringer utallige timer i et miljø, hvor anæstesigasser er en konstant tilstedeværelse. Selvom disse gasser er nødvendige for patienten, kan langvarig eksponering for personalet være sundhedsskadelig. De mest almindelige gasser omfatter lystgas (N2O) og halogenerede gasser som Enfluran, Halothan, Isofluran, Desfluran og Sevofluran. Derfor er effektive forsynings- og udsugningssystemer, kombineret med generel ventilation, absolut nødvendige for at beskytte personalet.
Overvågning af disse gasser er en teknisk, men overkommelig proces. Man kan anvende diffusionsmærker eller små batteridrevne luftprøvetagere, som personalet kan bære på tøjet, mens de udfører deres arbejde. Disse enheder indsamler data over en periode, som efterfølgende kan analyseres. Direkte målinger kan også foretages med et infrarødt spektrofotometer, som kan bruges til at opdage lækager i gasforsyningssystemet eller til at vurdere effektiviteten af udsugningssystemet. Regelmæssig overvågning, typisk anbefalet hver sjette måned, bør være en fast del af ethvert hospital eller sundhedsinstitutions program for indeklimakvalitet.
Lækagesporing og iltkontrol
En kritisk del af kontrollen er sporing af lækager fra anæstesiudstyret. Dette gælder ikke kun for anæstesigasser, men også for ilt. En forhøjet iltkoncentration i luften øger brandfaren markant. Svage punkter i udstyret kan lække ilt, og en direkte måling med en iltmåler kan hurtigt afsløre, om niveauet overstiger de sikre grænser. Sikkerhedsstandarder dikterer typisk, at iltniveauet skal holdes mellem 19,5% og 23,5% for at minimere brandrisikoen.
Udsugning og Postoperative enheder (PACU)
Effektiviteten af udsugningssystemer, der fjerner overskydende gas, kan testes ved hjælp af røgpatroner for at visualisere luftstrømme og identificere utætheder. Et andet vigtigt kontrolpunkt er de postoperative opvågningsafsnit (Post-Anesthesia Care Units, PACU). Her udånder patienterne resterende anæstesigas, hvilket skaber en ukontrolleret kilde til gas i miljøet. God ventilation er derfor lige så vigtig her som på selve operationsstuen.

Patientens sikkerhed: Forebyggelse af infektioner
Selvom de fleste postoperative infektioner stammer fra patientens egen hudflora eller fra direkte kontakt med udstyr eller personale, spiller luften stadig en væsentlig rolle. Luftbåren kontaminering er en reel risiko, da luften kan transportere mikroorganismer, der kan forårsage alvorlig infektionskontrol. Kontrol med luftbårne partikler opnås primært gennem avanceret luftfiltrering og ved at opfylde strenge standarder for "rene rum" (Clean Rooms).
Den internationale standard ISO 14644 har erstattet ældre standarder og definerer forskellige klasser af luftrenhed. Operationsstuer falder typisk ind under en kategori, der kræver et ekstremt lavt antal partikler i luften. For eksempel kan en standard kræve, at der maksimalt må være 10.000 partikler pr. kubikmeter luft, der er 0,1 mikrometer eller større. Dette opnås ved hjælp af højeffektive partikelfiltre, kendt som HEPA-filtre. Disse filtre er i stand til at fange op til 99,97% af partikler ned til 0,3 mikrometers størrelse, herunder bakterier og mange vira. Realtidsmålinger af partikelantallet kan udføres med partikeltællere for at sikre, at standarderne overholdes.
Ventilationens vitale rolle: Design og krav
Et effektivt ventilationssystem er hjertet i luftkvalitetsstyringen. Det handler ikke kun om at udskifte luften, men også om hvordan luften bevæger sig i rummet. Designet skal tage højde for flere kritiske faktorer for at skabe et optimalt og sikkert miljø.
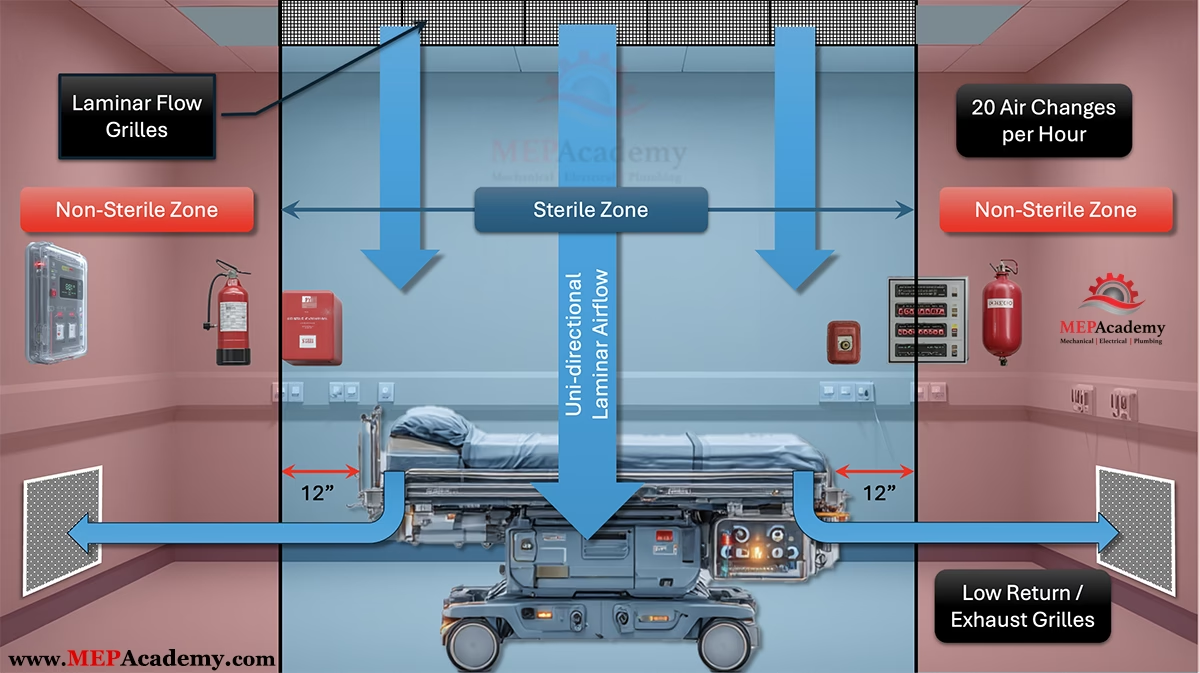
- Luftstrømningsmønstre: På operationsstuer foretrækkes en ensrettet (laminær) luftstrøm. Dette betyder, at ren, filtreret luft blæses ned over operationsområdet og patienten i en jævn, gardin-lignende strøm, som presser potentielt forurenet luft væk fra det sterile felt.
- Luftskifte pr. time (ACH): Dette angiver, hvor mange gange den samlede luftvolumen i rummet udskiftes inden for en time. For operationsstuer er kravet typisk meget højt, ofte mindst 20 luftskifte i timen, for at sikre en konstant tilførsel af frisk, ren luft. Mindst tre til fire af disse luftskifter skal bestå af frisk luft udefra.
- Trykforskelle: Operationsstuer holdes under positivt tryk. Det betyder, at trykket inde i stuen er lidt højere end i de omkringliggende gange og rum. Når en dør åbnes, strømmer luften ud af operationsstuen i stedet for ind, hvilket forhindrer forurenet luft fra gangen i at trænge ind. I modsætning hertil bruger man negativt tryk i isolationsstuer for at forhindre smitsomme agenser i at slippe ud.
- Temperatur og fugtighed: Præcis kontrol er afgørende for både patientens komfort, personalets arbejdsvilkår og funktionen af medicinsk udstyr. Typisk holdes temperaturen mellem 20-24°C og den relative luftfugtighed mellem 20-60%.
Sammenligning af ventilationskrav
For at illustrere forskellene kan man sammenligne kravene til en operationsstue (OR) med en intensivafdeling (ICU).
| Parameter | Operationsstue (OR) | Intensivafdeling (ICU) |
|---|---|---|
| Luftskifte pr. time (ACH) | Minimum 20 | Minimum 6 |
| Luftstrøm | Primært ensrettet (laminær) | Blandet/turbulent |
| Tryk | Positivt | Typisk neutralt eller positivt (negativt i isolationsrum) |
| Temperatur | 20-24°C | 21-24°C |
| Relativ fugtighed | 20-60% | 40-60% |
Ofte Stillede Spørgsmål (FAQ)
Hvorfor er luftkvalitet så vigtig på en operationsstue?
Luftkvalitet er afgørende af to hovedårsager. For det første beskytter den patienten mod luftbårne infektioner ved at fjerne bakterier og vira fra luften. For det andet beskytter den det kirurgiske personale mod langvarig eksponering for anæstesigasser, som kan have negative helbredseffekter.

Hvad er forskellen på positivt og negativt tryk?
Positivt tryk, som bruges på operationsstuer, betyder at trykket er højere inde i rummet end udenfor. Dette får luften til at strømme ud, når en dør åbnes, og forhindrer forurenet luft i at komme ind. Negativt tryk er det modsatte; trykket er lavere inde i rummet, hvilket får luften til at strømme ind og holder potentielt smitsomme partikler inde i rummet, som det f.eks. bruges på isolationsstuer.
Hvor ofte skal luftkvaliteten testes?
Det anbefales generelt, at operationsstuer og kirurgiske suiter testes for luftkvalitet, herunder partikelniveauer og koncentrationer af anæstesigasser, mindst hver sjette måned for at sikre, at alle systemer fungerer optimalt og overholder gældende standarder.
Hvad er et HEPA-filter?
HEPA står for "High-Efficiency Particulate Air". Det er en type mekanisk luftfilter, der er ekstremt effektivt til at fange meget små partikler. Et HEPA-filter kan fjerne mindst 99,97% af støv, pollen, skimmel, bakterier og alle luftbårne partikler med en størrelse på 0,3 mikrometer (µm), hvilket gør det til en essentiel komponent i ventilationssystemer på hospitaler.
Afslutningsvis er styringen af luftkvalitet på en operationsstue en kompleks, men livsvigtig disciplin. Det kræver en dyb forståelse af fysik, mikrobiologi og ingeniørkunst for at skabe et miljø, der er sikkert for alle. Gennem avanceret filtrering, præcis ventilation og konstant overvågning sikres det, at den usynlige luft bliver en tavs, men stærk allieret i moderne kirurgi.
Hvis du vil læse andre artikler, der ligner Luftkvalitet på operationsstuen: En vital guide, kan du besøge kategorien Sundhed.
