20/03/2000
Føtal og neonatal alloimmun trombocytopeni, bedre kendt som FNAIT, er en sjælden, men potentielt livstruende tilstand, der opstår under graviditeten. Den skyldes en immunreaktion, hvor moderens krop producerer antistoffer mod fosterets blodplader, hvilket kan føre til et farligt lavt antal blodplader (trombocytopeni) hos det ufødte eller nyfødte barn. Denne tilstand er den mest almindelige årsag til alvorlig trombocytopeni hos ellers sunde, fuldbårne spædbørn og medfører en betydelig risiko for blødninger, især den frygtede intrakranielle blødning (ICH), som kan have fatale konsekvenser eller føre til livslange neurologiske skader.
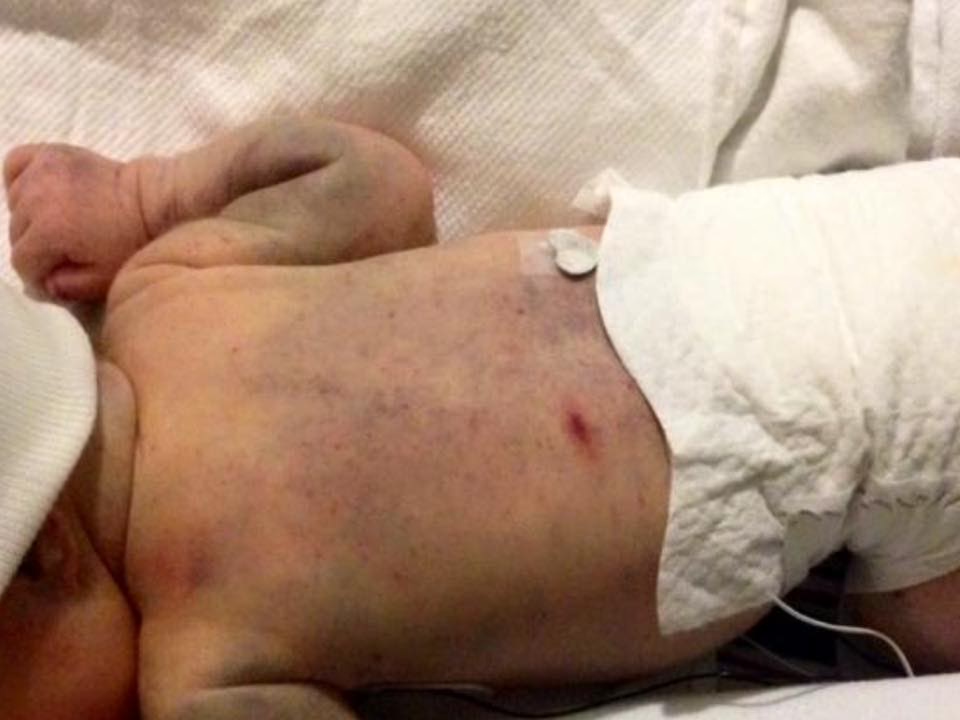
På trods af dens alvor er FNAIT ofte underdiagnosticeret og ukendt for mange, herunder kommende forældre og endda nogle sundhedsprofessionelle. Forståelse af mekanismerne bag FNAIT, symptomerne, diagnoseprocessen og behandlingsmulighederne er afgørende for at kunne håndtere tilstanden effektivt og beskytte de mest sårbare patienter.
Hvad er Føtal og Neonatal Alloimmun Trombocytopeni (FNAIT)?
FNAIT er en immunologisk lidelse, der kan sammenlignes med hæmolytisk sygdom hos foster og nyfødt (HDFN), som mange kender i forbindelse med Rhesus-sygdom. Men i stedet for at angribe de røde blodlegemer, angriber moderens antistoffer fosterets blodplader. Dette sker, når der er en uforenelighed mellem moderens og fosterets blodpladeantigener, kendt som Humane Plaquet Antigener (HPA). Fosteret arver et HPA-antigen fra faderen, som moderen mangler. Moderens immunsystem genkender dette paternelt arvede antigen som fremmed og begynder at producere IgG-antistoffer mod det.
Disse IgG-antistoffer er små nok til at krydse moderkagen og komme ind i fosterets blodomløb. Her binder de sig til fosterets blodplader, som derefter bliver markeret til destruktion af fosterets eget immunsystem, primært i milten. Denne destruktion fører til trombocytopeni, et lavt antal blodplader. I nogle tilfælde, især med antistoffer mod HPA-1a, kan antistofferne også hæmme produktionen af nye blodplader ved at påvirke megakaryocytterne i knoglemarven.
Hyppighed og Risikofaktorer
FNAIT anslås at forekomme i 1 ud af 1.000 til 1.500 levendefødte, men den sande forekomst er sandsynligvis højere, da mange tilfælde kan forblive udiagnosticerede, især i forbindelse med aborter eller dødfødsler. I modsætning til Rhesus-sygdom kan FNAIT ramme allerede i den første graviditet, da sensibilisering kan ske tidligt i svangerskabet. Cirka 25% af tilfældene opstår i en kvindes første graviditet.
Den mest almindelige årsag til FNAIT i kaukasiske befolkninger (ca. 80% af tilfældene) er antistoffer mod HPA-1a antigenet. Andre antigener som HPA-5b, HPA-15b og HPA-3a er sjældnere årsager. Der er en stærk genetisk sammenhæng, idet kvinder med en bestemt HLA-type, HLA-DRB3*01:01, har en markant øget risiko for at udvikle disse antistoffer. Faktisk er det meget sjældent for en kvinde uden denne HLA-type at danne anti-HPA-1a antistoffer.

Symptomer og Alvorlige Komplikationer
Det kliniske billede af FNAIT kan variere meget. Nogle nyfødte er helt asymptomatiske på trods af et lavt blodpladetal, mens andre viser tegn på blødning. Symptomerne kan omfatte:
- Petechier: Små, røde eller lilla prikker på huden forårsaget af småblødninger.
- Purpura: Større lilla hudblødninger eller blå mærker.
- Hæmatomer: Større blodansamlinger under huden.
- Blødning fra næse, mund eller mave-tarmkanalen (blodig afføring).
- Forlænget blødning fra indstikssteder, f.eks. efter en blodprøve.
Den mest alvorlige og frygtede komplikation er intrakraniel blødning (ICH), altså blødning inde i kraniet. Dette sker i 10-25% af de diagnosticerede FNAIT-tilfælde og kan opstå allerede i livmoderen, ofte i andet eller tredje trimester. En hjerneblødning kan føre til permanent hjerneskade, neurologiske handicap som cerebral parese, eller i værste fald, fosterets eller den nyfødtes død. Det er vigtigt at bemærke, at sværhedsgraden af trombocytopeni ikke altid korrelerer direkte med blødningsrisikoen. Nogle spædbørn med meget lave blodpladetal bløder ikke, mens andre med moderat trombocytopeni kan opleve en katastrofal hjerneblødning.
Diagnose af FNAIT
En mistanke om FNAIT opstår typisk, når en nyfødt, som ellers er sund og rask, har et uforklarligt lavt antal blodplader (under 150 x 10⁹/L, og alvorligt hvis under 50 x 10⁹/L). Den diagnostiske proces involverer flere trin for at bekræfte uforeneligheden og tilstedeværelsen af antistoffer.
- Screening for maternelle HPA-antistoffer: En blodprøve fra moderen analyseres for tilstedeværelsen af antistoffer mod blodpladeantigener. Dette gøres ofte med metoder som ELISA eller bead-based assays.
- HPA-genotyping: Både moderen, faderen og/eller den nyfødte får foretaget en gentest for at identificere deres HPA-typer. Dette bekræfter, om der er en uforenelighed, f.eks. hvis moderen er HPA-1b/1b og faderen (og dermed barnet) er HPA-1a/1b.
- Krydsmatch og bekræftelse (MAIPA-assay): For at bekræfte, at moderens antistoffer reagerer specifikt med faderens eller barnets blodplader, udføres en mere avanceret test som MAIPA (Monoclonal Antibody Immobilization of Platelet Antigens). Denne test bekræfter antistoffets specificitet.
I graviditeter, hvor der er mistanke om FNAIT på grund af et tidligere ramt barn, kan diagnosen stilles prænatalt. Ikke-invasiv prænatal testning (NIPT) ved hjælp af frit føtalt DNA i moderens blod kan bestemme fosterets HPA-1a status, men dette er en specialiseret test.
Behandling af FNAIT
Behandlingen afhænger af, om tilstanden opdages før eller efter fødslen, og hvor alvorlig den er. Målet er altid at hæve fosterets eller den nyfødtes blodpladetal for at forhindre blødning.
Behandling under graviditeten (Antenatal)
Da der ikke findes rutinemæssig screening for FNAIT i de fleste lande, iværksættes antenatal behandling typisk kun hos kvinder, der tidligere har født et barn med FNAIT. Behandlingen sigter mod at reducere destruktionen af fosterets blodplader.

- Intravenøs immunglobulin (IVIg): Dette er førstelinjebehandlingen. Moderen modtager ugentlige infusioner af IVIg, som menes at virke ved at blokere de receptorer, der er ansvarlige for at fjerne antistof-dækkede blodplader fra cirkulationen. Behandlingen startes ofte tidligt, omkring uge 12-16 i graviditeten.
- Kortikosteroider: Nogle gange gives steroider som prednison sammen med IVIg, selvom evidensen for deres yderligere effekt er begrænset.
- Intrauterin blodpladetransfusion: Direkte transfusion af blodplader til fosteret via navlesnoren. Denne procedure er yderst risikabel med en høj risiko for komplikationer, herunder fosterdød, og anvendes derfor meget sjældent.
Behandling efter fødslen (Postnatal)
Hvis en nyfødt diagnosticeres med FNAIT og har et lavt blodpladetal, er hurtig handling afgørende.
- Blodpladetransfusion: Den primære behandling er transfusion af blodplader for at øge antallet og stoppe eller forhindre blødning. Ideelt set gives HPA-matchede blodplader (f.eks. HPA-1a negative blodplader til et barn ramt af anti-HPA-1a). Hvis matchede blodplader ikke er umiddelbart tilgængelige, bør man ikke forsinke behandlingen, men i stedet give almindelige, ikke-matchede blodplader. Selv ikke-matchede blodplader kan give en midlertidig stigning, der er tilstrækkelig til at opnå hæmostase.
- IVIg og steroider: Disse kan også gives til den nyfødte, men blodpladetransfusion er den vigtigste og mest effektive akutte behandling.
Målet er at holde blodpladetallet over en sikker tærskel (typisk 30-50 x 10⁹/L) indtil moderens antistoffer er ude af barnets system, hvilket normalt tager et par uger.
Sammenligning: FNAIT vs. HDFN (Rhesus-sygdom)
Selvom mekanismerne ligner hinanden, er der vigtige forskelle mellem FNAIT og HDFN.
| Egenskab | FNAIT (Føtal/Neonatal Alloimmun Trombocytopeni) | HDFN (Hæmolytisk Sygdom hos Foster/Nyfødt) |
|---|---|---|
| Målceller | Blodplader (Trombocytter) | Røde blodlegemer (Erytrocytter) |
| Primært symptom | Trombocytopeni (lavt blodpladetal) og blødning | Anæmi (blodmangel) og gulsot |
| Alvorligste komplikation | Intrakraniel blødning (ICH) | Hydrops fetalis (alvorlig væskeophobning) |
| Forekomst i første graviditet | Almindeligt (ca. 25% af tilfældene) | Sjældent |
| Mest almindelige antigen | HPA-1a (i kaukasiske befolkninger) | RhD-antigen |
| Forebyggelse (Profylakse) | Under udvikling (ingen rutinemæssig profylakse) | Anti-D immunglobulin (Rhophylac) er standard |
Fremtidsperspektiver og Forskning
Forskningen inden for FNAIT fokuserer på to hovedområder: screening og forebyggelse.
Screening: Der er en løbende debat om fordele og ulemper ved at indføre en national screeningsprogram for alle gravide for at identificere HPA-1a negative kvinder i risikogruppen. Et sådant program kunne potentielt forhindre mange tilfælde af alvorlig FNAIT, især i førstegangsfødsler, men det ville også kræve betydelige ressourcer.

Immunoprofylakse: Inspireret af succesen med anti-D til forebyggelse af Rhesus-sygdom, arbejder forskere på at udvikle en lignende profylaktisk behandling for FNAIT. Målet er at skabe et anti-HPA-1a præparat, der kan gives til HPA-1a negative mødre efter fødslen af et HPA-1a positivt barn for at forhindre dem i at danne antistoffer. Forskellige rekombinante antistoffer er i øjeblikket under udvikling og testning.
Ofte Stillede Spørgsmål (FAQ)
Kan FNAIT ske i min første graviditet?
Ja, absolut. I modsætning til Rhesus-sygdom, hvor sensibilisering næsten altid sker ved fødslen, kan sensibilisering ved FNAIT ske tidligt i graviditeten. Derfor rammer tilstanden ofte det første barn, hvilket gør diagnosen sværere, da der ikke er nogen forhistorie.
Hvad er risikoen i efterfølgende graviditeter?
Risikoen for gentagelse er meget høj (omkring 80-90%) i efterfølgende graviditeter med den samme partner, hvis fosteret igen er HPA-uforeneligt. Ofte er sygdommen lige så alvorlig eller mere alvorlig i efterfølgende graviditeter. Derfor er det afgørende, at kvinder med en historie med FNAIT bliver tæt overvåget og behandlet i fremtidige graviditeter.
Er der noget, jeg kan gøre for at forhindre det?
På nuværende tidspunkt er der ingen måde for en kvinde at forhindre, at hun danner antistoffer, hvis hun er i risikogruppen. Den eneste forebyggelse er behandling under graviditeten for at beskytte fosteret mod effekterne af antistofferne.
Hvordan ved jeg, om jeg er i risikogruppen?
Den eneste måde at vide det på er gennem en blodprøve, der bestemmer din HPA-type. Cirka 2% af kaukasiske kvinder er HPA-1a negative (HPA-1b/1b genotype) og er derfor i risiko, hvis de bliver gravide med et HPA-1a positivt barn.
Hvis du vil læse andre artikler, der ligner FNAIT: Den Skjulte Trussel mod Nyfødte, kan du besøge kategorien Graviditet.
