18/12/2022
Leveren er et af kroppens mest vitale organer, en sand arbejdshest, der udfører over 500 essentielle funktioner. En af dens mest kritiske roller er at metabolisere, eller nedbryde, lægemidler og andre fremmede stoffer, der kommer ind i vores krop. Men hvad sker der, når denne centrale processor er beskadiget af sygdom? For patienter med leversygdomme som cirrose (skrumpelever), hepatitis eller fedtleversygdom, kan den måde, kroppen håndterer medicin på, ændre sig dramatisk. Dette fænomen, kendt som ændret farmakokinetik, er afgørende for læger at forstå for at sikre, at behandlingen er både effektiv og sikker. Uden denne viden kan en standarddosis af et almindeligt lægemiddel blive giftig, eller et livsvigtigt medikament kan miste sin virkning.

Hvad er Farmakokinetik? En Kort Introduktion
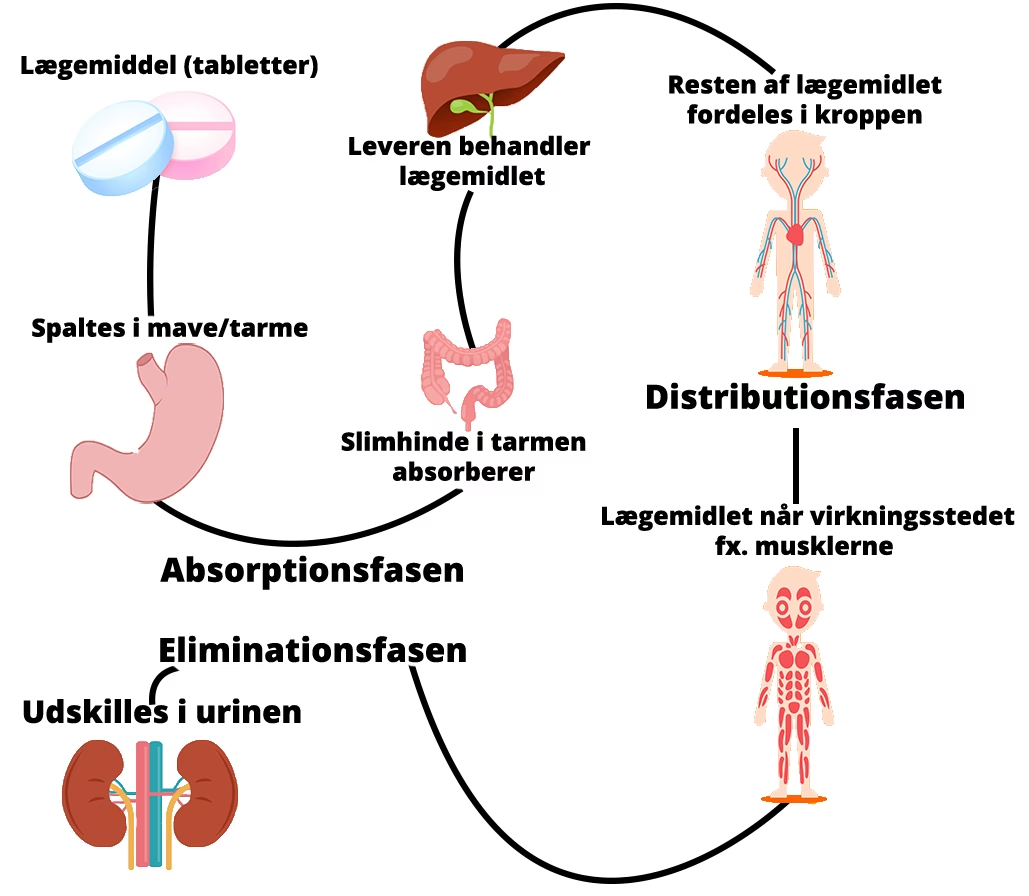
Farmakokinetik lyder måske kompliceret, men det kan simpelt forklares som "hvad kroppen gør ved et lægemiddel". Det er rejsen, et lægemiddel tager gennem kroppen, og den omfatter fire hovedprocesser, ofte husket ved akronymet ADME:
- Absorption: Hvordan lægemidlet optages i blodbanen fra det sted, det er givet (f.eks. mave-tarm-kanalen for en pille).
- Distribution: Hvordan lægemidlet fordeles i kroppens forskellige væv og organer.
- Metabolisme: Hvordan kroppen kemisk ændrer eller nedbryder lægemidlet, primært i leveren.
- Ekskretion: Hvordan kroppen fjerner lægemidlet og dets nedbrydningsprodukter, ofte via nyrerne (urin) eller leveren (galde).
Leveren spiller en hovedrolle i metabolisme og en væsentlig rolle i ekskretion. Derfor vil enhver sygdom, der svækker leverens funktion, uundgåeligt forstyrre disse processer.
Leverens Centrale Rolle i Lægemiddelmetabolisme
Når du sluger en pille, passerer den gennem mave-tarm-kanalen og absorberes i blodbanen. Før dette blod når resten af kroppen, føres det direkte til leveren via portåren. Her udsættes lægemidlet for en intens metabolisk proces kendt som førstepassagemetabolisme. Leverens enzymer arbejder på at omdanne lægemidlet, ofte til en mindre aktiv form, der er lettere at udskille. Denne proces er designet til at beskytte kroppen mod giftige stoffer.
Det vigtigste enzymsystem, der er ansvarligt for dette, er Cytochrom P450 (CYP)-systemet. Dette er en stor familie af enzymer, der er involveret i metabolismen af over 70-80% af alle lægemidler på markedet. Forskellige CYP-enzymer (f.eks. CYP3A4, CYP2C19, CYP2D6) er specialiserede i at nedbryde forskellige typer lægemidler. Når leveren er sund, fungerer dette system effektivt og forudsigeligt. Ved leversygdom kan dette system dog blive alvorligt kompromitteret.
Hvordan Leversygdom Ændrer Spillets Regler
Kronisk leversygdom, især cirrose, medfører en række fysiologiske ændringer, der direkte påvirker lægemidlers farmakokinetik. Disse ændringer kan gøre medicinering til en balancegang mellem effekt og toksicitet.
Nedsat Enzymaktivitet
Den mest direkte konsekvens af leverskade er et fald i antallet af funktionelle leverceller (hepatocytter). Færre celler betyder færre CYP-enzymer. Dette reducerer leverens samlede kapacitet til at metabolisere lægemidler. Et lægemiddel, der normalt ville blive nedbrudt hurtigt, forbliver i blodbanen i højere koncentrationer og i længere tid. Dette øger markant risikoen for bivirkninger og toksicitet. For eksempel kan en standarddosis af et beroligende middel som midazolam have en meget stærkere og længerevarende effekt hos en patient med cirrose.

Reduceret Blodgennemstrømning og Portosystemiske Shunts
Ved fremskreden cirrose dannes der arvæv i leveren, hvilket øger modstanden mod blodgennemstrømning. Dette fører til forhøjet tryk i portåren (portal hypertension). Kroppen forsøger at kompensere ved at danne nye blodkar, der omdirigerer blodet uden om leveren – såkaldte portosystemiske shunts. Resultatet er, at en betydelig del af blodet fra tarmen, inklusive de absorberede lægemidler, springer leveren helt over og går direkte ind i den systemiske cirkulation. Dette betyder, at førstepassagemetabolismen reduceres drastisk, hvilket fører til en meget højere biotilgængelighed af lægemidlet. For lægemidler med høj førstepassagemetabolisme, som propranolol eller morfin, kan dette føre til uventet høje og farlige koncentrationer i blodet.
Ændret Proteinbinding
Mange lægemidler binder sig til proteiner i blodet, primært albumin, som produceres i leveren. Kun den "frie" eller ubundne del af et lægemiddel er farmakologisk aktiv og kan udøve sin virkning. Hos patienter med alvorlig leversygdom er produktionen af albumin ofte nedsat, hvilket resulterer i lavere albuminniveauer i blodet. Dette betyder, at en større andel af lægemidlet vil være i sin frie, aktive form. Selv hvis den samlede koncentration af lægemidlet i blodet er normal, kan den øgede frie fraktion føre til en forstærket effekt og øget risiko for bivirkninger.
Konsekvenser for Lægemiddeldosering
På grund af disse komplekse ændringer er det ofte nødvendigt at justere dosis af mange lægemidler til patienter med leversygdom. Læger skal være ekstremt forsigtige og ofte starte med en lavere dosis og langsomt øge den, mens de overvåger patienten tæt for tegn på både effekt og toksicitet. Nogle lægemidler bør helt undgås.
Tabel over Lægemiddeljusteringer ved Leversygdom
| Lægemiddelgruppe | Typisk Effekt af Leversygdom | Nødvendig Handling |
|---|---|---|
| Opioider (f.eks. Morfin, Codein) | Nedsat metabolisme, øget biotilgængelighed. Kan udløse eller forværre hepatisk encefalopati (hjerneforvirring). | Start med meget lave doser, forlæng doseringsintervallet. Overvåg for overdreven sedation og forvirring. |
| Benzodiazepiner (f.eks. Diazepam) | Markant nedsat clearance, forlænger halveringstiden dramatisk. Øger risikoen for hepatisk encefalopati. | Bør generelt undgås ved alvorlig leversygdom. Hvis nødvendigt, brug midler med kortere halveringstid (f.eks. oxazepam) i reduceret dosis. |
| Paracetamol | Selvom det er sikkert i lave doser, kan overdosering være ekstremt levertoksisk. Patienter med leversygdom har reduceret evne til at afgifte den toksiske metabolit. | Maksimal daglig dosis reduceres ofte til 2 gram (i stedet for 3-4 gram). Skal bruges med stor forsigtighed. |
| NSAID (f.eks. Ibuprofen) | Øger risikoen for nyresvigt, væskeophobning (ascites) og blødning fra mavesår eller åreknuder i spiserøret. | Bør generelt undgås hos patienter med cirrose og portal hypertension. |
Vurdering af Leverfunktion før Medicinering
At bestemme den præcise grad af leverdysfunktion for at justere medicindoser er en udfordring. Standard blodprøver for leveren (f.eks. ALAT, basisk fosfatase) afspejler leverskade, men de fortæller ikke nødvendigvis noget om leverens metaboliske kapacitet. Derfor bruger læger ofte kliniske scoringssystemer til at vurdere sværhedsgraden af leversygdommen.
Det mest anvendte system er Child-Pugh-scoren. Denne score tager højde for fem faktorer: niveauer af bilirubin og albumin i blodet, blodets koagulationsevne (INR), tilstedeværelsen af væske i bughulen (ascites) og graden af hjerneforvirring (encefalopati). Patienter klassificeres som Child-Pugh A (mild sygdom), B (moderat) eller C (svær). Denne klassifikation giver en grov vejledning til dosisjustering for mange lægemidler.
For mere præcise målinger findes der dynamiske leverfunktionstests, såsom pusteprøver (breath tests) eller indocyaningrønt-clearance-test, der direkte kan måle leverens evne til at metabolisere et specifikt stof. Disse bruges dog oftere i forskningssammenhænge eller før store leveroperationer.
Ofte Stillede Spørgsmål (FAQ)
Kan jeg tage paracetamol, hvis jeg har en leversygdom?
Det afhænger af sværhedsgraden af din leversygdom. For mange patienter med stabil, mild leversygdom er paracetamol i reducerede doser (typisk maksimalt 2 gram pr. dag) det foretrukne smertestillende middel. Det er dog absolut afgørende, at du taler med din læge, før du tager det, da selv moderate doser kan være farlige ved alvorlig leversygdom.
Påvirker fedtlever også min medicin?
Ja, selvom det ofte er i mindre grad end ved cirrose, kan non-alkoholisk fedtleversygdom (NAFLD) og den mere alvorlige form, NASH, påvirke leverens enzymaktivitet. Forskning har vist, at aktiviteten af visse CYP-enzymer kan være ændret, hvilket potentielt kan påvirke metabolismen af lægemidler som statiner eller visse antidepressiva. Det er et aktivt forskningsområde.
Hvorfor er det vigtigt at fortælle min læge om alt, jeg tager?
Det er altafgørende. Din læge skal have et fuldstændigt overblik over alle dine lægemidler (både receptpligtige og håndkøb), kosttilskud og naturmedicin. Mange kosttilskud og urter metaboliseres også i leveren og kan interagere med din medicin eller endda forværre din leversygdom. Fuld åbenhed er nøglen til din sikkerhed.
Ændres virkningen af alle lægemidler ved leversygdom?
Nej, ikke alle. Lægemidler, der primært udskilles uændret via nyrerne (f.eks. visse antibiotika som penicillin eller gabapentin), påvirkes generelt meget mindre af leverdysfunktion. Dog kan patienter med alvorlig leversygdom også udvikle nedsat nyrefunktion (hepatorenalt syndrom), hvilket komplicerer billedet yderligere. Hvert lægemiddel skal vurderes individuelt.
Sammenfattende er samspillet mellem leversygdom og farmakokinetik komplekst og fyldt med potentielle faldgruber. En grundig forståelse af disse mekanismer er essentiel for sundhedspersonale. For patienter er det vigtigste budskab at opretholde en åben og ærlig dialog med deres læge om al medicinbrug og at være opmærksom på nye eller forværrede symptomer. Korrekt håndtering af medicin er en hjørnesten i behandlingen af patienter med leversygdom og afgørende for at opretholde livskvalitet og sikkerhed.
Hvis du vil læse andre artikler, der ligner Leversygdom og Medicin: En Vigtig Sammenhæng, kan du besøge kategorien Sundhed.