05/05/2020
I en verden, hvor antibiotika engang blev betragtet som et mirakelmiddel mod bakterielle infektioner, står vi i dag over for en voksende og alvorlig udfordring: antibiotikaresistens. En af de mest bekymrende former for denne resistens kommer fra bakterier, der producerer enzymer kendt som Extended-Spectrum Beta-Lactamaser, eller ESBL. En infektion med disse bakterier kan være yderst vanskelig at behandle og udgør en betydelig risiko, især for sårbare personer. Denne artikel dykker ned i, hvad en ESBL-infektion er, hvordan den opstår, hvilke symptomer den medfører, og hvordan den kan behandles og forebygges.
Hvad er en ESBL-infektion?
For at forstå ESBL-infektionen er det nødvendigt at bryde forkortelsen ned. ESBL står for 'Extended-Spectrum Beta-Lactamase'. Beta-laktamaser er enzymer, som visse bakterier producerer for at forsvare sig mod antibiotika. Specifikt nedbryder disse enzymer en stor og vigtig gruppe af antibiotika, herunder penicilliner og cephalosporiner. Udtrykket 'Extended-Spectrum' (udvidet spektrum) betyder, at disse enzymer er blevet endnu mere effektive og nu kan inaktivere et endnu bredere udvalg af antibiotika.
En ESBL-infektion er derfor en infektion forårsaget af bakterier, der bærer på genet for at producere disse kraftfulde enzymer. De mest almindelige bakterier, der kan producere ESBL, er enterobakterier som Escherichia coli (E. coli) og Klebsiella pneumoniae. Disse bakterier findes naturligt i vores tarmsystem, hvor de normalt ikke gør skade. Problemet opstår, når de får adgang til andre dele af kroppen, som f.eks. urinvejene, lungerne eller et åbent sår, og samtidig er resistente over for de mest almindelige former for behandling.
Årsager og risikofaktorer
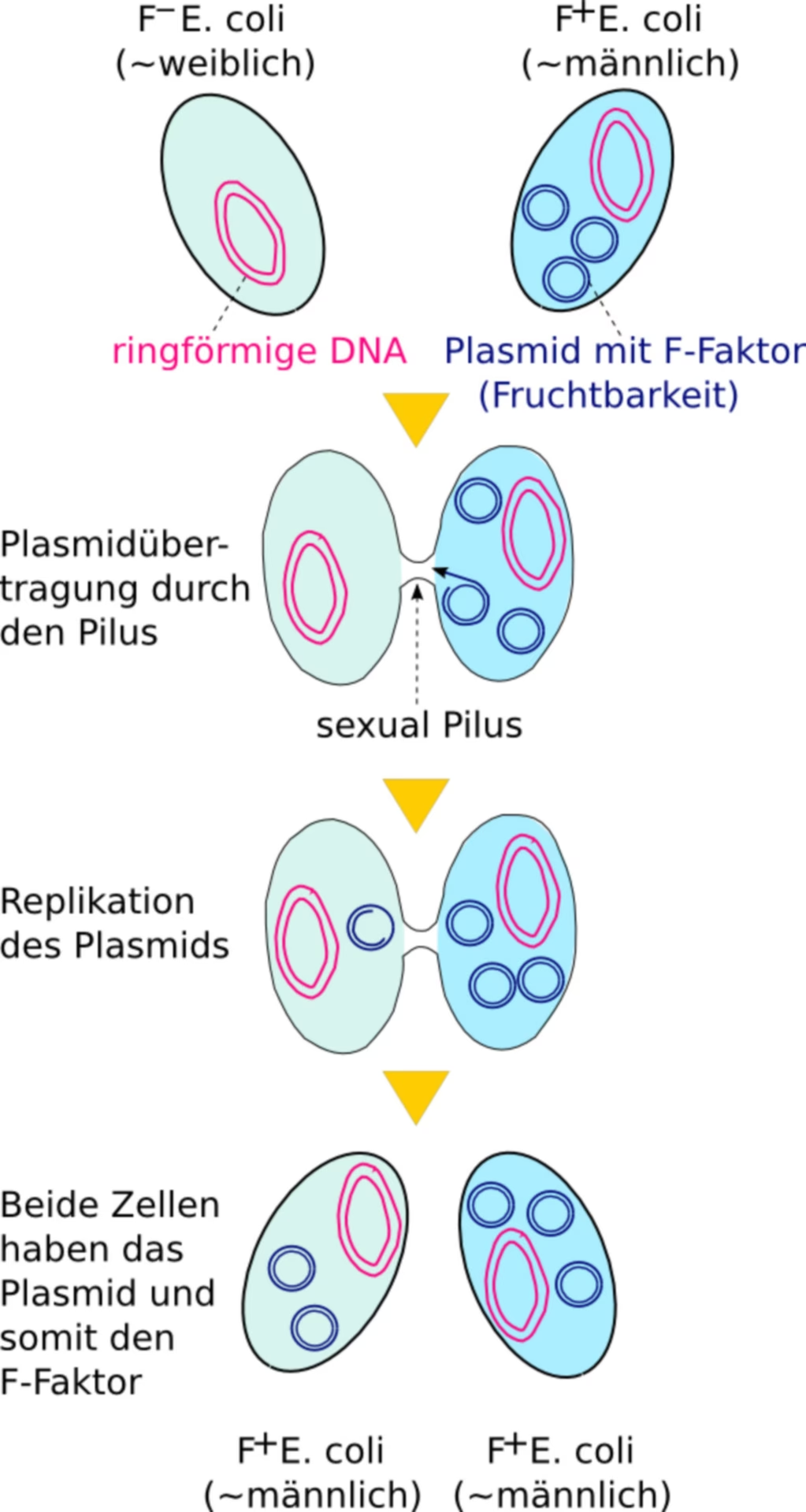
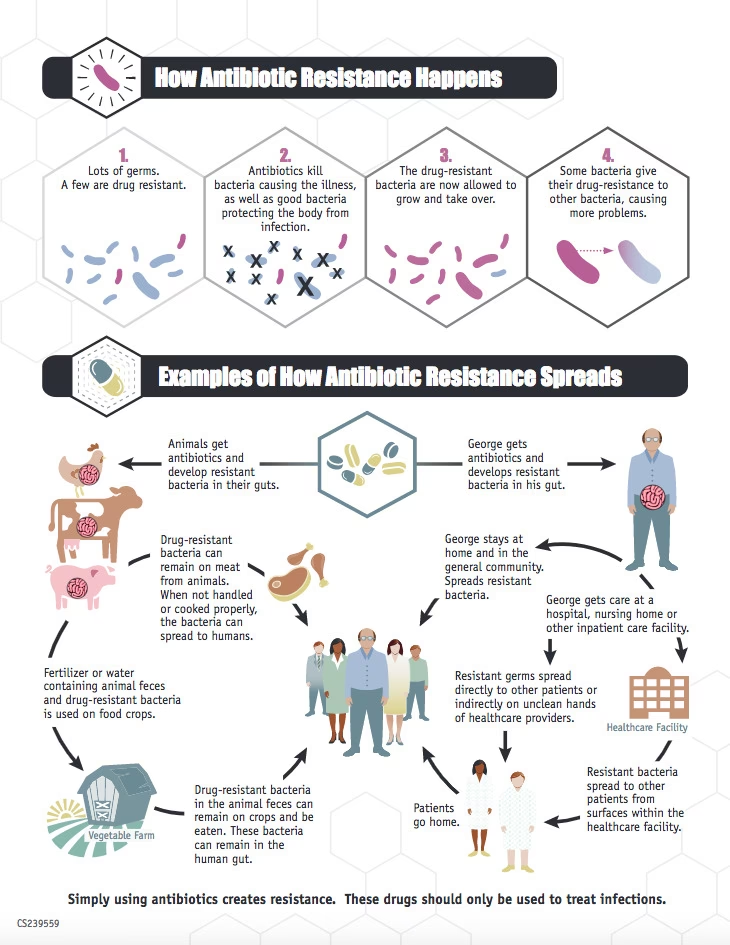
Hovedårsagen til spredningen af ESBL-producerende bakterier er den udbredte og sommetider ukorrekte brug af antibiotika. Hver gang en bakterie udsættes for et antibiotikum, men ikke dør, er der en chance for, at den udvikler resistens. Disse resistensgener kan derefter overføres mellem bakterier.
Selvom alle kan blive bærere af ESBL-bakterier, er det typisk personer med et svækket immunforsvar, der udvikler en egentlig infektion. Risikogrupperne omfatter:
- Ældre mennesker: Deres immunsystem er ofte svækket, og de har hyppigere kontakt med sundhedsvæsenet.
- Spædbørn og småbørn: Deres immunsystem er endnu ikke fuldt udviklet.
- Patienter på hospitaler og plejehjem: Disse miljøer har en høj koncentration af både sårbare personer og bakterier, hvilket øger risikoen for smitteoverførsel.
- Personer med kroniske sygdomme: Sygdomme som diabetes, nyresvigt eller kroniske lungesygdomme svækker kroppens forsvar.
- Patienter med medicinsk udstyr: Blærekatetre, respiratorer eller intravenøse adgange kan fungere som indgangsporte for bakterier.
- Personer, der for nylig har modtaget antibiotikabehandling: Dette kan forstyrre den normale tarmflora og give resistente bakterier plads til at vokse.
Smitten sker oftest via kontakt, enten direkte fra person til person eller indirekte via forurenede overflader. Dårlig håndhygiejne er en af de primære årsager til spredning i sundhedssektoren.
Symptomer på en ESBL-infektion
Symptomerne på en ESBL-infektion er ikke unikke for denne type bakterie, men afhænger derimod af, hvor i kroppen infektionen har sat sig. Det, der adskiller infektionen, er ikke symptomerne i sig selv, men vanskeligheden ved at behandle den. De mest almindelige infektionstyper er:
Urinvejsinfektion (Blærebetændelse)
Dette er den hyppigste form for ESBL-infektion. Symptomerne omfatter:
- Stærk, vedvarende trang til at tisse.
- En brændende eller sviende fornemmelse under vandladning.
- Hyppig vandladning med små mængder urin.
- Uklar, mørk eller ildelugtende urin.
- Smerter i den nedre del af maven.
Sårinfektioner
Hvis ESBL-bakterier inficerer et operationssår eller en anden hudlæsion, kan det føre til:
- Langsom eller manglende sårheling.
- Rødme, hævelse og varme omkring såret.
- Dannelse af pus, som kan være gulligt eller grønligt.
- En ubehagelig, rådden lugt fra såret.
- Øget smerte.
Lungebetændelse (Pneumoni)
Særligt hos patienter i respirator eller med svækkede lunger kan ESBL-bakterier forårsage lungebetændelse med symptomer som:
- Åndedrætsbesvær og hurtig vejrtrækning.
- Hoste, eventuelt med gulligt eller grønligt slim.
- Brystsmerter.
- Feber og kulderystelser.
- Træthed og generel utilpashed.
I alvorlige tilfælde kan infektionen sprede sig til blodet og forårsage blodforgiftning (sepsis), hvilket er en livstruende tilstand.
Diagnose og behandling
Diagnosen stilles ved at tage en prøve fra det inficerede område – f.eks. en urinprøve, en podning fra et sår eller slim fra luftvejene. Prøven sendes til et mikrobiologisk laboratorium, hvor bakterierne dyrkes. Her identificeres bakterietypen, og der udføres en resistensbestemmelse for at se, hvilke antibiotika der er effektive, og hvilke der ikke er. Hvis bakterien viser sig at være resistent over for en lang række almindelige antibiotika, vil mistanken om ESBL blive bekræftet.
Behandlingen af en ESBL-infektion er en stor udfordring. Da de gængse antibiotika er virkningsløse, må lægerne ty til mere specialiserede og potente antibiotika, som ofte kun er tilgængelige på hospitaler og skal gives intravenøst. Disse 'reserveantibiotika' kan have flere bivirkninger og er en del af den sidste forsvarslinje mod multiresistente bakterier.
Sammenligning af behandlingsmuligheder
| Antibiotikagruppe | Effektivitet mod ESBL | Bemærkninger |
|---|---|---|
| Penicilliner og Cephalosporiner | Ineffektive | Disse er de antibiotika, som ESBL-enzymerne primært nedbryder. |
| Carbapenemer (f.eks. Meropenem) | Ofte effektive | Betragtes som en af de sidste forsvarslinjer. Overforbrug kan føre til yderligere resistens. |
| Andre specialiserede antibiotika | Varierende effektivitet | Valget afhænger af den specifikke resistensprofil. Eksempler inkluderer Tigecyclin og visse aminoglykosider. |
Behandlingen er ofte langvarig, og patienten skal typisk isoleres på hospitalet for at forhindre yderligere smittespredning.
Forebyggelse er afgørende
I kampen mod ESBL og andre resistente bakterier er forebyggelse det absolut vigtigste våben. Da behandling er så vanskelig, er det altafgørende at forhindre infektionerne i at opstå og sprede sig.
Nøgleelementerne i forebyggelse er:
- Grundig håndhygiejne: Den vigtigste enkeltstående foranstaltning. Vask hænder grundigt med sæbe og vand, eller brug håndsprit, især i forbindelse med toiletbesøg, før madlavning og efter kontakt med syge personer. Dette gælder både for sundhedspersonale og for almindelige borgere. God hygiejne er fundamentalt.
- Isolation på hospitaler: Patienter, der er smittet eller bærere af ESBL, vil ofte blive isoleret på en enestue på hospitalet for at beskytte andre patienter. Personalet vil bruge værnemidler som handsker og kitler.
- Ansvarlig brug af antibiotika: Læger skal kun ordinere antibiotika, når det er strengt nødvendigt (dvs. ved bakterielle infektioner, ikke virus). Patienter skal altid fuldføre den ordinerede kur, selvom de føler sig raske, for at sikre, at alle bakterier er elimineret.
- Rengøring og desinfektion: Grundig rengøring af overflader, især på hospitaler og plejehjem, er afgørende for at fjerne bakterier fra miljøet.
Ofte stillede spørgsmål om ESBL
Er det farligt at være bærer af ESBL-bakterier?
For en sund og rask person er det normalt ikke farligt blot at være bærer af ESBL-bakterier i tarmen. Bakterierne er en del af tarmfloraen og forårsager ingen symptomer. Faren opstår, hvis bakterierne spreder sig til andre dele af kroppen og forårsager en infektion, eller hvis man smitter en person med et svækket immunforsvar.
Kan man blive rask af en ESBL-infektion?
Ja, det er muligt at blive helbredt for en ESBL-infektion, men det kræver den rette behandling med specialiserede antibiotika. Prognosen afhænger dog meget af patientens generelle helbredstilstand, alderen og hvor alvorlig infektionen er. For svækkede patienter kan en ESBL-infektion være livstruende.
Hvad er forskellen på ESBL og MRSA?
Både ESBL og MRSA (Methicillin-resistent Staphylococcus aureus) er antibiotikaresistens, men de involverer forskellige bakterier og resistensmekanismer. ESBL er en resistensmekanisme, der typisk findes i tarmbakterier som E. coli, mens MRSA er en specifik type stafylokok-bakterie, der er resistent over for en anden gruppe antibiotika. Begge er alvorlige trusler i sundhedsvæsenet.
Hvis du vil læse andre artikler, der ligner ESBL: Guide til resistente bakterier, kan du besøge kategorien Sundhed.