28/01/2024
Medicinske fejl udgør en af de mest alvorlige trusler mod patientsikkerheden i moderne sundhedsvæsener. Nylige analyser har endda rangeret medicinske fejl som den tredje hyppigste dødsårsag i lande som USA, kun overgået af hjertesygdomme og kræft. Disse fejl er ikke blot statistikker; de repræsenterer reelle patienter, der lider skade, og familier, der oplever tab. En fejl kan defineres som en handling eller undladelse i planlægning eller udførelse, der bidrager til eller kan bidrage til et utilsigtet resultat. Ud over de tragiske menneskelige omkostninger medfører disse fejl også betydelige økonomiske byrder i form af ekstra behandlingsomkostninger og tabt produktivitet. Denne artikel dykker ned i problemets omfang, med særligt fokus på medicinfejl og diagnostiske fejl på hospitaler, især i højrisikoområder som intensivafdelinger, og undersøger de løsninger, der kan bane vejen for et mere sikkert sundhedsvæsen.
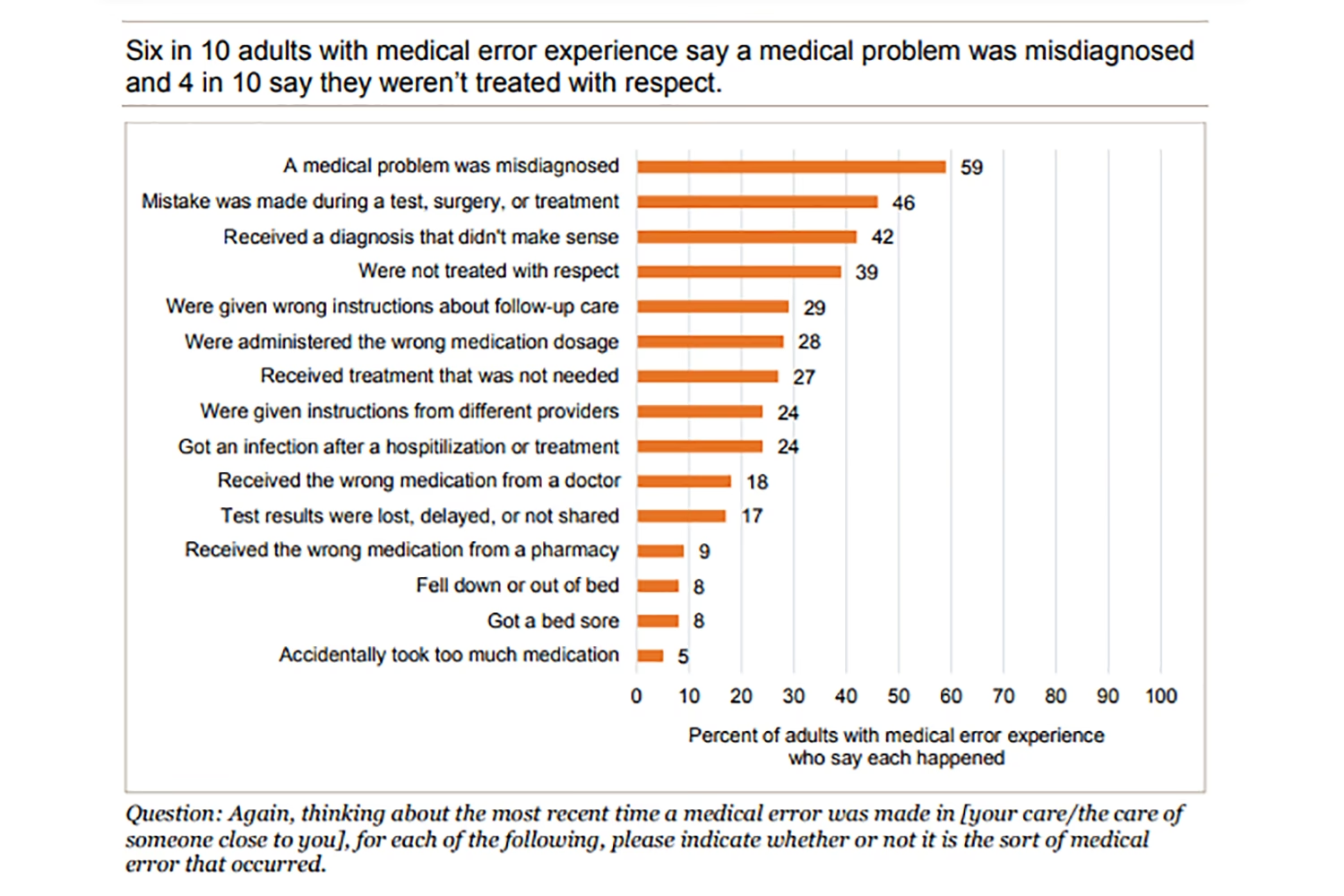
Omfanget af Medicinske Fejl: Hvad Siger Tallene?
For at forstå alvoren af problemet er det nødvendigt at se på de data, der er tilgængelige. Forskningen på området er vokset eksponentielt, især efter skelsættende rapporter som "To Err Is Human" fra Institute of Medicine i 1999, der satte spotlys på emnet. Studier viser, at den gennemsnitlige rate af forebyggelig patientskade er omkring 6%, hvoraf 12% er alvorlig eller fører til døden. De største kilder til disse skader er fejl relateret til medicin (25%) og andre behandlinger (24%).
Når vi zoomer ind på specifikke afdelinger, bliver tallene endnu mere bekymrende. I intensivafdelinger (ICU'er) varierer frekvensen af medicinfejl markant, fra 1,32% til hele 31,7%. Selvom disse tal er høje, afviger de ikke væsentligt fra det generelle indeks for medicinfejl, som Verdenssundhedsorganisationen (WHO) har beregnet for medicinske centre. Dette indikerer et systemisk problem snarere end isolerede hændelser på enkelte afdelinger.
Et andet kritisk område er diagnostiske fejl. En nylig undersøgelse fra Brigham and Women's Hospital analyserede journaler fra 29 hospitaler for patienter, der enten blev overført til en intensivafdeling eller døde på hospitalet. Resultaterne var chokerende: 550 ud af 2.428 patienter (23%) oplevede en diagnostisk fejl, og størstedelen af disse fejl forårsagede skade. For de patienter, der døde, blev en diagnostisk fejl vurderet til at være en medvirkende faktor i 6,6% af tilfældene. Disse tal understreger, hvor afgørende korrekt diagnose er, og hvor fatale konsekvenserne kan være, når den svigter. At forbedre patientsikkerhed er derfor ikke blot et mål, men en bydende nødvendighed.
Typer af Medicinske Fejl: Fra Medicinering til Diagnose
Medicinske fejl kan antage mange former. For at udvikle effektive løsninger er det vigtigt at forstå de mest almindelige typer og deres årsager.
Medicinfejl: En Udbredt Risiko
Medicinfejl er konsekvent blandt de hyppigst rapporterede fejl i sundhedsvæsenet. De kan opstå på ethvert trin i medicineringsprocessen: fra ordination og transskription til klargøring, dispensering og administration. Fejl kan inkludere forkert medicin, forkert dosis, forkert patient, forkert tidspunkt eller forkert administrationsvej. Årsagerne er mangfoldige og spænder fra simple menneskelige forglemmelser og distraktioner til mere komplekse systemfejl, såsom dårlig kommunikation mellem sundhedspersonale, forvirrende medicinnavne (look-alike, sound-alike drugs) og utilstrækkelige protokoller for dobbeltkontrol.
Diagnostiske Fejl: En Kompleks Udfordring
Diagnostiske fejl defineres som en manglende evne til præcist at forklare en patients helbredsproblem eller en manglende evne til at kommunikere denne information til patienten. Disse fejl er ofte sværere at identificere og måle end medicinfejl. Forskning peger på to primære årsager: fejl i vurderingen af patienten og fejl i bestillingen og tolkningen af diagnostiske tests. De to hænger uløseligt sammen. Hvis en læge ikke overvejer den korrekte diagnose under den indledende vurdering, vil de forkerte tests blive bestilt. Omvendt, hvis de rigtige tests bestilles, men resultaterne misfortolkes, vil det føre til en fejlagtig vurdering af patienten. Dette skaber en ond cirkel, der kan føre til forsinket behandling, forkert behandling eller ingen behandling overhovedet.
Intensivafdelinger: Et Højrisikoområde
Intensivafdelinger er epicenteret for mange af de mest komplekse og kritiske medicinske behandlinger, hvilket desværre også gør dem til et højrisikoområde for medicinske fejl. Patienterne på disse afdelinger er ofte kritisk syge, har flere samtidige lidelser og modtager et stort antal potente lægemidler og komplekse interventioner. Dette skaber et miljø, hvor selv små fejl kan have katastrofale konsekvenser.
Flere faktorer bidrager til den forhøjede risiko:
- Kompleksiteten i behandlingen: Patienter på intensiv modtager i gennemsnit langt flere lægemidler end patienter på almindelige sengeafsnit. Hver ekstra medicin øger risikoen for interaktioner og fejl.
- Højt pres og stress: Personalet arbejder under konstant pres for at træffe hurtige, livsvigtige beslutninger. Dette, kombineret med lange arbejdstider, øger risikoen for udbrændthed og kognitiv overbelastning, som er kendte risikofaktorer for fejl.
- Hyppige overleveringer: Patientinformation overleveres ofte mellem forskellige personalegrupper og vagthold, hvilket øger risikoen for kommunikationssvigt.
Den høje fejlrate, der er dokumenteret i intensivafdelinger, er et direkte resultat af disse udfordringer. Det understreger behovet for skræddersyede sikkerhedsforanstaltninger, der tager højde for det unikke og krævende miljø.
Løsninger og Forebyggelse: Vejen til Sikrere Behandling
Selvom problemet med medicinske fejl er stort, er det ikke uløseligt. En mangesidet tilgang, der kombinerer teknologi, systemændringer og en forbedret sikkerhedskultur, kan gøre en markant forskel.
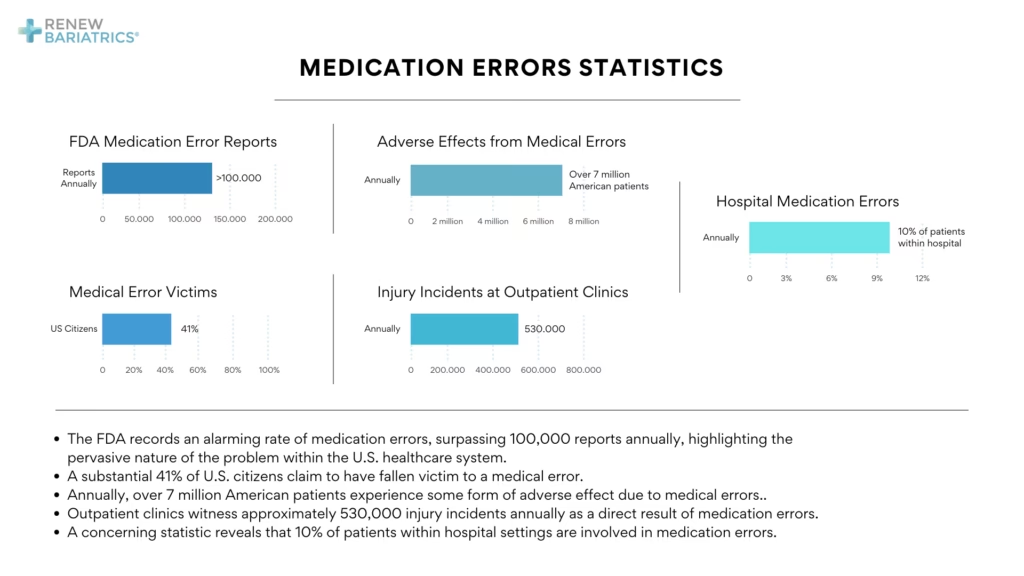
Teknologiens Rolle
Digital sundhedsteknologi er en af de mest lovende veje til at reducere fejl. Systemer som Computerized Physician Order Entry (CPOE) kan dramatisk reducere ordinationsfejl ved at erstatte håndskrevne recepter med digitale ordrer. Disse systemer kan integreres med kliniske beslutningsstøttesystemer, der automatisk advarer om potentielle lægemiddelinteraktioner, allergier eller forkerte doser. Ligeledes kan elektroniske patientjournaler (EPJ) forbedre kommunikationen og sikre, at alle relevante oplysninger er tilgængelige for hele behandlingsteamet, hvilket reducerer risikoen for fejl på grund af manglende information.
Benchmarking og Rapporteringssystemer
For at kunne forbedre sig, må organisationer vide, hvor de står. Benchmarking – processen med at sammenligne sine egne fejl-rater med andre organisationer eller fastsatte standarder – kan være et værdifuldt værktøj. Selvom der mangler internationale standarder, kan hospitaler med succes implementere interne benchmarks. Et studie foreslog et mål på under 100 hændelser pr. 10.000 recepter/ordrer og under 1 hændelse for alvorlige fejl (kategori E-I). Sådanne mål skaber et konkret sigtepunkt for forbedringsarbejdet.
En forudsætning for effektiv benchmarking er dog et robust rapporteringssystem. Her er det afgørende at fremme en rapporteringskultur, også kendt som en "retfærdig kultur" (Just Culture). Dette indebærer et miljø, hvor medarbejdere opfordres til at rapportere fejl og nær-hændelser uden frygt for straf. Fokus flyttes fra at finde en syndebuk til at lære af fejlene og forbedre systemerne, så de ikke gentager sig. Uden åbenhed og ærlighed i rapporteringen vil dataene være upålidelige, og reelle forbedringer vil udeblive.
Tabel: Sammenligning af Fejltyper
| Fejltype | Primær Årsag | Eksempler | Forebyggelsesstrategier |
|---|---|---|---|
| Medicinfejl | Menneskelige fejl, systemsvigt, dårlig kommunikation | Forkert dosis, forkert medicin, forkert patient | CPOE, stregkodescanning, dobbeltkontrol, automatiserede dispensere |
| Diagnostiske Fejl | Fejlvurdering af patient, fejlfortolkning af tests | Forsinket diagnose af kræft, fejldiagnose af hjerteanfald | Beslutningsstøttesystemer, peer review, forbedret træning |
Ofte Stillede Spørgsmål (FAQ)
Hvad er den mest almindelige type medicinsk fejl?
Medicinfejl er blandt de hyppigste og bedst dokumenterede typer af medicinske fejl. De udgør en betydelig andel af alle forebyggelige patientskader.

Hvorfor er der flere fejl på intensivafdelinger?
Intensivafdelinger har en højere fejlrate på grund af den ekstreme kompleksitet i patienternes tilstand, det store antal lægemidler og interventioner, det høje arbejdspres og den stressende atmosfære for personalet.
Hvad er en 'retfærdig kultur' (Just Culture)?
En retfærdig kultur er en organisationskultur, hvor medarbejdere føler sig trygge ved at rapportere fejl og sikkerhedsbrister uden frygt for repressalier. Formålet er ikke at placere skyld, men at analysere hændelser for at forbedre systemer og processer og dermed forhindre fremtidige fejl.
Kan teknologi eliminere alle medicinske fejl?
Nej, teknologi kan ikke eliminere alle fejl. Selvom teknologiske løsninger som CPOE og elektroniske patientjournaler kan reducere risikoen markant, kan de også introducere nye typer af fejl. Menneskelig overvågning, kritisk tænkning og veldefinerede arbejdsprocesser er stadig afgørende for at sikre patientsikkerheden.
Afslutningsvis er medicinske fejl en kompleks og dybt alvorlig udfordring for sundhedsvæsener verden over. Data viser et klart billede af en udbredt risiko, der er særligt udtalt i kritiske plejemiljøer som intensivafdelinger. Løsningen ligger ikke i at pege fingre, men i en systematisk tilgang, der omfavner teknologi, fremmer en åben og retfærdig rapporteringskultur og konstant stræber efter at forbedre de systemer, der skal beskytte patienterne. Kampen for at reducere medicinske fejl er en kontinuerlig proces, men det er en kamp, der er afgørende for at kunne levere den sikre og effektive behandling, som alle patienter har ret til.
Hvis du vil læse andre artikler, der ligner Medicinske Fejl på Hospitaler: Omfang og Løsninger, kan du besøge kategorien Sundhed.
