08/07/2012
Inden for medicinsk forskning og udvikling af nye behandlinger er begrebet 'klinisk endepunkt' helt centralt. Det fungerer som den afgørende målestok, der objektivt fortæller forskere, læger og myndigheder, om en ny behandling virker eller ej. At forstå disse endepunkter er ikke kun forbeholdt eksperter; det giver os alle en dybere indsigt i, hvordan sikkerhed og effektivitet af ny medicin bliver dokumenteret, før den når ud til patienterne. Uden klart definerede endepunkter ville kliniske studier være som at navigere uden et kompas – resultaterne ville være tvetydige og upålidelige. Denne artikel vil guide dig gennem, hvad et klinisk endepunkt er, de forskellige typer der findes, udfordringerne ved at vælge dem, og hvorfor de har en direkte indflydelse på fremtidens behandlingsmuligheder.
Hvad er et Klinisk Endepunkt Præcist?
Et klinisk endepunkt er et foruddefineret resultat eller en hændelse, der måles i et klinisk forsøg for at afgøre, om den testede behandling har en gavnlig effekt. Dette resultat skal kunne måles objektivt og konsekvent for alle deltagere i studiet. Det kan være alt fra en konkret hændelse som overlevelse eller et hjerteanfald, en ændring i en laboratorieværdi, eller en forbedring i symptomer rapporteret af patienten. Valget af endepunkt er en af de mest kritiske beslutninger i designet af et klinisk studie, da det direkte påvirker fortolkningen af studiets resultater og i sidste ende, om en ny behandling bliver godkendt af sundhedsmyndighederne.
For eksempel, i et studie der tester en ny kræftmedicin, kunne et klinisk endepunkt være reduktion i tumorstørrelse, forsinkelse af sygdomsprogression eller den samlede overlevelsesrate for patienterne. Disse målbare resultater giver det nødvendige bevisgrundlag for at vurdere behandlingens reelle værdi.
De Forskellige Typer af Kliniske Endepunkter
Kliniske endepunkter kan kategoriseres i flere hovedtyper, som hver især tjener et specifikt formål i evalueringen af en behandling. Valget afhænger af sygdommen, behandlingens art og hvad forskerne primært ønsker at undersøge.
Primære Endepunkter
Det primære endepunkt er det allervigtigste resultat i et klinisk studie. Hele studiets design, inklusiv antallet af deltagere og varigheden, er bygget op omkring at kunne måle en statistisk signifikant effekt på netop dette endepunkt. Det er det primære bevis for behandlingens effektivitet og har den største vægt, når myndigheder som Lægemiddelstyrelsen skal vurdere en ansøgning om markedsføringstilladelse. Et primært endepunkt skal være klinisk relevant og objektivt målbart. For eksempel vil 'overlevelse efter fem år' i et onkologisk studie være et stærkt primært endepunkt.
Sekundære Endepunkter
Sekundære endepunkter er yderligere resultater, der måles for at give et mere komplet billede af behandlingens effekter. Selvom de ikke er studiets hovedfokus, kan de levere værdifuld information om andre fordele ved behandlingen, såsom forbedret livskvalitet, færre bivirkninger eller effekt på andre symptomer. Resultater fra sekundære endepunkter kan understøtte det primære endepunkt, men kan typisk ikke alene danne grundlag for en godkendelse, hvis det primære endepunkt ikke er opnået.
Surrogat-Endepunkter
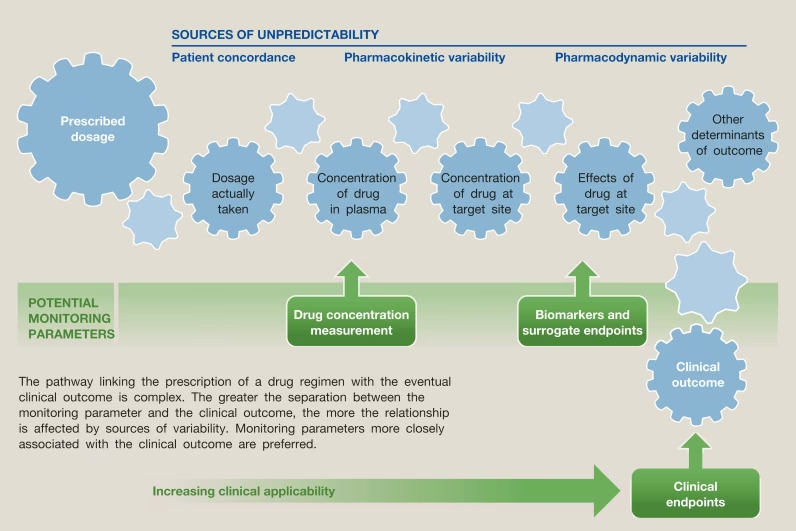
I nogle tilfælde er det upraktisk, tidskrævende eller uetisk at vente på det endelige kliniske resultat (f.eks. død). Her kan man anvende et surrogat-endepunkt. Dette er en markør, typisk en laboratorieværdi eller et billede, som menes at have en stærk sammenhæng med det reelle kliniske resultat. Et klassisk eksempel er blodtryk som surrogat-endepunkt for hjerteanfald og slagtilfælde. Ved at vise, at en behandling sænker blodtrykket, kan man med stor sandsynlighed antage, at den også reducerer risikoen for disse alvorlige hændelser. Brugen af surrogat-endepunkter kan forkorte varigheden af kliniske studier og reducere omkostningerne, men kræver en stærk videnskabelig validering af sammenhængen mellem surrogatet og det reelle kliniske resultat.
Patientrapporterede Resultater (PROs)
En stadig vigtigere type endepunkt er patientrapporterede resultater (Patient-Reported Outcomes). Disse endepunkter fanger patientens eget perspektiv på deres symptomer, funktionsevne og livskvalitet. Data indsamles typisk via standardiserede spørgeskemaer, dagbøger eller interviews. PROs anerkender, at en behandling ikke kun skal være effektiv på papiret, men også skal gøre en mærkbar forskel i patientens dagligdag. Eksempler kan være måling af smerteniveau, graden af træthed, fysisk funktion eller følelsesmæssigt velvære. Ved at inkludere PROs får forskerne en dybere forståelse for behandlingens samlede værdi for den person, det hele handler om: patienten.
Sammenligning af Endepunktstyper
| Type | Formål | Vægt i Godkendelse | Eksempel |
|---|---|---|---|
| Primært | At besvare studiets hovedspørgsmål; afgørende for effektbevis. | Højeste | Overlevelsesrate i et kræftstudie. |
| Sekundært | At give supplerende information om behandlingens fordele. | Moderat (understøttende) | Forbedring i livskvalitet. |
| Surrogat | At fungere som en erstatning for et langsigtet klinisk resultat. | Variabel (kræver stærk validering) | Reduktion i kolesteroltal for at forudsige hjerte-kar-sygdom. |
| PRO | At måle behandlingens effekt fra patientens perspektiv. | Stigende betydning | Reduktion i smertescore på en skala fra 0-10. |
Udfordringer ved Valg og Måling af Endepunkter
At vælge og måle kliniske endepunkter er ikke uden udfordringer. For det første kan der være mangel på konsensus blandt forskere, læger og myndigheder om, hvad der udgør et meningsfuldt klinisk resultat for en given sygdom. Dette kan føre til variation i valg af endepunkter på tværs af studier, hvilket gør det svært at sammenligne behandlingers effektivitet.
For det andet kan måling af visse endepunkter være vanskelig på grund af deres subjektive natur. Patientrapporterede resultater er et godt eksempel, da de bygger på patientens selvvurdering og kan blive påvirket af faktorer som hukommelse eller ønsket om at give et socialt acceptabelt svar. Udviklingen af valide og pålidelige måleværktøjer til subjektive endepunkter er et konstant fokusområde i forskningen.
Endelig skal et endepunkt være tilstrækkeligt følsomt til at kunne opdage en klinisk meningsfuld forskel mellem behandlinger. Hvis det valgte endepunkt ikke er følsomt nok, kan et studie fejlagtigt konkludere, at en behandling er ineffektiv, selvom den reelt har kliniske fordele.
Sikring af Kvalitet: Bedømmelse af Endepunkter
For at sikre at data fra kliniske studier er så pålidelige og objektive som muligt, anvendes ofte en proces kaldet 'endpoint adjudication' eller endepunktsbedømmelse. Dette indebærer, at et uafhængigt panel af eksperter, kendt som et bedømmelsesudvalg, gennemgår alle data relateret til potentielle endepunkter på en blindet måde (dvs. uden at vide, hvilken behandling patienten har modtaget).

Udvalget bruger foruddefinerede, standardiserede kriterier til at afgøre, om en hændelse reelt set har fundet sted og hvordan den skal klassificeres. Denne proces minimerer bias og sikrer ensartethed i dataindsamlingen på tværs af forskellige hospitaler og lande, der deltager i studiet. Processen kan være kompleks og tidskrævende, og derfor anvendes ofte specialiserede softwareløsninger til at strømline arbejdsgangen og sikre datakvaliteten.
Eksempler på Kliniske Endepunkter
Valget af endepunkter varierer meget afhængigt af det terapeutiske område. Her er nogle eksempler:
- Onkologi (Kræft): Samlet overlevelse, progressionsfri overlevelse (tid indtil sygdommen forværres), tumorresponssrate.
- Hjerte-kar-sygdomme: Store uønskede kardiovaskulære hændelser (MACE), kardiovaskulær dødelighed, hospitalsindlæggelse for hjertesvigt.
- Infektionssygdomme: Tid til virus er ude af kroppen, reduktion i mængden af patogener, forebyggelse af smitte.
- Neurologi: Forbedring i kognitiv funktion, reduktion i anfaldsfrekvens, forbedring i motorisk funktion.
- Psykiatri: Reduktion i depressive symptomer, forbedring i angstniveauer, behandlingsresponsrate.
Ofte Stillede Spørgsmål (FAQ)
Hvad er forskellen på et klinisk endepunkt og en biomarkør?
Et klinisk endepunkt måler direkte, hvordan en patient har det, fungerer eller overlever (f.eks. færre smerter, længere levetid). En biomarkør er en objektivt målt karakteristik, der fungerer som en indikator for en biologisk proces (f.eks. blodtryk, kolesteroltal). En biomarkør kan bruges som et surrogat-endepunkt, men den er ikke et direkte mål for patientens velbefindende.
Hvorfor er primære endepunkter så vigtige?
Det primære endepunkt er studiets hovedmål og det stærkeste bevis for en behandlings effekt. Et positivt resultat for det primære endepunkt er næsten altid en forudsætning for, at en ny behandling kan blive godkendt af sundhedsmyndighederne.
Hvad sker der, hvis et studie ikke opnår sit primære endepunkt?
Hvis et studie ikke viser en statistisk signifikant effekt på sit primære endepunkt, betragtes studiet generelt som negativt. Det betyder, at det ikke lykkedes at bevise behandlingens effektivitet som defineret på forhånd. Selvom der kan være positive resultater på sekundære endepunkter, er det sjældent nok til at opnå en godkendelse.
Konklusion
Kliniske endepunkter er rygraden i al klinisk forskning. De er de afgørende værktøjer, der gør det muligt at evaluere nye lægemidler og behandlinger på en objektiv og meningsfuld måde. Fra de primære endepunkter, der afgør en behandlings skæbne, til de patientrapporterede resultater, der sikrer, at patientens stemme bliver hørt, bidrager hver type endepunkt til en samlet forståelse af en behandlings effekt. Et omhyggeligt og velovervejet valg af endepunkter er afgørende for at generere pålidelige resultater, der kan danne grundlag for myndigheders godkendelser og i sidste ende forbedre patientbehandlingen.
Hvis du vil læse andre artikler, der ligner Kliniske Endepunkter: Forsøgets Vigtigste Målestok, kan du besøge kategorien Sundhed.
