26/01/2004
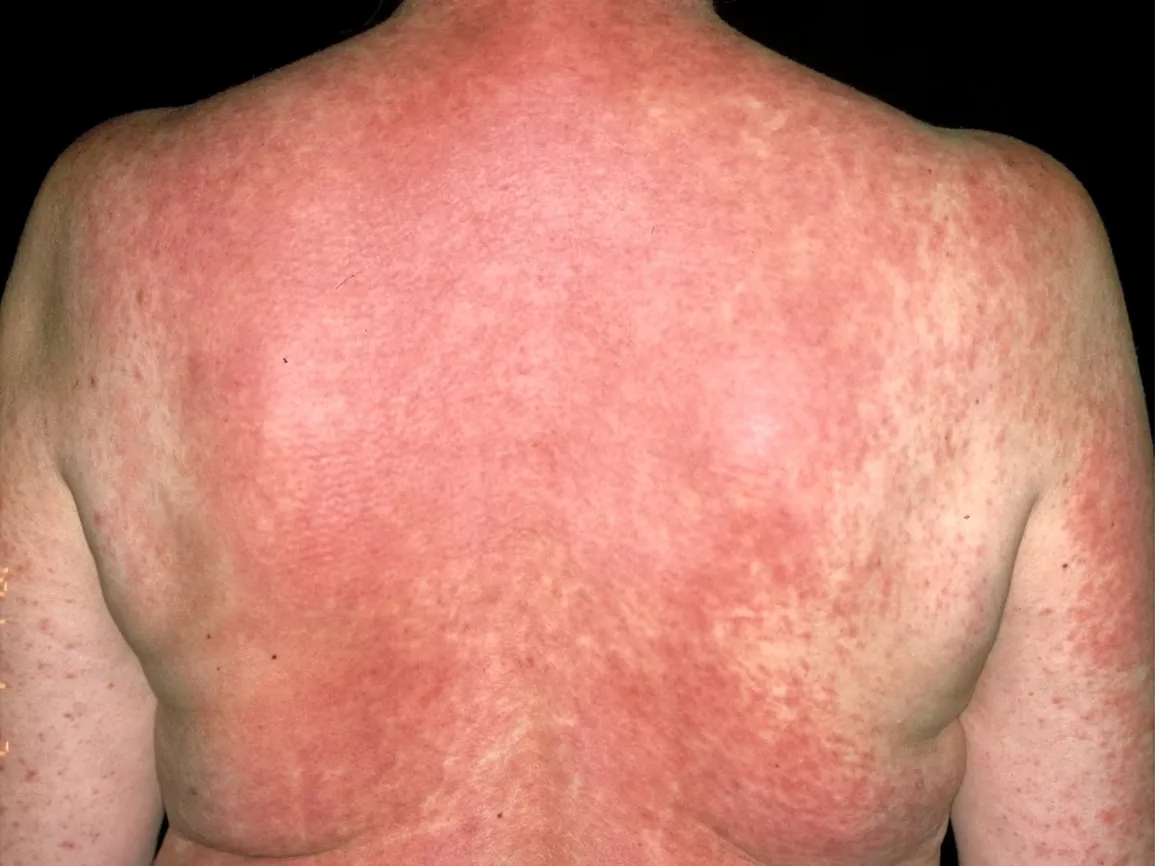
Et pludseligt opstået hududslæt kan være forvirrende og bekymrende. Mens der er mange mulige årsager, er en af de hyppigste en reaktion på medicin. Et lægemiddeludslæt kan variere fra mild irritation til alvorlige og livstruende tilstande. At identificere den præcise medicin, der forårsager problemet, kan være en kompleks detektivopgave for både patient og læge. Dette skyldes, at en reaktion kan opstå fra en minimal mængde af et lægemiddel, manifestere sig længe efter den første dosis er taget, og endda vare ved i uger eller måneder efter, at man er stoppet med medicinen. Denne artikel dykker ned i, hvordan læger diagnosticerer og behandler disse udslæt, og afklarer rollen for behandlinger som adrenalin.

Udfordringen: At finde nålen i høstakken
At fastslå, om et lægemiddel er årsagen til et udslæt, er sjældent ligetil. Flere faktorer komplicerer diagnosen:
- Tidsforsinkelse: En reaktion behøver ikke at opstå umiddelbart. Den kan udvikle sig dage, uger eller endda måneder efter, at du er startet på en ny medicin.
- Langvarig effekt: Selvom du stopper med den mistænkte medicin, kan udslættet fortsætte i en periode, hvilket gør det svært at se en direkte sammenhæng.
- Små doser: Selv en meget lille mængde af et lægemiddel kan være nok til at udløse en kraftig hudreaktion hos en følsom person.
- Mange mistænkte: Enhver medicin, en person tager, er en potentiel synder. Dette inkluderer ikke kun receptpligtig medicin, men også håndkøbsmedicin som smertestillende midler, øjendråber, næsespray, stikpiller og endda naturmedicin og kosttilskud.
På grund af denne kompleksitet er det første og vigtigste skridt i en udredning en grundig gennemgang af alt, hvad patienten indtager.
Lægens Detektivarbejde: Diagnoseprocessen
Når en patient præsenterer et udslæt, der mistænkes for at være medicinrelateret, starter lægen en systematisk undersøgelse for at indsnævre de mulige årsager.
Trin 1: Omfattende Medicinanamnese
Lægen vil bede om en komplet liste over al medicin, du tager. Det er afgørende at være fuldstændig ærlig og grundig. Husk at inkludere:
- Al receptpligtig medicin.
- Håndkøbsmedicin (f.eks. ibuprofen, paracetamol, antihistaminer).
- Vitaminer og kosttilskud.
- Naturmedicin og urteteer.
- Cremer, salver, øjen- og næsedråber.
Lægen vil forsøge at etablere en tidslinje: Hvornår startede udslættet i forhold til, hvornår du begyndte at tage hver enkelt medicin? En medicin, der er startet kort før udslættets debut, er naturligvis en hovedmistænkt.
Trin 2: Stop-og-se-metoden
Den mest almindelige tilgang er at stoppe med den medicin, der er mest sandsynlig som årsag til udslættet. Hvis udslættet begynder at aftage og forsvinde efter seponering, er det en stærk indikation på, at den rigtige synder er fundet. Dette er dog ikke altid en mulighed, især hvis medicinen er livsvigtig, f.eks. hjerte- eller epilepsimedicin.
Trin 3: Eliminations- og Provokationsmetoden
I mere komplicerede tilfælde, eller når flere lægemidler er mistænkt, kan en mere drastisk metode være nødvendig. Dette indebærer at stoppe al medicin, der ikke er absolut livsnødvendig. Når huden er faldet til ro, og udslættet er væk, genintroduceres medicinen én efter én med flere dages mellemrum. Hvis udslættet vender tilbage efter genintroduktion af et specifikt lægemiddel, er årsagen fundet. Denne metode skal dog altid ske under tæt lægeligt opsyn, da den kan være farlig. Hvis patienten tidligere har haft en alvorlig allergisk reaktion, vil man aldrig anvende en provokationstest, da det kan udløse en potentielt livstruende tilstand.
Sammenligning af Diagnosemetoder
Her er en tabel, der sammenligner de to primære strategier for at identificere det problematiske lægemiddel.
| Metode | Fordele | Ulemper |
|---|---|---|
| Stop-og-se-metoden | Simpel, lav risiko, forstyrrer minimalt med den overordnede behandling. | Kan være usikker hvis flere nye lægemidler er startet samtidigt. Ikke anvendelig for livsvigtig medicin. |
| Eliminations- og Provokationsmetoden | Meget præcis til at identificere den specifikke årsag. | Høj risiko ved alvorlige allergier, kræver tæt overvågning, kan være tidskrævende, afbryder nødvendig behandling. |
Avancerede Diagnostiske Værktøjer
Når en simpel medicingennemgang ikke er nok, kan lægen ty til mere specialiserede tests.
Lappetest (Patch Testing)
Ved visse typer af hudreaktioner, især dem der ligner kontakteksem, kan en lappetest være nyttig. Her påføres små mængder af mistænkte stoffer (allergener) på huden under et plaster. Efter 48-72 timer fjerner lægen plastrene for at se, om der er opstået en lokal reaktion, hvilket kan bekræfte en allergi.
Hudbiopsi
Hvis lægen er usikker på diagnosen, eller hvis udslættet ser alvorligt eller usædvanligt ud, kan en hudbiopsi være nødvendig. Dette er en simpel procedure, hvor et lille stykke hud fjernes under lokalbedøvelse. Vævsprøven sendes derefter til et laboratorium, hvor den undersøges under et mikroskop. Dette kan hjælpe med at udelukke andre hudsygdomme og bekræfte karakteristika, der er typiske for et lægemiddeludslæt.
Behandling: Fra simpel seponering til akut medicin
Den mest effektive behandling af et lægemiddeludslæt er at identificere og stoppe det udløsende lægemiddel. Når dette er gjort, vil de fleste milde udslæt forsvinde af sig selv over tid. For at lindre symptomer som kløe og inflammation kan lægen anbefale:
- Antihistaminer: Tabletter der modvirker kløe.
- Topikale steroider: Receptpligtige cremer eller salver, der dæmper inflammation og rødme i huden.
- Systemiske steroider: I mere alvorlige tilfælde kan det være nødvendigt med steroidtabletter eller -injektioner for at dæmpe reaktionen i hele kroppen.
Specialtilfælde: Kan lægemiddeludslæt behandles med adrenalin (epinephrin)?
Dette er et vigtigt spørgsmål, som kræver en præcis afklaring. Svaret er generelt nej. Adrenalin (også kendt som epinephrin) er ikke en standardbehandling for et typisk lægemiddeludslæt. Adrenalin er en livreddende nødbehandling, der bruges til at behandle anafylaksi – en alvorlig, hurtigt indsættende og potentielt dødelig allergisk reaktion.
Anafylaksi involverer flere organsystemer og symptomerne inkluderer, udover et muligt hududslæt (nældefeber), også vejrtrækningsbesvær, hævelse i halsen, blodtryksfald og svimmelhed. I denne akutte situation virker adrenalin ved hurtigt at trække blodkarrene sammen, åbne luftvejene og modvirke de livstruende symptomer. Et lægemiddeludslæt, der kun manifesterer sig på huden uden andre systemiske symptomer, kræver ikke adrenalin. Behandling med adrenalin er forbeholdt de mest alvorlige, anafylaktiske reaktioner, hvor et udslæt blot er ét af mange symptomer.
Ofte Stillede Spørgsmål (FAQ)
Hvor hurtigt forsvinder et lægemiddeludslæt, efter jeg stopper med medicinen?
Det varierer meget. Milde udslæt kan begynde at aftage inden for få dage, mens mere genstridige udslæt kan tage uger eller endda måneder om at forsvinde helt, selv efter at medicinen er stoppet.
Kan jeg udvikle udslæt fra en medicin, jeg har taget i årevis uden problemer?
Ja, det er muligt. Kroppens immunsystem kan pludselig udvikle en følsomhed over for et stof, du tidligere har tålt fint. Dette kan ske når som helst.
Er alle lægemiddeludslæt farlige?
Nej, de fleste er milde og ufarlige. Dog findes der sjældne, men meget alvorlige reaktioner som Stevens-Johnsons syndrom (SJS) eller toksisk epidermal nekrolyse (TEN), som kræver øjeblikkelig hospitalsindlæggelse. Søg altid læge, hvis dit udslæt er ledsaget af feber, blærer, afskalning af hud, eller hvis det påvirker slimhinderne i mund, øjne eller kønsorganer.
Hvad skal jeg gøre, hvis jeg har mistanke om, at min medicin giver mig udslæt?
Kontakt din læge med det samme. Stop ikke med at tage receptpligtig medicin, især ikke livsvigtig medicin, uden at have talt med din læge først. Din læge kan vurdere situationen og rådgive dig om de næste skridt.
Hvis du vil læse andre artikler, der ligner Lægemiddeludslæt: Årsag, Diagnose og Behandling, kan du besøge kategorien Sundhed.