04/02/2004
Lægemiddeloverfølsomhedsreaktioner er uforudsigelige bivirkninger, som kan ramme enhver. De kan opstå pludseligt og variere fra milde udslæt til livstruende anafylaktiske chok. At skelne mellem en ægte immunologisk reaktion (en allergi) og en ikke-immunologisk overfølsomhed er ikke altid ligetil, men det er afgørende for patientens fremtidige sikkerhed. Uden en korrekt diagnose risikerer man enten alvorlige reaktioner ved fornyet eksponering for lægemidlet eller unødvendige begrænsninger i behandlingsmuligheder. Denne artikel giver en dybdegående vejledning i, hvordan specialister diagnosticerer lægemiddelallergier og -overfølsomhedsreaktioner, baseret på en systematisk tilgang, der sikrer den bedst mulige pleje for patienten.
Forståelse og klassificering af lægemiddelreaktioner
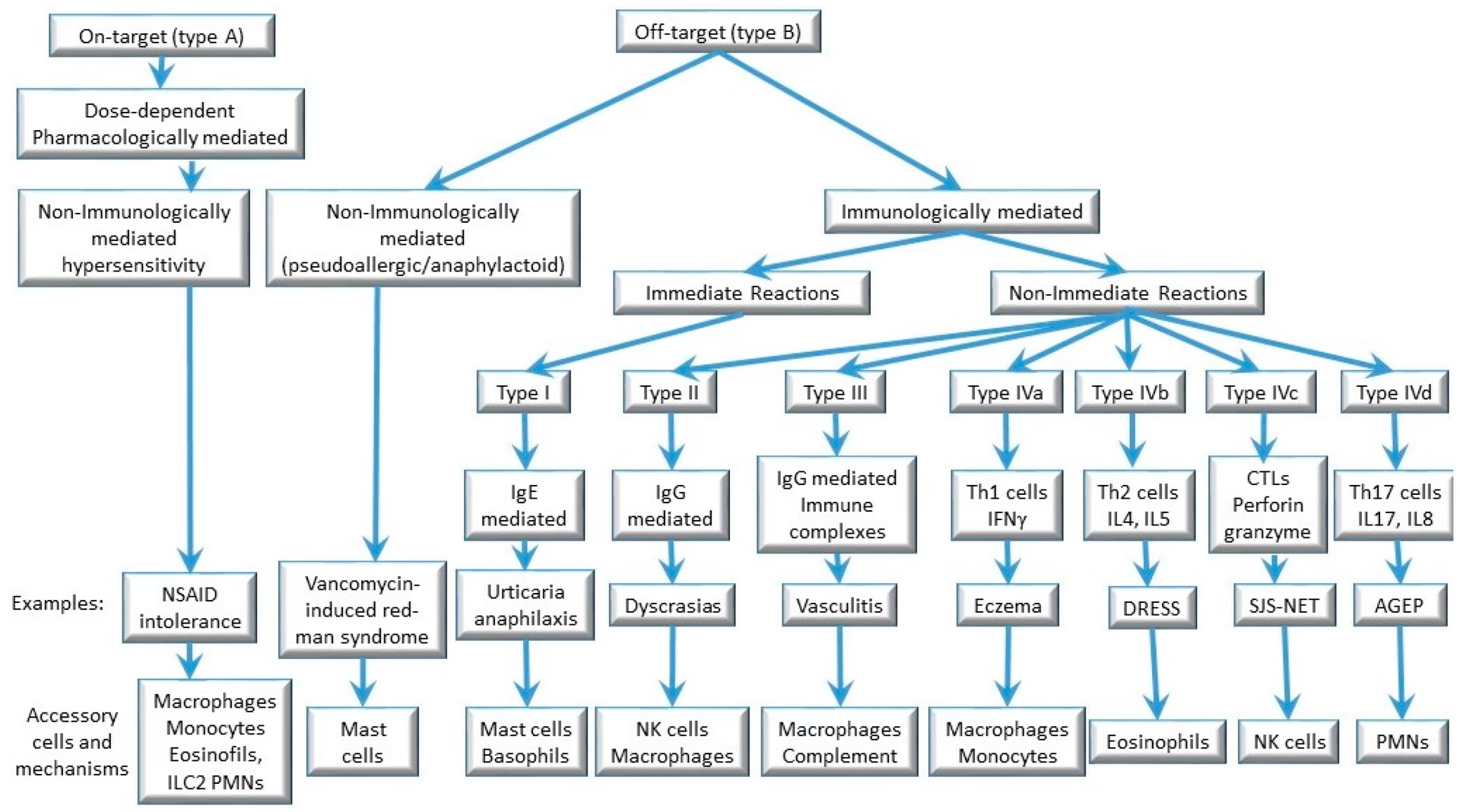
Før man kan diagnosticere en reaktion, er det vigtigt at forstå de forskellige typer. Bivirkninger til lægemidler (ADR) inddeles generelt i to hovedkategorier: Type A og Type B.
- Type A-reaktioner: Disse er forudsigelige og dosisafhængige. De skyldes lægemidlets kendte farmakologiske eller toksiske virkninger. Et klassisk eksempel er døsighed efter indtagelse af ældre antihistaminer eller hårtab under kemoterapi. Disse reaktioner er ikke allergiske.
- Type B-reaktioner: Disse er uforudsigelige og forekommer kun hos disponerede individer. De er ikke direkte relateret til lægemidlets farmakologiske virkning. Det er i denne kategori, vi finder lægemiddeloverfølsomhed.
Type B-reaktioner kan yderligere opdeles:
- Lægemiddelallergi: Her er overfølsomheden baseret på en specifik immunologisk reaktion. Immunsystemet genkender fejlagtigt lægemidlet som en trussel og starter et angreb.
- Ikke-immunologisk overfølsomhed: Her kan en immunologisk mekanisme ikke påvises. Reaktionerne kan ligne allergier (tidligere kaldet pseudo-allergier), men skyldes andre mekanismer.
For at planlægge den rette diagnostiske udredning klassificerer læger også reaktionerne baseret på, hvornår symptomerne opstår:
- Øjeblikkelige reaktioner: Opstår typisk inden for 1-6 timer efter indtagelse af lægemidlet. Symptomerne kan omfatte nældefeber (urticaria), hævelser (angioødem), astmaanfald og i værste fald anafylaksi.
- Forsinkede reaktioner: Viser sig fra flere timer op til flere uger efter start på behandlingen. Det mest almindelige symptom er et makulopapuløst udslæt (små røde knopper og pletter), men mere alvorlige hudreaktioner kan også forekomme.
Den diagnostiske proces: En trin-for-trin guide
Diagnostik af lægemiddeloverfølsomhed bør ideelt set udføres inden for 4 uger til 6 måneder efter, at reaktionen er overstået. Chancerne for at påvise en overfølsomhed falder, jo længere tid der går. Processen involverer flere trin, som bygger på hinanden for at skabe et komplet billede.
Trin 1: En grundig sygehistorie (Anamnese)
Den absolut vigtigste del af udredningen er en detaljeret gennemgang af patientens sygehistorie. Succesraten for diagnosen er højest, når patienten ses under den akutte reaktion, men en omhyggelig rekonstruktion af begivenhedsforløbet er essentiel. Lægen vil indsamle følgende oplysninger:
- Kliniske manifestationer: En præcis beskrivelse af symptomerne. Hvilke organer var involveret (hud, luftveje, hjerte-kar-system)? Hvordan så udslættet ud (fotodokumentation er meget nyttigt)? Var der feber eller træthed?
- Tidsforløb: Hvornår startede reaktionen i forhold til indtagelse af lægemidlet? Hvor længe varede den? Hvordan udviklede den sig?
- Mistænkte lægemidler: En komplet liste over alle lægemidler (receptpligtige, håndkøb, kosttilskud), der blev taget i perioden op til reaktionen. Detaljer som handelsnavn, dosis, administrationsmåde og varighed af behandlingen er afgørende.
- Tidligere erfaringer: Har patienten tidligere tålt lægemidlet? Har der været lignende reaktioner på andre stoffer?
- Associerede faktorer: Var der andre omstændigheder, der kunne have spillet en rolle? For eksempel en igangværende infektion (især virusinfektioner som Epstein-Barr virus), fysisk anstrengelse, alkoholindtag eller soleksponering.
Trin 2: Hudtests til påvisning af sensibilisering
Hvis sygehistorien peger i retning af en allergisk reaktion, er næste skridt ofte hudtests. Disse tests udføres for at se, om kroppen har dannet en immunologisk hukommelse over for lægemidlet. Det er vigtigt at understrege, at hudtests kun skal udføres af personale med erfaring, da der i sjældne tilfælde kan opstå alvorlige systemiske reaktioner. Der findes forskellige typer:
- Priktest: En lille dråbe af lægemiddelopløsningen placeres på huden (typisk på underarmen), og der prikkes let gennem dråben med en lancet. En positiv reaktion viser sig som en kløende, rød hævelse (kvadel) inden for 15-20 minutter.
- Intradermal test: En meget lille mængde af lægemidlet sprøjtes ind i det yderste hudlag. Denne test er mere følsom end priktesten, men har også en lidt højere risiko for at fremkalde en reaktion. Aflæses også efter 15-20 minutter, men sene aflæsninger efter 24-48 timer kan være relevante for forsinkede reaktioner.
- Lappetest (Patch test): Anvendes primært ved mistanke om forsinkede hudreaktioner, som f.eks. kontakteksem eller makulopapuløse udslæt. Lægemidlet blandes i en salve og påføres huden under et plaster i 48 timer. Huden aflæses efter 48 og 72 timer for tegn på eksem.
Det er ikke alle lægemidler, der egner sig til hudtest, og standardiserede, ikke-irriterende testkoncentrationer er kun kendt for et begrænset antal stoffer.
Trin 3: In vitro-undersøgelser (blodprøver)
I tilfælde hvor hudtests er negative, for risikable at udføre (f.eks. efter en meget alvorlig anafylaktisk reaktion), eller ikke mulige, kan blodprøver være et nyttigt supplement. Disse tests kaldes in vitro-tests, fordi de udføres i et laboratorium.
- Specifik IgE-måling: Denne test måler mængden af IgE-antistoffer rettet mod et specifikt lægemiddel i blodet. En forhøjet værdi indikerer en sensibilisering og understøtter en diagnose af en type I-allergi (øjeblikkelig reaktion). Desværre er validerede tests kun tilgængelige for få lægemidler, primært penicillin og nogle muskelrelakserende midler.
- Cellulære tests (f.eks. Basofil Aktiveringstest, BAT): Disse mere specialiserede tests undersøger, hvordan patientens immunceller (basofile granulocytter) reagerer, når de udsættes for lægemidlet i et reagensglas. De kan være nyttige i udvalgte tilfælde, men er ikke en del af rutinediagnostikken.
- Lymfocyttransformationstest (LTT): Anvendes ved mistanke om forsinkede reaktioner, hvor T-lymfocytter er involveret. Testen måler, om patientens T-celler formerer sig, når de udsættes for lægemidlet.
Det er vigtigt at huske, at in vitro-tests alene sjældent kan be- eller afkræfte en diagnose. Resultaterne skal altid tolkes i sammenhæng med sygehistorien og andre testresultater.
Trin 4: Provokationstest – den gyldne standard
Når sygehistorie, hudtests og blodprøver ikke giver et entydigt svar, er en provokationstest den eneste måde at stille en sikker diagnose på. Dette betragtes som den gyldne standard. Testen er også afgørende for at finde sikre alternative lægemidler, især inden for vigtige lægemiddelgrupper som smertestillende medicin (NSAID) og antibiotika.
En provokationstest indebærer, at patienten under tæt medicinsk overvågning indtager det mistænkte lægemiddel i gradvist stigende doser. Proceduren er som følger:
- Grundig forberedelse: Patienten skal være fuldt informeret om formål, procedure og risici og give skriftligt samtykke. Testen udføres altid på et hospital med adgang til akutberedskab.
- Placebo-kontrol: For at udelukke psykologiske eller tilfældige reaktioner starter man ofte med at give placebo (et uvirksomt stof) på en blindet måde, så patienten ikke ved, om det er placebo eller det aktive lægemiddel.
- Gradvis dosering: Hvis der ikke er nogen reaktion på placebo, begynder man at administrere det aktive lægemiddel. Man starter med en meget lille dosis (f.eks. 1% af en normal dosis) og øger gradvist dosis med faste intervaller (typisk 30-60 minutter), indtil en fuld terapeutisk dosis er nået.
- Overvågning: Patienten overvåges nøje for symptomer under hele forløbet og i flere timer efter den sidste dosis. Blodtryk, puls og lungefunktion måles regelmæssigt.
En provokationstest er kontraindiceret ved tidligere livstruende reaktioner som Stevens-Johnsons syndrom (SJS), toksisk epidermal nekrolyse (TEN) eller DRESS-syndrom.
Samlet vurdering og allergipas
Efter endt udredning foretager lægen en samlet vurdering af alle resultater. Konklusionen diskuteres grundigt med patienten. Hvis en overfølsomhed bekræftes, udstedes et allergipas. Dette er et vigtigt medicinsk dokument, der indeholder:
- Præcis information om det lægemiddel, patienten ikke tåler.
- En beskrivelse af den type reaktion, det forårsagede.
- Information om mulige krydsreaktioner med beslægtede lægemidler.
- En liste over alternative lægemidler, der er blevet testet og fundet sikre.
Allergipasset skal altid medbringes ved kontakt med sundhedsvæsenet for at sikre, at patienten ikke ved en fejl udsættes for det skadelige stof igen.
Ofte Stillede Spørgsmål (FAQ)
Hvornår er det bedste tidspunkt at blive testet efter en reaktion?
Det ideelle tidsrum for diagnostisk testning er 4 uger til 6 måneder efter, at alle symptomer fra reaktionen er forsvundet. Hvis man tester for tidligt, kan immunsystemet være i en 'refraktær' periode, hvor det ikke reagerer på tests. Venter man for længe, kan følsomheden aftage, hvilket kan føre til falsk-negative resultater.
Kan man blive testet for en lægemiddelallergi, før man nogensinde har taget medicinen?
Nej, såkaldt 'profetisk testning' for at forudsige en allergi hos en person uden tidligere reaktioner anbefales generelt ikke. En allergi udvikles først efter, at kroppen har været udsat for stoffet mindst én gang. Testning uden en relevant sygehistorie giver upålidelige resultater.
Hvad er forskellen på en allergi og en intolerance?
En allergi er en specifik reaktion fra immunsystemet, der involverer antistoffer (som IgE) eller immunceller (T-celler). En intolerance er en ikke-immunologisk reaktion, hvor symptomer opstår ved doser, som normalt tolereres. Symptomerne ligner ofte lægemidlets kendte farmakologiske bivirkninger, men opstår ved en lavere dosis.
Er provokationstests farlige?
Provokationstests indebærer en kontrolleret risiko for at fremkalde den oprindelige reaktion. Derfor udføres de altid under de sikrest mulige forhold på et hospital af et erfarent team, der er klar til at håndtere enhver reaktion øjeblikkeligt. Fordelen ved at få en sikker diagnose og identificere sikre alternativer opvejer i de fleste tilfælde risikoen.
Hvis du vil læse andre artikler, der ligner Diagnose af lægemiddelallergi: En guide, kan du besøge kategorien Allergi.
