11/02/2022
Mange mennesker, der lider af både allergi og astma, stiller sig selv et afgørende spørgsmål: Kan allergimedicin fungere som en erstatning for astmamedicin? Svaret er et klart og utvetydigt nej. Selvom de to tilstande ofte er tæt forbundne, og allergi kan udløse astmaanfald, behandler de to typer medicin fundamentalt forskellige problemer i kroppen. At forstå denne forskel er ikke kun vigtigt for din daglige komfort, men er afgørende for din sikkerhed og for at undgå potentielt livstruende astmaanfald. Denne artikel vil dykke ned i, hvorfor disse medicintyper ikke kan udskiftes, og hvordan de virker sammen for at give den bedste behandling.
Forstå Forskellen: Allergi vs. Astma
For at forstå medicinen, må vi først forstå sygdommene. En allergi er en overreaktion fra immunsystemet på et normalt harmløst stof (et allergen), såsom pollen, støvmider eller dyreskæl. Når du udsættes for et allergen, frigiver dit immunsystem kemikalier som histamin, hvilket forårsager symptomer som løbende næse, kløende øjne og nysen. Allergimedicin, som antihistaminer, virker ved at blokere effekten af histamin.
Astma, derimod, er en kronisk inflammatorisk sygdom i luftvejene. Denne inflammation gør luftvejene hævede, snævre og ekstra følsomme. Dette fører til symptomer som hoste, hvæsende vejrtrækning, stramhed i brystet og åndenød. Astmamedicin er designet til at behandle denne specifikke inflammation og muskelkontraktion i luftvejene. Mens en allergisk reaktion kan forværre inflammationen og udløse et astmaanfald (kendt som allergisk astma), fjerner den ikke den underliggende kroniske tilstand.
Hovedtyper af Astmamedicin: En Komplet Guide
Astmabehandling er skræddersyet til den enkelte og afhænger af alder, symptomer og sværhedsgrad. Medicinen kan groft opdeles i to kategorier: langtidsvirkende kontrolmedicin og hurtigtvirkende akutmedicin.
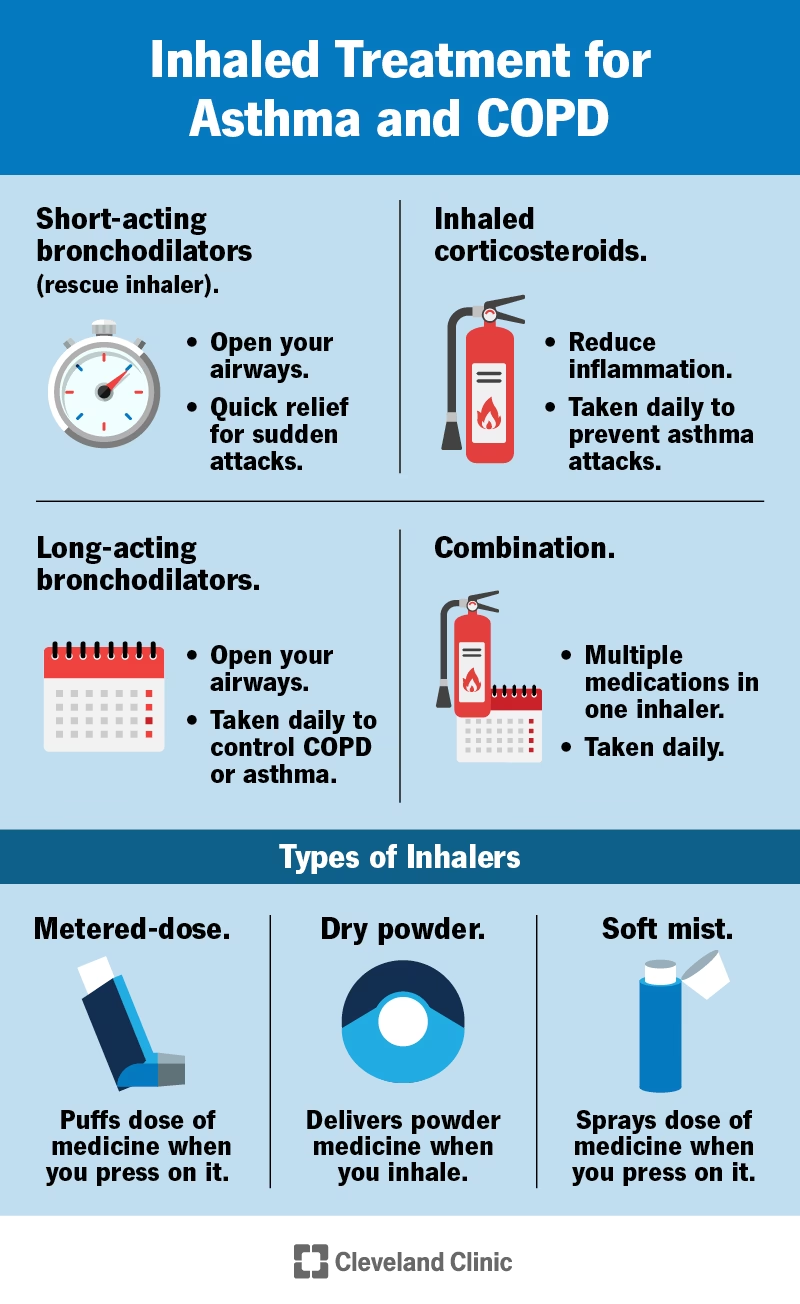
Langtidsvirkende Kontrolmedicin (Forebyggende)
Disse lægemidler tages dagligt på en fast tidsplan for at kontrollere kroniske symptomer og forhindre astmaanfald. De er hjørnestenen i behandlingen for de fleste med vedvarende astma.
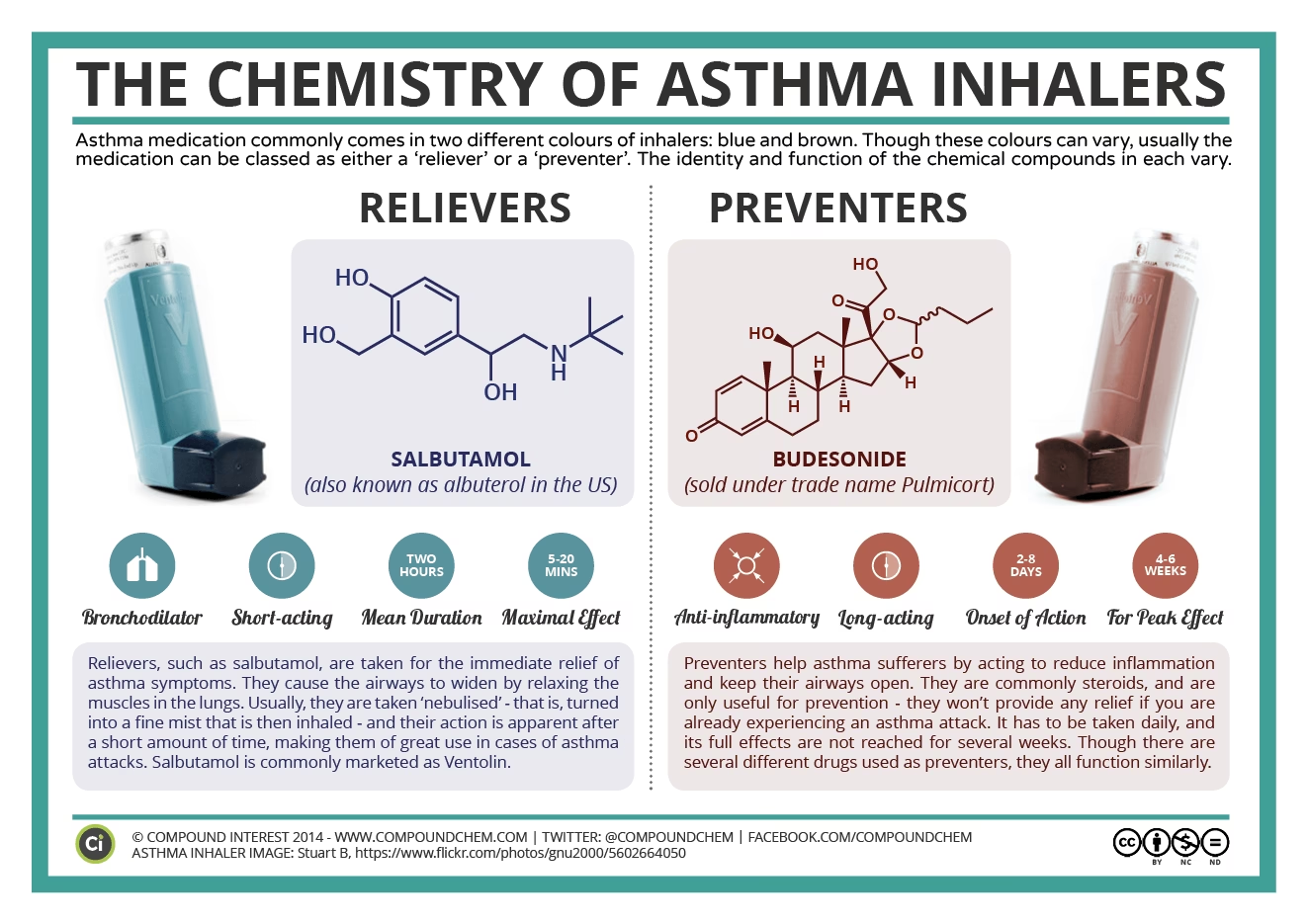
- Inhalationssteroider: Dette er den mest effektive og almindeligt anvendte type forebyggende medicin. De virker direkte i lungerne for at reducere hævelse og inflammation i luftvejene. Eksempler inkluderer Fluticason, Budesonid og Mometason. Deres fulde effekt opnås ofte først efter flere ugers regelmæssig brug.
- Langtidsvirkende beta-agonister (LABA): Disse lægemidler virker ved at afslappe musklerne omkring luftvejene, hvilket holder dem åbne i op til 12 timer. De bruges altid i kombination med et inhalationssteroid, da de alene kan øge risikoen for alvorlige anfald. Eksempler er Salmeterol og Formoterol.
- Leukotrienmodifikatorer: Disse piller blokerer virkningen af leukotriener, kemikalier i immunsystemet, der forårsager luftvejssammentrækning og inflammation. Montelukast er et almindeligt eksempel.
- Kombinationsinhalatorer: Mange moderne behandlinger kombinerer et inhalationssteroid og en LABA i én inhalator for at gøre behandlingen nemmere og mere effektiv. Eksempler er kombinationer som Fluticason/Salmeterol og Budesonid/Formoterol.
Hurtigtvirkende Akutmedicin (Anfaldsmedicin)
Også kendt som redningsmedicin, bruges disse efter behov for hurtig, kortvarig lindring af symptomer under et astmaanfald. De virker inden for få minutter.
- Korttidsvirkende beta-agonister (SABA): Dette er den mest almindelige type anfaldsmedicin. De afslapper hurtigt luftvejsmusklerne for at lade mere luft passere. Albuterol (også kendt som Salbutamol) er det mest kendte stof. Hvis du har brug for din anfaldsinhalator mere end to gange om ugen, er det et tegn på, at din astma ikke er velkontrolleret, og du bør tale med din læge.
- Ipratropium: Dette er en anden type korttidsvirkende bronkodilatator, som nogle gange bruges sammen med en SABA under et alvorligt anfald.
Rollen af Allergimedicin i Astmabehandling
Så hvor passer allergimedicin ind i billedet? For personer med allergisk astma kan allergimedicin være et vigtigt supplement, men det er ikke en erstatning for astmamedicin. Allergimedicin behandler de allergiske symptomer, der kan udløse astma, men de gør intet ved selve astma-inflammationen i lungerne.
- Antihistaminer (piller og næsespray): Disse kan lindre høfeber-symptomer som nysen og løbende næse, hvilket kan reducere irritation, der kan forværre astma.
- Kortikosteroid næsespray: Disse er meget effektive til at reducere inflammation i næsepassagerne og kan have en mild positiv effekt på astmakontrol.
- Allergivaccination (Immunterapi): Dette er en langsigtet behandling, hvor man gradvist udsættes for små mængder af et allergen for at vænne kroppen til det. Over tid kan det reducere allergiske reaktioner og dermed antallet af allergisk udløste astmaanfald.
At bruge en antihistamin til at stoppe nysen under pollensæsonen er fint, men at tro, at den også beskytter dine lunger mod et astmaanfald, er en farlig misforståelse.
Sammenligning af Medicintyper
For at gøre forskellene helt klare, er her en sammenlignende tabel:
| Medicintype | Primært Formål | Hvornår skal det bruges? | Eksempel |
|---|---|---|---|
| Forebyggende Astmamedicin | Reducere luftvejsinflammation og forhindre anfald | Dagligt, uanset symptomer | Inhalationssteroider (f.eks. Pulmicort) |
| Akut Astmamedicin | Hurtigt åbne luftvejene under et anfald | Efter behov ved symptomer | SABA (f.eks. Ventolin) |
| Allergimedicin | Blokere den allergiske reaktion (histamin) | Dagligt eller efter behov for allergisymptomer | Antihistaminer (f.eks. Cetirizin) |
Biologiske Lægemidler: En Ny Æra for Svær Astma
For en lille gruppe patienter med svær, ukontrolleret astma, har traditionel medicin ikke tilstrækkelig effekt. Her kan biologiske lægemidler være en mulighed. Disse er højt specialiserede behandlinger, der gives som injektioner og virker ved at målrette specifikke celler eller proteiner i immunsystemet, der driver inflammationen. Lægemidler som Omalizumab (mod allergisk astma) eller Mepolizumab (mod eosinofil astma) kan dramatisk forbedre symptomkontrol og reducere anfald hos den rette patientgruppe. Disse behandlinger styres altid af en speciallæge.
Ofte Stillede Spørgsmål (FAQ)
Kan jeg stoppe med min forebyggende astmamedicin, hvis jeg tager antihistaminer og mine allergisymptomer forsvinder?
Nej, absolut ikke. Selvom dine allergisymptomer er væk, er den underliggende inflammation i dine luftveje stadig til stede. At stoppe din forebyggende medicin efterlader dig ubeskyttet og med en høj risiko for et alvorligt astmaanfald, især hvis du uventet udsættes for en trigger.
Hvad er tegnene på, at min astma ikke er velkontrolleret?
Tegn inkluderer: behov for at bruge din anfaldsmedicin (SABA) mere end to gange om ugen, opvågning om natten på grund af hoste eller åndenød, begrænsninger i dine daglige aktiviteter på grund af astma, og hyppige astmaanfald.
Hvad er forskellen på en LABA og en SABA?
Den primære forskel er varigheden. SABA (Short-Acting Beta Agonist) virker hurtigt (inden for minutter) men kun i 4-6 timer – den er til akut lindring. LABA (Long-Acting Beta Agonist) virker langsommere, men effekten varer i mindst 12 timer – den er til vedvarende kontrol og bruges altid sammen med et steroid.
Er der alvorlige bivirkninger ved astmamedicin?
Al medicin har potentielle bivirkninger, men fordelene ved velkontrolleret astma opvejer langt risiciene. Inhalationssteroider har få systemiske bivirkninger i normale doser, men kan give lokal irritation i munden eller svamp. Dette kan minimeres ved at bruge en spacer (åndingsbeholder) og skylle munden efter brug. Din læge vil altid ordinere den laveste effektive dosis for at minimere risici.
Konklusion: En Partnerskab for Dine Lunger
Konklusionen er klar: Allergimedicin og astmamedicin tjener to forskellige, men nogle gange komplementære, formål. Allergimedicin kan hjælpe med at kontrollere de udløsende faktorer for allergisk astma, men det kan aldrig erstatte den essentielle, anti-inflammatoriske behandling, som astmamedicin giver. At se din astmabehandling som en todelt strategi – hvor du både undgår/behandler dine triggere og konsekvent bruger din forebyggende medicin – er nøglen til et liv med færre symptomer og større frihed. Tal altid med din læge for at skabe en personlig behandlingsplan, der passer præcis til dine behov, og følg den nøje, selv på dage hvor du føler dig godt tilpas. Dine lunger vil takke dig for det.
Hvis du vil læse andre artikler, der ligner Allergimedicin vs. Astmamedicin: En Vigtig Forskel, kan du besøge kategorien Sundhed.