21/05/2019
Type 1-diabetes er en kompleks og livslang autoimmun sygdom, der opstår, når kroppens immunsystem fejlagtigt angriber og ødelægger de insulinproducerende betaceller i bugspytkirtlen. Dette fører til en alvorlig mangel på hormonet insulin, som er afgørende for at regulere blodsukkerniveauet. Uden insulin kan kroppens celler ikke optage sukker (glukose) fra blodet, hvilket resulterer i højt blodsukker (hyperglykæmi). Sygdommen kræver livslang behandling med insulin for at overleve og for at undgå alvorlige akutte og langsigtede komplikationer. Selvom det er en krævende tilstand at leve med, har de seneste årtier budt på enorme fremskridt inden for overvågningsteknologi, insulinpræparater og behandlingsstrategier, som har forbedret livskvaliteten markant for de millioner af mennesker, der lever med type 1-diabetes verden over.

Hvad er Type 1 Diabetes?
Type 1-diabetes udgør omkring 5-10% af alle diabetestilfælde og diagnosticeres oftest hos børn og unge voksne, men den kan opstå i alle aldre. Den grundlæggende årsag er en autoimmun proces, hvor kroppens eget forsvarssystem ser betacellerne som fremmede og ødelægger dem. Dette adskiller sig markant fra type 2-diabetes, hvor kroppen enten ikke producerer nok insulin, eller hvor cellerne er blevet resistente over for insulinets virkning. Ved type 1-diabetes er der en absolut mangel på insulin, hvilket gør ekstern tilførsel livsnødvendig. Den daglige byrde for personer med type 1-diabetes er enorm. Det kræver konstant opmærksomhed på beregning af insulindoser til måltider, justeringer ved fysisk aktivitet og en vedvarende mental årvågenhed for at undgå både for højt og for lavt blodsukker.
Diagnose og Stadier af Type 1 Diabetes
Diagnosen stilles ofte på baggrund af klassiske symptomer, der udvikler sig over dage eller uger. Disse inkluderer:
- Polyuri: Hyppig vandladning
- Polydipsi: Ualmindelig stor tørst
- Uforklarligt vægttab: På trods af normal eller øget appetit
- Træthed og udmattelse
Ved diagnosen er blodsukkeret typisk meget højt, og der kan være ketonstoffer i urinen eller blodet. I dag anerkender man tre stadier af type 1-diabetes, som er baseret på tilstedeværelsen af autoantistoffer – markører for den autoimmune aktivitet – måneder eller endda år før de kliniske symptomer opstår.
- Stadium 1: Tilstedeværelse af to eller flere ø-celleautoantistoffer, men normalt blodsukker.
- Stadium 2: Tilstedeværelse af autoantistoffer og unormalt blodsukker (dysglykæmi), men endnu ingen symptomer.
- Stadium 3: Klinisk manifest type 1-diabetes med symptomer.
Hos voksne kan sygdommen udvikle sig langsommere, et fænomen kendt som LADA (Latent Autoimmune Diabetes in Adults). Dette kan føre til fejldiagnosticering som type 2-diabetes i starten, hvilket understreger vigtigheden af at måle autoantistoffer ved mistanke.
Fremskridt inden for Overvågning og Teknologi
En af de største revolutioner inden for behandlingen af type 1-diabetes er udviklingen af kontinuerlig glukosemåling (CGM). Hvor man tidligere var afhængig af fingerprik-målinger, som kun gav et øjebliksbillede af blodsukkeret, giver CGM et dynamisk og kontinuerligt billede af glukoseniveauet i vævsvæsken.
CGM-systemer består af en lille sensor, der placeres under huden, og som måler glukose hvert par minutter. Data sendes trådløst til en modtager, smartphone eller insulinpumpe. Fordelene er mange:
- Forbedret glykæmisk kontrol: Studier viser, at CGM-brug fører til et lavere HbA1c (langtidsblodsukker).
- Reduktion af hypoglykæmi: Alarmer for lavt eller faldende blodsukker hjælper med at forebygge farlige episoder med lavt blodsukker.
- Større indsigt: Brugeren kan se tendenser og forstå, hvordan mad, motion og insulin påvirker blodsukkeret.
- Bedre livskvalitet: Reduceret angst og forbedret søvnkvalitet, da systemet overvåger blodsukkeret døgnet rundt.
Automatiserede Insulintilførselssystemer (AID)
CGM-teknologien har banet vejen for de såkaldte AID-systemer, også kendt som "hybrid closed-loop" eller "kunstig bugspytkirtel". Disse systemer integrerer en CGM-sensor med en insulinpumpe via en avanceret algoritme. Algoritmen justerer automatisk den basale insulintilførsel op og ned baseret på CGM-målingerne for at holde blodsukkeret inden for målområdet. Brugeren skal stadig selv indtaste kulhydrater ved måltider og give en måltidsbolus, men systemet automatiserer en stor del af den daglige styring, især om natten. Dette har vist sig at øge "Time in Range" (den tid, blodsukkeret er inden for det ønskede område) betydeligt og mindske den daglige byrde ved sygdommen.
Moderne Behandlinger: Insulin og Mere
Siden opdagelsen af insulin for over 100 år siden er der sket en enorm udvikling i insulinpræparater. Moderne analoginsuliner er designet til at efterligne kroppens naturlige insulinrespons mere præcist.

- Ultra-hurtigtvirkende måltidsinsuliner: Disse insuliner, som f.eks. hurtigtvirkende aspart og lispro-aabc, virker hurtigere end traditionelle hurtigtvirkende insuliner og hjælper med at kontrollere blodsukkerstigninger efter måltider mere effektivt.
- Ultra-langtidsvirkende basalinsuliner: Præparater som insulin degludec og glargin U-300 har en meget flad og stabil virkningsprofil, der varer over 24 timer. Dette giver en mere forudsigelig basal dækning og reducerer risikoen for hypoglykæmi, især om natten.
| Insulintype | Start af virkning | Maksimal virkning | Varighed |
|---|---|---|---|
| Ultra-hurtigtvirkende (f.eks. Fiasp) | ~5-10 minutter | 1-3 timer | 3-5 timer |
| Hurtigtvirkende (f.eks. NovoRapid) | 10-20 minutter | 1-3 timer | 3-5 timer |
| Langtidsvirkende (f.eks. Lantus) | 1-2 timer | Relativt flad profil | Op til 24 timer |
| Ultra-langtidsvirkende (f.eks. Tresiba) | 30-90 minutter | Meget flad profil | Op til 42 timer |
Fremtidens Behandlinger: Håb om en Funktionel Helbredelse
Forskningen i type 1-diabetes bevæger sig hurtigt, og flere lovende strategier undersøges med det mål at skabe en funktionel helbredelse, hvor patienter ikke længere er afhængige af daglige insulininjektioner.
Ø-celletransplantation og Immunsuppression
Ø-celletransplantation er en procedure, hvor insulinproducerende ø-celler fra en afdød donor implanteres i leveren hos en person med type 1-diabetes. Disse nye celler kan begynde at producere insulin og normalisere blodsukkeret. En stor udfordring har dog været behovet for livslang immunsupprimerende medicin for at forhindre afstødning af cellerne. Denne medicin kan have alvorlige bivirkninger.
Ny forskning har vist lovende resultater med et eksperimentelt lægemiddel kaldet tegoprubart. I et pilotstudie opnåede patienter, der modtog ø-celletransplantationer sammen med tegoprubart, insulin-uafhængighed uden brug af de traditionelle, mere toksiske immunsupprimerende midler. Dette repræsenterer et potentielt gennembrud, der kan gøre transplantation til en mere sikker og tilgængelig mulighed i fremtiden.
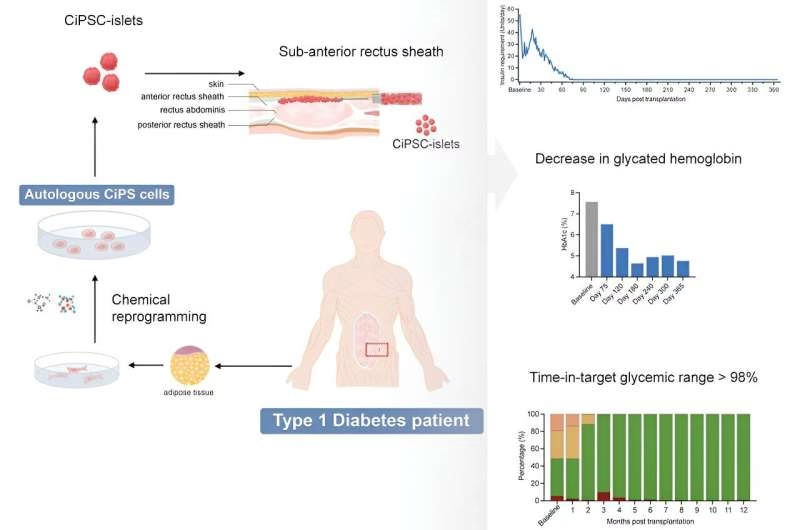
Stamcelleterapi
En anden spændende front er stamcelleterapi. Forskere har udviklet metoder til at omdanne stamceller til fuldt funktionelle, insulinproducerende betaceller i laboratoriet. Disse celler kan derefter transplanteres ind i patienter. Et nyligt studie med en behandling kaldet zimislecel viste, at 10 ud af 12 deltagere kunne stoppe helt med at bruge insulin et år efter behandlingen. Ligesom ved ø-celletransplantation kræver denne behandling dog stadig immunsuppression for at beskytte de nye celler mod kroppens immunsystem. Forskere arbejder intensivt på at udvikle metoder til at "indkapsle" cellerne eller modificere dem, så de kan undgå immunangreb, hvilket ville eliminere behovet for immunsupprimerende medicin.

Ofte Stillede Spørgsmål (FAQ)
Kan type 1-diabetes helbredes?
I dag findes der ingen permanent helbredelse for type 1-diabetes. Dog er forskning i stamcelleterapi og ø-celletransplantation med nye immunsupprimerende lægemidler meget lovende og sigter mod at skabe en "funktionel helbredelse", hvor patienter kan leve uden daglige insulininjektioner.
Hvad er forskellen på type 1- og type 2-diabetes?
Type 1-diabetes er en autoimmun sygdom, hvor kroppen ødelægger sine egne insulinproducerende celler, hvilket fører til absolut insulinmangel. Type 2-diabetes er primært en tilstand med insulinresistens, hvor kroppens celler ikke reagerer effektivt på insulin, ofte kombineret med en relativ insulinmangel.
Hvorfor er kontinuerlig glukosemåling (CGM) vigtig?
CGM giver et kontinuerligt overblik over blodsukkerniveauer og -tendenser, hvilket giver brugeren mulighed for at reagere proaktivt for at undgå både højt og lavt blodsukker. Det forbedrer den generelle glykæmiske kontrol, øger sikkerheden og reducerer den mentale byrde ved at leve med sygdommen.

Hvad er de største akutte risici ved type 1-diabetes?
De to primære akutte risici er hypoglykæmi (alvorligt lavt blodsukker), som kan føre til bevidstløshed og kramper, og diabetisk ketoacidose (DKA), en livstruende tilstand med meget højt blodsukker og syreophobning i blodet, som opstår ved alvorlig insulinmangel.
Konklusion
At leve med type 1-diabetes er en daglig udfordring, men landskabet for behandling og håndtering er under konstant og positiv forandring. Fra avancerede CGM- og AID-systemer, der letter den daglige byrde, til banebrydende forskning inden for celleterapi, der giver håb om en fremtid uden insulin, er fremskridtene markante. Selvom en universel kur stadig er i horisonten, har teknologiske og medicinske innovationer allerede forvandlet livet for mange og fortsætter med at åbne døre til en fremtid med færre begrænsninger og bedre sundhed for alle med type 1-diabetes.
Hvis du vil læse andre artikler, der ligner Type 1 Diabetes: Diagnose, Behandling og Fremtid, kan du besøge kategorien Sundhed.
