14/06/2011
For mange mennesker, der lever med en kronisk sygdom, er den daglige rutine med at huske at tage medicin en konstant udfordring. Et enkelt glemt pille kan forstyrre en omhyggeligt balanceret behandling og i nogle tilfælde føre til tilbagefald eller forværring af symptomer. Det er i denne kontekst, at depotmedicin træder ind som en værdifuld og ofte livsændrende behandlingsmulighed. Men hvad er depotmedicin egentlig? Hvordan fungerer det, og hvordan kan vi være sikre på, at det er en effektiv og sikker løsning? Denne artikel vil guide dig igennem alt, hvad du behøver at vide om depotmedicin, fra den grundlæggende mekanisme til den komplekse videnskab, der validerer dens anvendelse.
Hvad er Depotmedicin og Hvordan Fungerer Det?
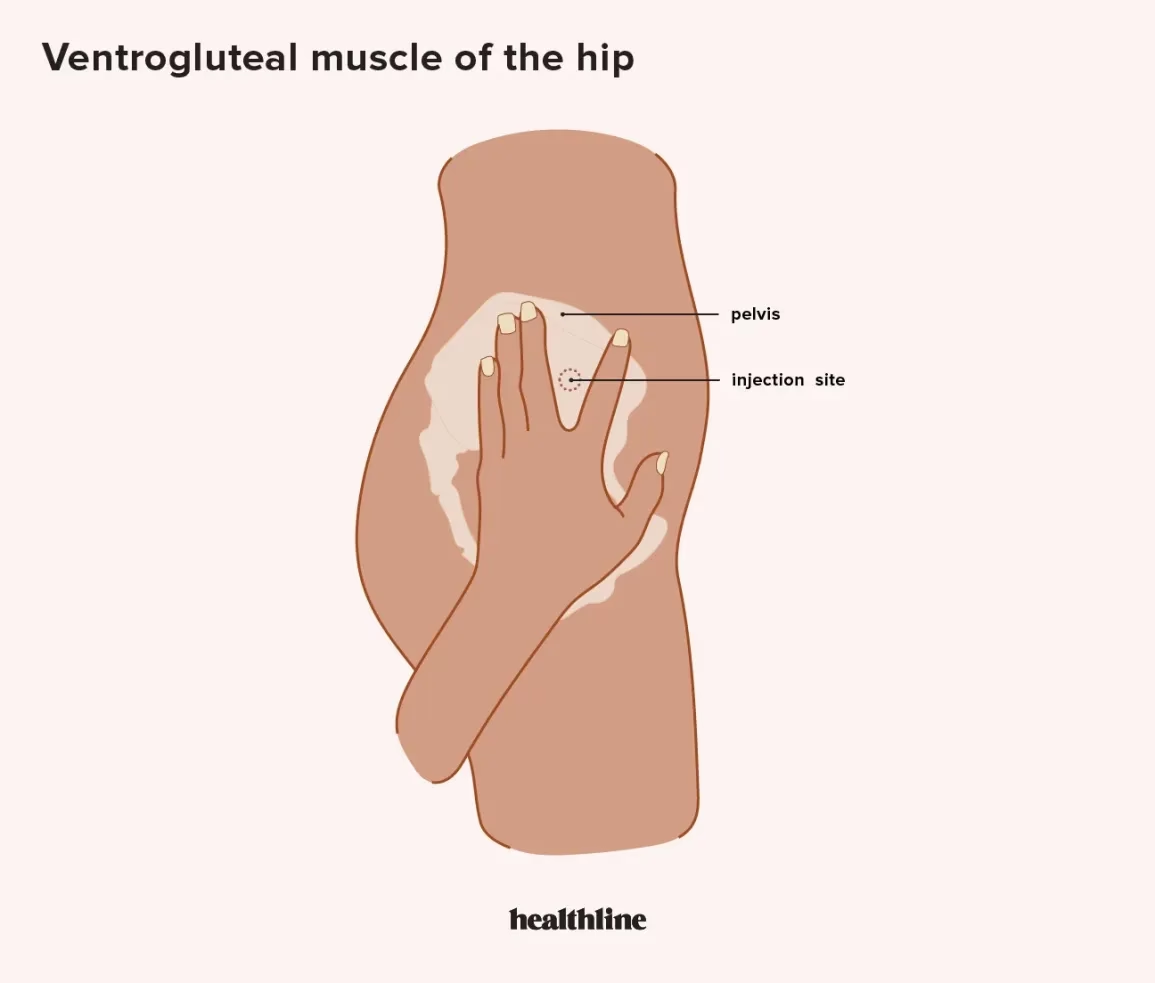
Depotmedicin, også kendt som langtidsvirkende injicerbar medicin, er en form for lægemiddeladministration, hvor medicinen gives som en injektion, typisk i en stor muskel som f.eks. ballemusklen eller skuldermusklen. I modsætning til en almindelig injektion, der virker hurtigt og kortvarigt, er depotformuleringen designet til at frigive medicinen langsomt og gradvist over en længere periode. Dette kan være alt fra to uger til flere måneder på en enkelt dosis.
Selve ordet "depot" refererer til det lille lager eller reservelager af medicin, der dannes i muskelvævet på injektionsstedet. Medicinen er ofte opløst i en olieagtig væske eller formuleret som mikroskopiske krystaller. Efter injektionen nedbrydes denne bærer langsomt af kroppen, hvilket frigiver den aktive medicin i en stabil og forudsigelig hastighed ind i blodbanen. Dette sikrer, at patienten har et konstant og terapeutisk niveau af medicin i kroppen, uden de daglige op- og nedture, der kan forekomme med pillebehandling. Denne stabile koncentration kan føre til en mere jævn symptomkontrol og potentielt færre bivirkninger.
Fordele og Ulemper ved Depotbehandling
Som med enhver medicinsk behandling er der både fordele og ulemper ved at anvende depotmedicin. Beslutningen om at starte denne type behandling bør altid tages i tæt samråd med en læge, efter en grundig overvejelse af den enkelte patients situation, livsstil og sygdom. Her er en oversigt over de mest centrale fordele og ulemper.
En Sammenlignende Tabel
| Fordele (Fordele) | Ulemper (Ulemper) |
|---|---|
| Forbedret medicinadhærens: Fjerner byrden ved at skulle huske daglige piller, hvilket er en af de største fordele, især for patienter med kognitive udfordringer eller komplekse medicinregimer. | Mindre dosis-fleksibilitet: Det er vanskeligere hurtigt at justere dosis op eller ned. Ændringer kræver, at man venter til næste planlagte injektion. |
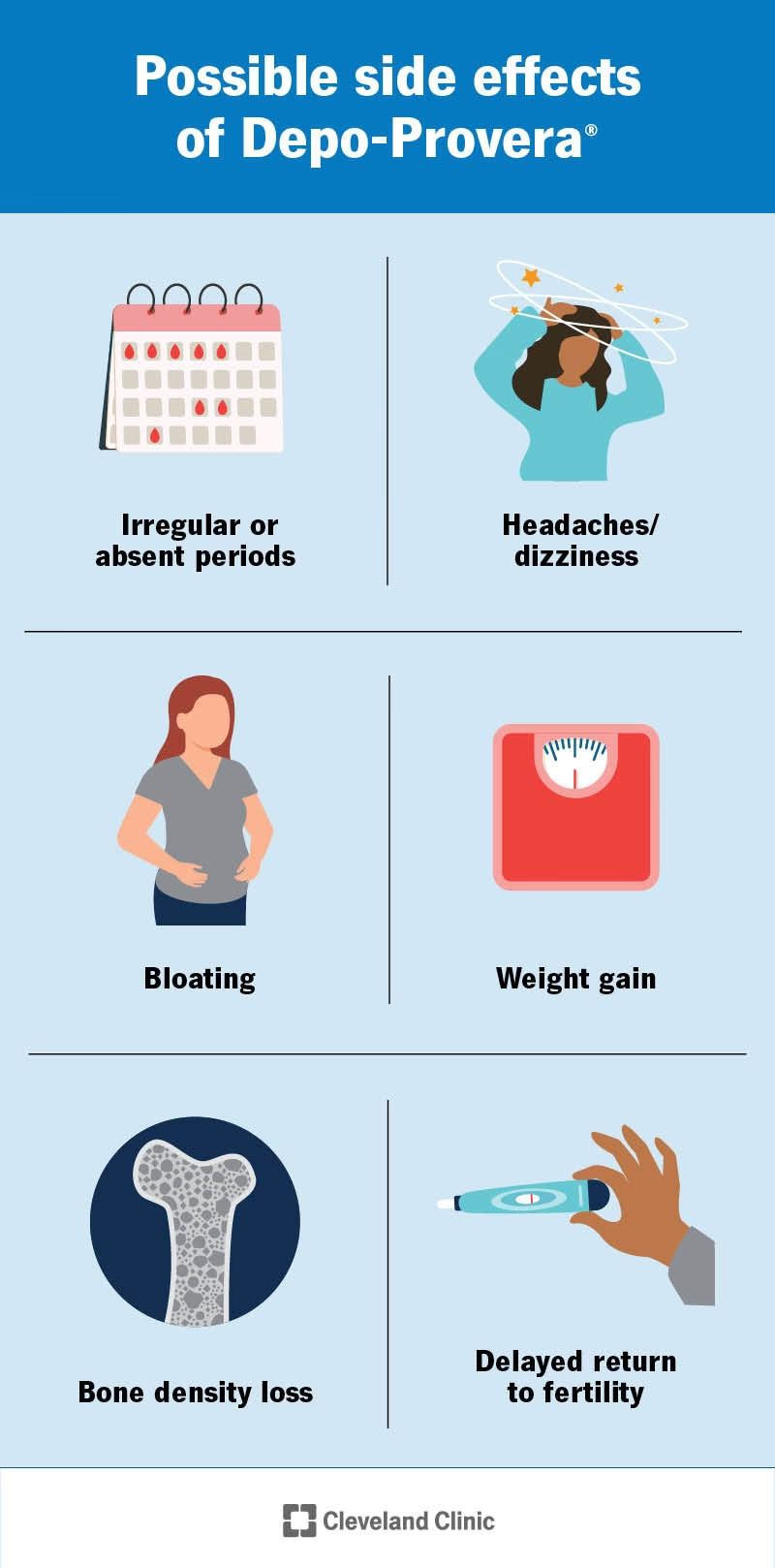
| Stabile medicinniveauer: Den langsomme frigivelse sikrer en jævn koncentration af medicin i blodet, hvilket kan give bedre symptomkontrol og færre bivirkninger relateret til dosissvingninger. | Bivirkninger på injektionsstedet: Smerte, rødme, hævelse eller ømhed på injektionsstedet kan forekomme. |
| Bekvemmelighed og diskretion: Patienten og pårørende slipper for den daglige medicinadministration. Behandlingen bliver en privat sag mellem patient og sundhedspersonale. | Behandlingen kan ikke stoppes hurtigt: Hvis en patient oplever alvorlige bivirkninger, kan det tage uger eller måneder, før medicinen er helt ude af kroppen. |
| Potentielt færre tilbagefald: For visse sygdomme, som skizofreni, har studier vist, at depotmedicin kan reducere risikoen for tilbagefald og hospitalsindlæggelser markant. | Kræver professionel administration: Injektionen skal gives af en læge eller sygeplejerske, hvilket kræver regelmæssige besøg på en klinik eller et hospital. |
Bag Kulisserne: Hvordan Ved Vi, At Det Virker?
Tillid til en medicinsk behandling kommer ikke ud af den blå luft. Den er bygget på årtiers omhyggelig og systematisk forskning. Når en læge anbefaler depotmedicin, er det baseret på en enorm mængde videnskabelig evidens. Men hvordan indsamles og analyseres denne evidens for at sikre, at konklusionerne er pålidelige? Processen er langt mere kompleks, end man umiddelbart skulle tro, og involverer flere kritiske trin for at minimere bias og sikre objektivitet.
Trin 1: Den Store Eftersøgning og Udvælgelse af Studier
Forskere starter med at identificere alle relevante videnskabelige studier, der nogensinde er publiceret om et specifikt depotlægemiddel. Dette er en udtømmende proces, der involverer søgning i adskillige medicinske databaser. For at sikre pålideligheden bliver alle fundne studier inspiceret af mindst to uafhængige forskere. En tilfældig stikprøve kan endda blive tjekket af en tredje person for at garantere, at udvælgelsen er sket korrekt og uden forudindtagethed. Hvis der er uenighed om, hvorvidt et studie skal inkluderes, diskuteres det, indtil der opnås konsensus.
Trin 2: Vurdering af Metodologisk Kvalitet
Ikke alle forskningsstudier er skabt lige. Nogle er af højere kvalitet end andre. Derfor bliver hvert eneste inkluderet studie grundigt vurderet ud fra dets metodologisk kvalitet. Forskere bruger standardiserede værktøjer, som dem beskrevet af Cochrane Collaboration, til at kategorisere studier. Kun studier, der opfylder høje standarder for videnskabelig stringens (f.eks. kategori A eller B), bliver inkluderet i den endelige analyse. Studier af lav kvalitet, hvor resultaterne kan være upålidelige, sorteres fra. Dette trin er afgørende for at sikre, at de endelige konklusioner bygger på et solidt fundament.
Trin 3: Indsamling og Syntese af Data
Når de bedste studier er udvalgt, går forskerne i gang med at udtrække de relevante data. Også her arbejder flere forskere uafhængigt af hinanden for at undgå fejl. Dataene samles og forberedes til en såkaldt meta-analyse, hvor resultater fra mange separate studier kombineres statistisk for at opnå et mere præcist og pålideligt samlet resultat. Man ser på forskellige typer data:
- Dikotome data: Dette er simple "ja/nej"-resultater. For eksempel: "Blev patienten genindlagt på hospitalet?" eller "Oplevede patienten et tilbagefald?". Her beregner forskerne ofte en "relativ risiko" (RR) for at sammenligne effekten af depotmedicin med en anden behandling (f.eks. piller eller placebo).
- Kontinuerlige data: Dette er data fra ratingskalaer, som f.eks. bruges til at måle sværhedsgraden af symptomer på en skala fra 1 til 100. Her er forskerne ekstra forsigtige. De sikrer, at de anvendte skalaer er videnskabeligt validerede, og at dataene ikke er skæve, da det kan føre til forkerte konklusioner. De er også opmærksomme på, om den person, der vurderer patientens symptomer, også er den, der giver behandlingen, da dette kan være en kilde til bias.
Trin 4: Håndtering af Udfordringer og Usikkerhed
Videnskabelig forskning er sjældent perfekt. Deltagere kan droppe ud af et studie (tabt til opfølgning), eller der kan være andre metodiske udfordringer. Analytikerne tager højde for dette. For eksempel, hvis mere end 30% af deltagerne i et studie er faldet fra efter 6 måneder, kan dataene blive anset for at være for upålidelige til at blive brugt. Forskere undersøger også for "publikationsbias" – en tendens til, at studier med positive resultater oftere bliver publiceret end dem med negative eller neutrale resultater. Ved at bruge statistiske metoder kan de vurdere sandsynligheden for en sådan bias og tage højde for den i deres konklusioner. Hele denne omhyggelige proces sikrer, at den samlede effekt og sikkerhed af en behandling er velbelyst.
Hvem Kan Have Gavn af Depotmedicin?
Depotmedicin anvendes primært til behandling af kroniske sygdomme, hvor langvarig og stabil medicinering er afgørende for at opretholde funktion og livskvalitet. Den mest udbredte anvendelse er inden for psykiatrien til behandling af tilstande som:
- Skizofreni: Her er depot-antipsykotika en hjørnesten i behandlingen for mange patienter, da de markant kan forbedre behandlingsadhærens og dermed reducere risikoen for psykotiske tilbagefald og hospitalsindlæggelser.
- Bipolar lidelse: Visse stemningsstabiliserende lægemidler findes også i depotform og kan hjælpe med at forhindre maniske og depressive episoder.
Ud over psykiatrien bruges depotformuleringer også inden for andre medicinske områder, f.eks. til hormonbehandling, behandling af afhængighed (f.eks. naltrexon til opioid- eller alkoholafhængighed) og til visse former for kræftbehandling.
Ofte Stillede Spørgsmål (FAQ)
Gør det ondt at få en depotinjektion?
De fleste patienter oplever et kortvarigt stik, ligesom ved en almindelig vaccination. Der kan være ømhed, rødme eller let hævelse på injektionsstedet i et par dage efter. Teknikken, som sygeplejersken bruger, og patientens afslapning kan have betydning for oplevelsen.
Hvor ofte skal jeg have injektionen?
Intervallet mellem injektionerne varierer meget afhængigt af det specifikke lægemiddel. Det kan være alt fra hver anden uge til hver tredje måned. Din læge vil bestemme den rette dosis og det rette interval for dig.
Hvad er de mest almindelige bivirkninger?
Ud over reaktioner på injektionsstedet er bivirkningerne generelt de samme som for den orale (pille) version af medicinen. Det er vigtigt at diskutere potentielle bivirkninger med din læge, før du starter behandlingen.
Kan jeg stoppe behandlingen med det samme?
Nej, det er en af de vigtigste overvejelser. Fordi medicinen frigives langsomt, vil den forblive i din krop i uger eller måneder efter den sidste injektion. Man kan ikke "fortryde" en injektion. Derfor er beslutningen om at starte depotbehandling en vigtig og velovervejet beslutning.
Hvordan ved man, at depotmedicin er bedre end piller for en given patient?
Dette afgøres gennem en individuel lægefaglig vurdering og samtale med patienten. Videnskabeligt set ved vi det fra store, systematiske reviews og meta-analyser (som beskrevet ovenfor), hvor forskere direkte sammenligner resultaterne fra studier med depotmedicin mod studier med pillebehandling for den samme patientgruppe. Disse analyser giver et solidt grundlag for at vurdere, hvornår den ene behandlingsform er at foretrække frem for den anden.
Konklusion
Depotmedicin repræsenterer en betydningsfuld teknologisk landvinding inden for medicinsk behandling. Ved at tilbyde en stabil og langvarig medicinering fjerner den den daglige byrde ved pilleindtagelse og kan markant forbedre behandlingsresultaterne for mange patienter med kroniske lidelser. Valget er dog ikke uden ulemper, og en grundig dialog med sundhedspersonale er essentiel. Vigtigst af alt er det at huske, at vores viden om og tillid til depotmedicin er bygget på en utrolig grundig og systematisk videnskabelig proces. Hver anbefaling er underbygget af data fra utallige studier, der er blevet nøje udvalgt, kvalitetsvurderet og analyseret for at sikre den bedst mulige effekt og sikkerhed for patienten.
Hvis du vil læse andre artikler, der ligner Depotmedicin: Hvad er det, og hvordan virker det?, kan du besøge kategorien Medicin.