01/11/2023
Når vi tænker på medicinsk forskning og udviklingen af nye lægemidler, forestiller vi os ofte sterile laboratorier og forskere i hvide kitler, der fokuserer på et enkelt, banebrydende molekyle. Men virkeligheden er langt mere kompleks, især når forskningen når til den afgørende fase med kliniske forsøg, hvor rigtige mennesker deltager. Her spiller en ofte overset, men utrolig vigtig faktor ind: ledsagende medicin. Dette er den medicin, kosttilskud og endda håndkøbspræparater, som en deltager i et studie tager ud over selve forsøgslægemidlet. Forståelsen af denne faktor er ikke kun afgørende for forskernes konklusioner, men i høj grad også for deltagernes sikkerhed.
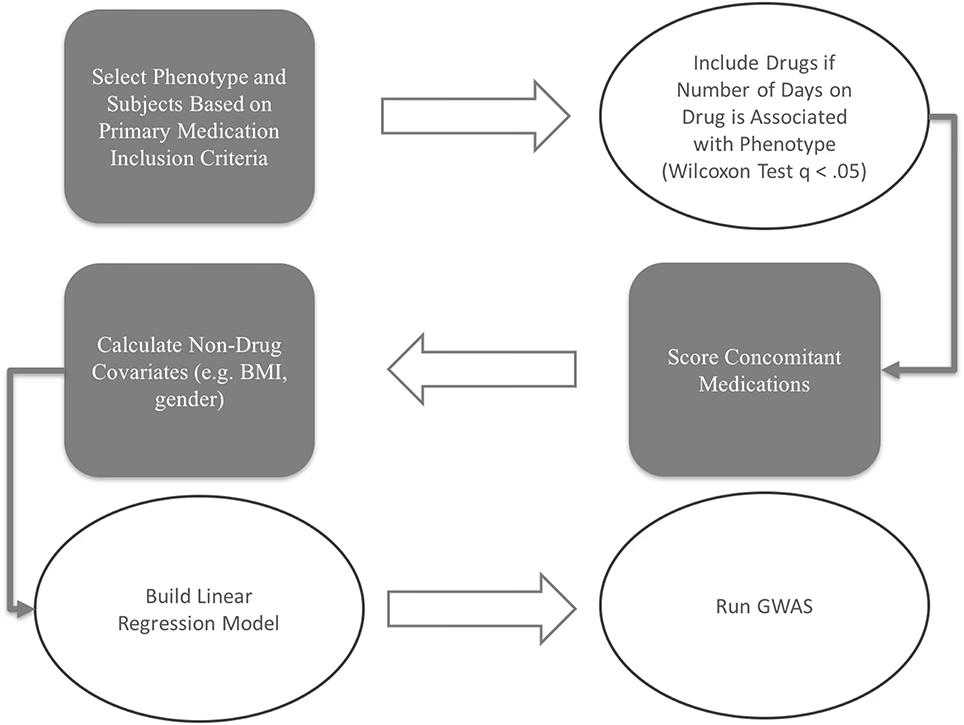
Mange af os tager jævnligt en eller anden form for medicin eller tilskud – måske en daglig vitaminpille, en pille mod forhøjet blodtryk, eller en smertestillende tablet mod hovedpine. Når en person med disse vaner deltager i et klinisk studie, bliver disse præparater pludselig en del af et komplekst puslespil. De kan interagere med forsøgsmedicinen på uforudsete måder, påvirke resultaterne og i værste fald skabe farlige situationer. Denne artikel dykker ned i verdenen af ledsagende medicin for at afdække, hvorfor det er så vigtigt, hvordan det håndteres i moderne forskning, og hvad du som patient bør være opmærksom på.
- Hvad er Ledsagende Medicin Helt Præcist?
- Hvorfor er Ledsagende Medicin en Udfordring i Kliniske Studier?
- Den Nødvendige Balance: Fra Eksklusion til Analyse
- Sammenligning: Forsøgslægemiddel vs. Ledsagende Medicin
- Ofte Stillede Spørgsmål (OSS)
- Konklusion: Gennemsigtighed er Afgørende for Fremtidens Forskning
Hvad er Ledsagende Medicin Helt Præcist?
Ledsagende medicin, på engelsk kendt som 'concomitant medication' eller 'con-meds', er en bred betegnelse, der dækker over alle de lægemidler og sundhedsprodukter, en deltager i et klinisk studie indtager sideløbende med det lægemiddel, der testes. Det er vigtigt at understrege, hvor bred denne definition er. Den omfatter:
- Receptpligtig medicin: Lægemidler ordineret af en læge til behandling af kroniske eller akutte tilstande, f.eks. medicin mod diabetes, hjertesygdomme, depression eller astma.
- Håndkøbsmedicin (OTC): Produkter, der kan købes uden recept på apoteket eller i supermarkedet. Dette inkluderer smertestillende midler som paracetamol og ibuprofen, medicin mod allergi, hostesaft og syreneutraliserende midler.
- Kosttilskud: Dette er en meget bred kategori, der spænder fra vitaminer og mineraler (som C-vitamin eller jern) til plantelægemidler (som ginseng eller perikon), fiskeolie og probiotika.
Det er overraskende, hvor almindeligt det er. Flere studier har vist, at et stort flertal af deltagere i kliniske forsøg – i nogle tilfælde over 80% – tager mindst ét andet præparat. Dette afspejler den generelle befolkning, hvor polyfarmaci (brugen af flere lægemidler samtidigt) er udbredt, især blandt ældre og personer med kroniske sygdomme. Problemet er, at selv et tilsyneladende harmløst produkt kan have en markant effekt i den følsomme kontekst af et klinisk forsøg.
Hvorfor er Ledsagende Medicin en Udfordring i Kliniske Studier?
Hovedformålet med et klinisk forsøg er at vurdere sikkerheden og effekten af et nyt lægemiddel. For at gøre dette er forskerne nødt til at isolere effekten af forsøgslægemidlet så meget som muligt. Ledsagende medicin kan forstyrre dette billede på flere måder og skabe 'støj' i dataene, hvilket gør det svært at drage pålidelige konklusioner.
Risikoen for Lægemiddelinteraktioner
Den mest alvorlige bekymring er potentialet for lægemiddelinteraktioner. En interaktion opstår, når et lægemiddel ændrer effekten af et andet. Dette kan ske på flere måder:
- Farmakokinetiske interaktioner: Et lægemiddel kan påvirke, hvordan kroppen optager, fordeler, metaboliserer (nedbryder) eller udskiller et andet lægemiddel. For eksempel kan visse typer syreneutraliserende medicin (protonpumpehæmmere) påvirke kroppens evne til at aktivere blodfortyndende medicin som clopidogrel, hvilket potentielt kan nedsætte effekten og øge risikoen for blodpropper. Ligeledes kan et plantebaseret tilskud som perikon fremskynde nedbrydningen af mange lægemidler i leveren, hvilket gør dem mindre effektive.
- Farmakodynamiske interaktioner: To lægemidler kan have lignende eller modsatrettede effekter på kroppen. Hvis en patient i et forsøg med et nyt blodtrykssænkende middel også tager et andet præparat, der sænker blodtrykket, kan den samlede effekt blive for kraftig og føre til svimmelhed eller besvimelse.
Forveksling af Bivirkninger og Resultater
Ledsagende medicin kan gøre det svært at fortolke resultaterne korrekt. Oplever en deltager hovedpine? Skyldes det forsøgsmedicinen, en bivirkning fra den smertestillende pille, de tog i morges, eller en interaktion mellem de to? Hvis et ledsagende lægemiddel behandler symptomer, der ligner de symptomer, forsøgsmedicinen skal afhjælpe, kan det maskere en eventuel effekt (eller mangel på samme). Dette skaber usikkerhed om, hvorvidt det nye lægemiddel rent faktisk virker, og hvilke bivirkninger det reelt forårsager.
Indflydelse på Patientrekruttering og Studiets Tidslinje
På grund af disse risici har kliniske studier ofte strenge inklusions- og eksklusionskriterier. Mange studier udelukker patienter, der tager specifikke typer medicin, for at undgå kendte interaktioner. En systematisk gennemgang har vist, at over halvdelen af alle kliniske forsøg har mindst ét medicinrelateret eksklusionskriterium. Selvom dette er nødvendigt for sikkerhed og datakvalitet, har det en alvorlig bagside: Det gør det sværere og langsommere at finde nok egnede deltagere. Faktisk anslås det, at op mod 85% af alle kliniske forsøg ikke når deres rekrutteringsmål til tiden, hvilket forsinker udviklingen af nye, potentielt livreddende behandlinger.
Den Nødvendige Balance: Fra Eksklusion til Analyse
Historisk set har løsningen ofte været at ekskludere så mange variable som muligt, herunder patienter på ledsagende medicin. Men denne tilgang er problematisk. For det første afspejler en 'ren' studiepopulation uden anden medicin ikke den virkelige verden, hvor patienter ofte har flere lidelser og tager flere lægemidler. Resultaterne fra et sådant studie er muligvis ikke direkte overførbare til den typiske patient. For det andet bremser det, som nævnt, forskningen markant.
Derfor er der et stigende fokus på en mere nuanceret tilgang. I stedet for blot at ekskludere patienter, handler det om omhyggeligt at dokumentere og analysere brugen af ledsagende medicin. God klinisk praksis (Good Clinical Practice - GCP) kræver, at al medicinbrug registreres nøjagtigt under hele forsøget. Dette giver forskerne mulighed for at:
- Identificere og analysere uventede bivirkninger, der kan skyldes interaktioner.
- Justere for effekten af ledsagende medicin i den statistiske analyse.
- Få et mere realistisk billede af, hvordan forsøgslægemidlet vil fungere i en almindelig klinisk praksis.
Teknologiens Rolle i Fremtiden
Udfordringen ligger i at indsamle disse data præcist og effektivt. Patienter kan let glemme at nævne en vitaminpille eller en lejlighedsvis hovedpinetablet. Her kommer moderne teknologi til undsætning. Digitale løsninger som elektroniske dagbøger (eDiaries) eller apps på smartphones gør det nemmere for deltagerne at registrere deres medicinindtag i realtid. De kan scanne en stregkode på medicinpakken eller vælge fra prædefinerede lister, hvilket minimerer fejl og forbedrer datakvaliteten markant. Disse data kan øjeblikkeligt overføres til forskerteamet, som kan overvåge potentielle risici og få et klarere billede af de variable, der påvirker patienten.

Sammenligning: Forsøgslægemiddel vs. Ledsagende Medicin
For at gøre forskellen klar, er her en tabel, der sammenligner de to typer medicin i konteksten af et klinisk studie.
| Egenskab | Forsøgslægemiddel | Ledsagende Medicin |
|---|---|---|
| Formål i studiet | Er genstand for undersøgelsen. Dets effekt og sikkerhed skal bestemmes. | Tages af andre årsager, f.eks. til behandling af en eksisterende sygdom eller et symptom. |
| Kontrol | Administreres og kontrolleres strengt af forskerteamet (dosis, tidspunkt osv.). | Ofte selv-administreret af patienten, men skal rapporteres nøjagtigt. |
| Rolle i dataanalyse | Er den primære variabel, hvis effekt måles. | Er en potentiel forstyrrende faktor (confounder), der skal tages højde for. |
| Eksempel | Et nyt, endnu ikke godkendt lægemiddel mod migræne. | Patientens daglige blodtryksmedicin, en multivitaminpille eller en Ipren mod ledsmerter. |
Ofte Stillede Spørgsmål (OSS)
Er håndkøbsmedicin som Panodil og kosttilskud virkelig vigtige at nævne?
Ja, absolut. Selvom de kan virke harmløse, kan de have biologiske effekter, der interagerer med forsøgsmedicinen. For eksempel kan store doser af visse vitaminer påvirke leverenzymer, og smertestillende medicin kan maskere feber, som kunne være en vigtig bivirkning at opdage. Fuld gennemsigtighed er nøglen.
Hvad sker der, hvis jeg glemmer at oplyse om et lægemiddel?
Det er vigtigt at informere studieteamet, så snart du kommer i tanke om det. At glemme er menneskeligt, men jo før forskerne ved det, jo bedre kan de vurdere, om det har haft betydning for dine data eller din sikkerhed. Det handler ikke om at få 'skæld ud', men om at sikre studiets integritet.
Kan jeg blive udelukket fra et studie på grund af den medicin, jeg tager?
Ja, det er en mulighed. Hvis du tager et lægemiddel, hvor der er en kendt eller stærk mistanke om en farlig interaktion med forsøgslægemidlet, vil du sandsynligvis blive ekskluderet for din egen sikkerheds skyld. Forskerne har pligt til at minimere enhver risiko for deltagerne.
Skal jeg stoppe med min faste medicin for at deltage i et forsøg?
Nej, du må aldrig stoppe med din ordinerede medicin uden at have talt med både din egen læge og lægerne i studieteamet. I mange tilfælde er det muligt at deltage, selvom du er i behandling for andre lidelser. Det afhænger helt af det specifikke studie og de involverede lægemidler.
Konklusion: Gennemsigtighed er Afgørende for Fremtidens Forskning
Ledsagende medicin er mere end blot en fodnote i et klinisk studie; det er en central faktor, der kan påvirke alt fra en enkelt deltagers sikkerhed til den overordnede konklusion af mange års forskning. Den voksende anerkendelse af dets betydning, kombineret med nye teknologiske værktøjer til sporing, transformerer den måde, kliniske forsøg udføres på. Ved at bevæge sig fra en rigid kultur med eksklusion til en mere intelligent tilgang baseret på omhyggelig dokumentation og analyse, kan forskningen blive mere effektiv, sikker og repræsentativ for de patienter, den i sidste ende skal hjælpe. For dig som potentiel deltager er budskabet klart: Vær åben og ærlig om alt, hvad du tager. Din gennemsigtighed er et af de vigtigste bidrag, du kan give til videnskabens og sundhedens fremskridt.
Hvis du vil læse andre artikler, der ligner Ledsagende Medicin: Den Skjulte Faktor i Forskning, kan du besøge kategorien Sundhed.
