05/10/2012
Nyretransplantation er en livsændrende behandling for patienter med nyresvigt i slutstadiet, og den tilbyder en markant forbedret livskvalitet sammenlignet med kronisk dialyse. Hvert år modtager tusindvis af mennesker en ny nyre, hvilket giver dem en ny chance i livet. For at sikre, at det nye organ ikke afstødes af kroppen, er patienterne afhængige af en livslang behandling med immunsupprimerende medicin. Centralt i denne behandling står en gruppe lægemidler kendt som calcineurin-hæmmere (CNI'er). Disse lægemidler er yderst effektive, men de kræver omhyggelig styring for at undgå alvorlige bivirkninger. Derfor er præcis overvågning af lægemiddelniveauerne i blodet en absolut nødvendighed for at opnå den rette balance mellem at forhindre organafstødning og minimere toksicitet.

Hvad er Calcineurin-hæmmere (CNI'er)?
Calcineurin-hæmmere er hjørnestenen i den immunsupprimerende behandling efter en organtransplantation. De virker ved at dæmpe immunsystemets aktivitet, så det ikke angriber det transplanterede organ. De to primære CNI'er, der anvendes i dag, er Cyclosporin A (CsA) og Tacrolimus (TAC).
- Cyclosporin A (CsA): Godkendt i 1980'erne, var CsA det første lægemiddel i denne klasse og revolutionerede transplantationsmedicin. Det administreres typisk to gange dagligt.
- Tacrolimus (TAC): Godkendt omkring et årti senere, er Tacrolimus i dag det mest anvendte CNI-lægemiddel i USA og mange andre dele af verden. Over 85% af nyretransplanterede patienter udskrives med en Tacrolimus-baseret behandling. Dette skyldes, at det generelt er mere potent og forbundet med en lavere risiko for akut afstødning sammenlignet med CsA.
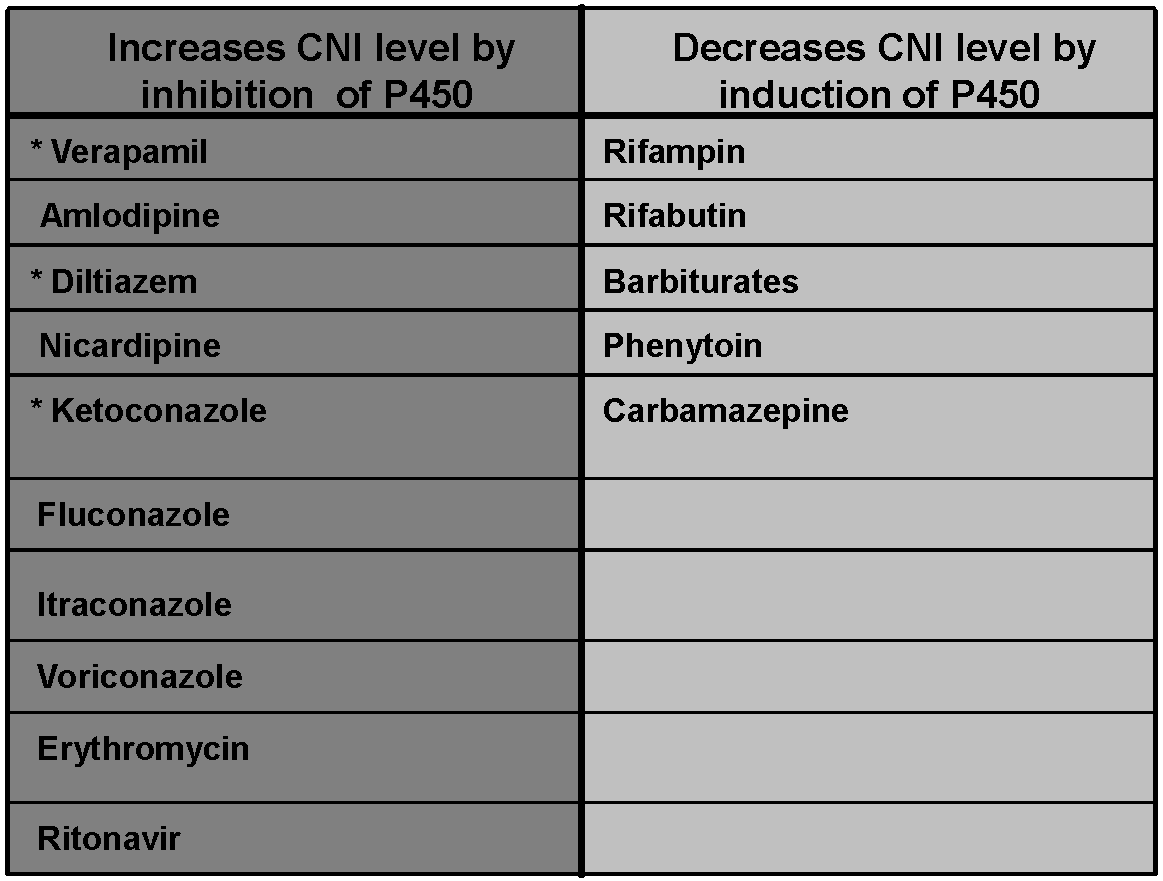
Selvom disse lægemidler er effektive, har de et snævert terapeutisk vindue. Det betyder, at forskellen mellem en effektiv dosis og en giftig dosis er meget lille. For lav en dosis øger risikoen for, at kroppen afstøder den nye nyre. For høj en dosis kan føre til en række alvorlige bivirkninger, herunder nyreskade (nefrotoksicitet), nerveskader (neurotoksicitet), forhøjet blodtryk og en øget risiko for at udvikle diabetes efter transplantationen. Denne delikate balance gør nøjagtig overvågning af lægemiddelkoncentrationen i blodet altafgørende.
Teknologier til måling af CNI-niveauer
For at styre doseringen præcist anvender laboratorier forskellige teknologier til at måle koncentrationen af CsA og TAC i en patients blod. De to primære metoder er immunoassays og massespektrometri. Hver metode har sine egne fordele og ulemper.
Immunoassays
Immunoassays er biokemiske tests, der bruger antistoffer til at måle tilstedeværelsen af et specifikt molekyle – i dette tilfælde CNI-lægemidlet. Der findes flere forskellige typer, herunder:
- Fluorescence Polarization Immunoassay (FPIA)
- Enzyme-Multiplied Immunoassay Technique (EMIT)
- Enzyme-Linked Immunosorbent Assay (ELISA)
- Microparticle Enzyme Immunoassay (MEIA)
Fordelen ved immunoassays er, at de er relativt hurtige, automatiserede og bredt tilgængelige på de fleste hospitalslaboratorier. Deres største ulempe er dog et fænomen kaldet krydsreaktivitet. Antistofferne, der bruges i disse tests, kan nogle gange binde sig ikke kun til det aktive lægemiddel (modermolekylet), men også til dets metabolitter – de nedbrudte biprodukter, som kroppen skaber, når den bearbejder medicinen. Disse metabolitter er ofte inaktive og har ingen immunsupprimerende effekt. Når testen måler både lægemidlet og dets metabolitter, kan resultatet blive en falsk forhøjet koncentration. Dette kan føre til, at lægen fejlagtigt reducerer patientens dosis, hvilket potentielt øger risikoen for organafstødning.
Massespektrometri
Massespektrometri er en mere avanceret og specifik analytisk teknik. Metoder som Højtydende Væskekromatografi (HPLC) og især Væskekromatografi-Tandem Massespektrometri (LC-MS/MS) betragtes som guldstandarden for måling af lægemidler. Disse metoder fungerer ved først at adskille de forskellige komponenter i en blodprøve (kromatografi) og derefter måle massen af hver komponent meget præcist (massespektrometri). Dette gør det muligt at isolere og kvantificere udelukkende modermolekylet af lægemidlet uden interferens fra metabolitter. Fordelen er en meget høj præcision og nøjagtighed, hvilket giver et mere sandfærdigt billede af den aktive lægemiddelkoncentration. Ulemperne ved massespektrometri er, at det er mere tidskrævende, arbejdskrævende og kræver dyrt specialudstyr samt højtuddannet personale. Desuden mangler der en global standardisering mellem laboratorier, hvilket kan føre til variationer i resultaterne afhængigt af, hvor testen udføres.
Sammenligning af overvågningsmetoder
For at give et klart overblik er her en sammenligning af de to primære teknologier:
| Egenskab | Immunoassays | Massespektrometri (LC-MS/MS) |
|---|---|---|
| Nøjagtighed | Lavere på grund af krydsreaktivitet med metabolitter. Kan overvurdere koncentrationen. | Meget høj. Måler specifikt modermolekylet. Betragtes som guldstandard. |
| Hastighed | Hurtig, ofte automatiseret. | Langsommere, mere manuel proces. |
| Omkostninger | Lavere i drift og udstyr. | Højere omkostninger til udstyr og personale. |
| Tilgængelighed | Bredt tilgængelig på de fleste laboratorier. | Kræver specialiserede laboratorier. |
| Standardisering | Generelt velstandardiseret fra producenten. | Mangler global standardisering mellem laboratorier. |
Timing er alt: Hvornår skal blodet tages?
Ud over valget af teknologi er tidspunktet for blodprøvetagning afgørende for fortolkningen af resultaterne. Koncentrationen af lægemidlet i blodet svinger i løbet af dagen, og derfor er det vigtigt at måle på et standardiseret tidspunkt.
Dalværdi (C0)
Den mest almindelige metode er at måle dalværdien (C0), også kendt som "trough level". Blodprøven tages umiddelbart før patienten tager sin næste dosis medicin, typisk om morgenen. Dette tidspunkt repræsenterer det laveste koncentrationspunkt for lægemidlet i doseringsintervallet. C0-måling er praktisk, fordi tidsvinduet for prøvetagning er relativt bredt (f.eks. 10-14 timer efter aften-dosis). Selvom det er den mest udbredte praksis, er der en løbende debat i det videnskabelige samfund om, hvor godt C0-niveauet for Tacrolimus rent faktisk korrelerer med kliniske resultater som f.eks. risikoen for afstødning. Nogle studier har ikke fundet en stærk sammenhæng.
2-timers niveau (C2)
For Cyclosporin har forskning antydet, at en måling 2 timer efter indtagelse af medicinen (C2) bedre afspejler den samlede eksponering for lægemidlet (AUC - Area Under the Curve) end C0. En bedre afspejling af den samlede eksponering kan potentielt give mulighed for at bruge lavere doser og dermed reducere risikoen for toksicitet. Ulempen ved C2-måling er dog dens upraktiske natur. For at få et pålideligt resultat skal blodprøven tages meget præcist 2 timer efter medicinindtag, ofte inden for et snævert vindue på +/- 15 minutter. Dette er en logistisk udfordring for både patienter og sundhedspersonale, og det er en af grundene til, at C0-måling fortsat er den mest almindelige praksis.
Ofte Stillede Spørgsmål (FAQ)
- Hvilken målemetode er bedst?
- Der er ikke et enkelt svar. Massespektrometri (LC-MS/MS) er teknisk set den mest nøjagtige, men immunoassays er hurtigere og mere tilgængelige. Valget afhænger af hospitalets ressourcer, den kliniske situation og behovet for hastighed versus præcision. For patienten er det vigtigste, at det samme laboratorium og den samme metode anvendes konsekvent, så lægen kan følge tendenser over tid.
- Hvorfor bruger alle hospitaler ikke bare den samme metode?
- Forskelle i udstyr, omkostninger, personaleekspertise og historisk praksis bidrager til variationen mellem hospitaler. Der arbejdes på at øge standardiseringen, især for LC-MS/MS-metoder, men det er en langsom proces.
- Betyder en lav måling altid, at jeg er i fare for afstødning?
- Ikke nødvendigvis. En enkelt måling er kun et øjebliksbillede. Læger ser på tendensen over flere målinger, din generelle helbredstilstand, nyrefunktion og eventuelle symptomer. Målværdierne er desuden individuelle og justeres over tid. Det er vigtigt at have en åben dialog med dit transplantationsteam om dine resultater.
I sidste ende er overvågning af CNI-niveauer en kompleks, men essentiel del af plejen efter en nyretransplantation. Valget mellem forskellige teknologier og timingstrategier indebærer en afvejning af nøjagtighed, praktisk anvendelighed og omkostninger. Forskningen fortsætter med at finde endnu bedre og mere præcise måder at skræddersy behandlingen til den enkelte patient, med det ultimative mål at sikre langvarig funktion af det transplanterede organ og en høj livskvalitet for patienten.
Hvis du vil læse andre artikler, der ligner CNI-niveauer: Teknologi til overvågning, kan du besøge kategorien Sundhed.

