22/09/2013
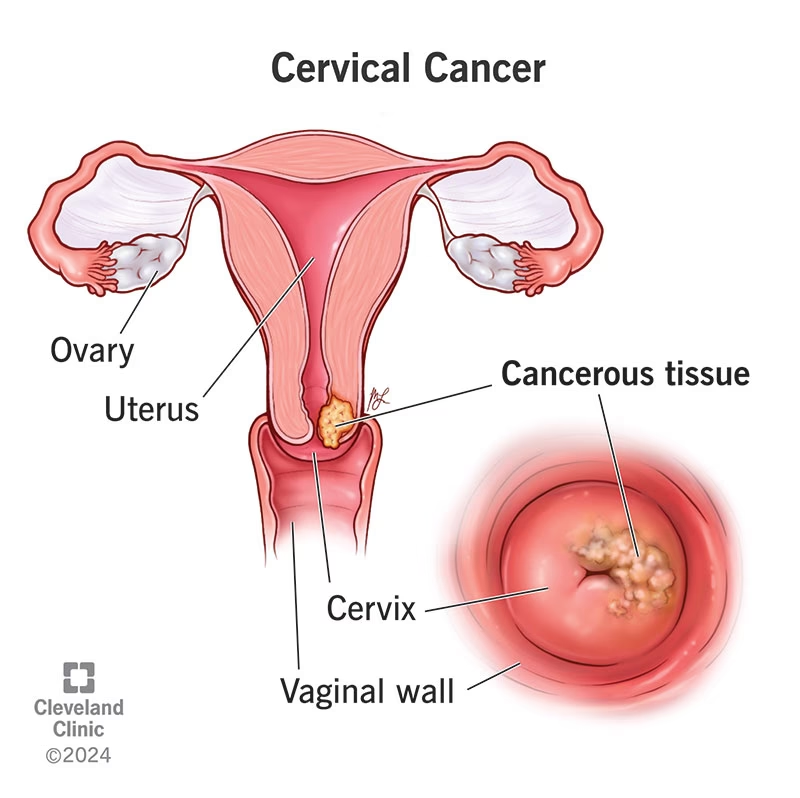
Livmoderhalskræft opstår, når celler i livmoderhalsen, den nederste del af livmoderen, der forbinder til skeden, begynder at forandre sig og vokse ukontrolleret. Små, men kritiske ændringer i cellernes DNA instruerer dem til at formere sig uden stop, hvilket fører til, at cellerne akkumuleres og danner svulster, også kendt som tumorer. Heldigvis har fremskridt inden for medicinsk teknologi, og især udbredelsen af regelmæssig screening med celleprøver (også kendt som Pap-smear), markant forbedret vores evne til at identificere celleforandringer og kræft på et meget tidligt stadie. Hvad der engang var en af de hyppigste årsager til kræftdødsfald blandt kvinder, opdages nu oftere tidligt og er derfor langt mere helbredelig. Denne artikel vil guide dig igennem alt, hvad du behøver at vide om årsager, risikofaktorer, symptomer, diagnose og behandling af livmoderhalskræft.
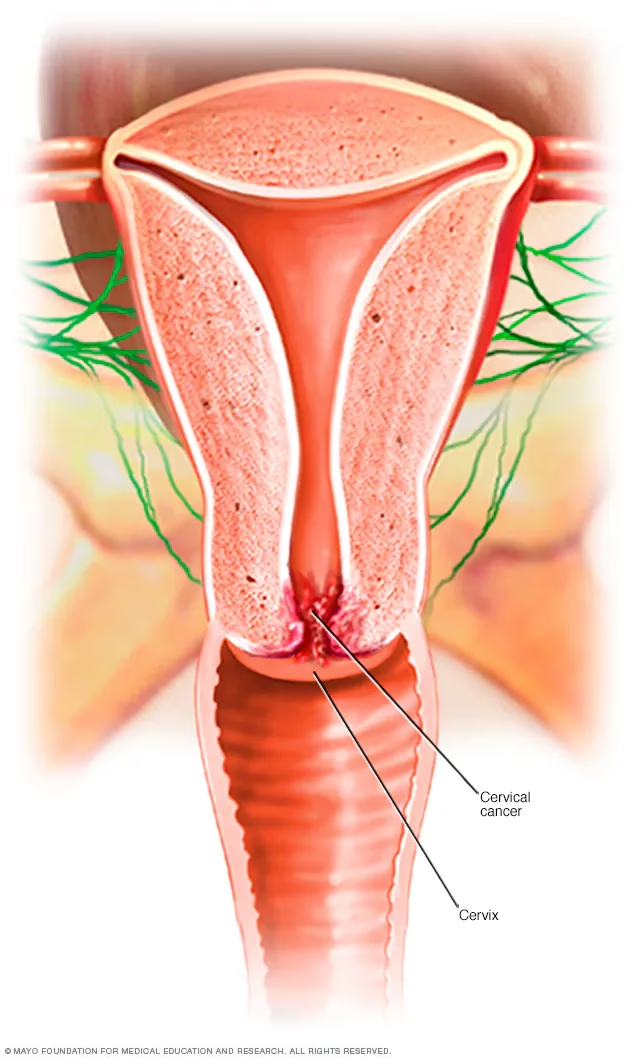
Den primære årsag: Human Papillomavirus (HPV)
Selvom den præcise gnist, der får cellerne i livmoderhalsen til at mutere, ikke er fuldt ud forstået, er det videnskabeligt fastslået, at Human Papillomavirus, bedre kendt som HPV, spiller en afgørende rolle. HPV er en ekstremt almindelig virus, der overføres ved hud-mod-hud-kontakt, oftest under seksuel aktivitet. Det anslås, at over 80% af alle seksuelt aktive mennesker vil blive smittet med HPV på et tidspunkt i deres liv. Det er dog vigtigt at understrege, at langt de fleste, der bliver smittet med HPV, aldrig udvikler livmoderhalskræft. I de fleste tilfælde bekæmper kroppens immunforsvar selv virusset, og infektionen forsvinder uden at efterlade spor eller forårsage problemer.
Problemet opstår, når en infektion med en højrisiko-type af HPV bliver vedvarende. Der findes over 100 forskellige typer af HPV, men kun en lille del af dem er forbundet med en høj risiko for at udvikle kræft. Når en højrisiko-infektion ikke forsvinder af sig selv, kan virusset over tid forårsage celleforandringer på livmoderhalsen. Disse forandringer kaldes forstadier og er ikke kræft, men hvis de ikke opdages og behandles, kan de i nogle tilfælde udvikle sig til kræft over en periode på 10-15 år. Derfor er forebyggelse og tidlig opsporing nøglen. Den mest effektive forebyggelse er HPV-vaccination, som tilbydes til børn for at beskytte dem mod de mest almindelige kræftfremkaldende HPV-typer. Derudover er regelmæssig screening afgørende for at opdage eventuelle celleforandringer i tide.
Andre Risikofaktorer for Livmoderhalskræft
Udover en vedvarende HPV-infektion er der flere andre faktorer, der kan øge en kvindes risiko for at udvikle livmoderhalskræft. Disse faktorer interagerer ofte med HPV-infektionen og kan øge sandsynligheden for, at virusset fører til kræft.
- Rygning: Tobaksrøg indeholder kemikalier, der skader cellernes DNA. Rygere har sværere ved at bekæmpe HPV-infektioner, og risikoen for at udvikle livmoderhalskræft er cirka dobbelt så høj for rygere som for ikke-rygere.
- Svampe i immunsystemet: Et svækket immunsystem, for eksempel på grund af HIV/AIDS eller brug af immunsupprimerende medicin efter en organtransplantation, gør det sværere for kroppen at bekæmpe HPV-infektioner.
- Mange seksuelle partnere: At have haft flere seksuelle partnere øger risikoen for at blive udsat for forskellige typer af HPV. Det er dog vigtigt at huske, at man kan blive smittet med HPV ved blot én enkelt seksuel kontakt.
- Langvarig brug af p-piller: Nogle studier tyder på, at brug af p-piller i mere end fem år kan medføre en let forøget risiko. Risikoen falder igen, efter man stopper med at bruge dem.
- Tidlig seksuel debut: At starte sit seksualliv i en ung alder kan øge risikoen, da cellerne i livmoderhalsen er mere modtagelige for infektion i teenageårene.
- Eksponering for stoffet DES: Kvinder, hvis mødre tog lægemidlet Diethylstilbestrol (DES) under graviditeten i 1950'erne og 60'erne for at forhindre abort, har en let forhøjet risiko for en sjælden type livmoderhalskræft.
Symptomer: Hvornår skal man være opmærksom?
En af de største udfordringer ved livmoderhalskræft er, at de tidlige stadier og forstadier generelt ikke giver nogen tegn eller symptomer. Dette er grunden til, at regelmæssig screening er så utrolig vigtig. Screeningsprogrammer er designet til at fange celleforandringer, længe før de udvikler sig til kræft og begynder at give symptomer. Når kræften har udviklet sig og er blevet større, kan den begynde at vise sig med følgende symptomer:
- Unormal blødning fra skeden: Dette er det mest almindelige symptom. Det kan være blødning efter samleje (kontaktblødning), pletblødning mellem menstruationer, eller blødning efter overgangsalderen.
- Vandigt, blodigt udflåd: Et unormalt udflåd, der kan være kraftigt og have en ubehagelig lugt.
- Smerter i bækkenet: Smerter i underlivet, som ikke er relateret til menstruation.
- Smerter under samleje: Smerter, der opstår under eller efter sex.
Hvis du oplever et eller flere af disse symptomer, er det vigtigt at kontakte din læge for at blive undersøgt. Selvom disse symptomer kan have mange andre og mere uskyldige årsager, er det afgørende at få dem undersøgt for at udelukke alvorlig sygdom.
Diagnose og Undersøgelser
De fleste retningslinjer anbefaler, at man starter regelmæssig screening for livmoderhalskræft fra omkring 21-25 års alderen. Under disse screeninger udtager en læge eller sygeplejerske celler fra livmoderhalsens overflade, som sendes til analyse på et laboratorium.
En celleprøve (Pap-smear) undersøger cellerne for unormale forandringer, der kan være forstadier til kræft. En HPV-DNA-test undersøger cellerne specifikt for tilstedeværelsen af højrisiko-HPV-typer. Processen er normalt ikke smertefuld, men kan føles let ubehagelig. Hvis din læge har mistanke om livmoderhalskræft, eller hvis din screeningstest viser unormale resultater, vil der blive iværksat yderligere undersøgelser.
Sammenligning af Diagnostiske Undersøgelser
| Undersøgelse | Formål | Hvordan det foregår |
|---|---|---|
| Celleprøve (Pap-smear) | At screene for unormale celler på livmoderhalsen. | En lille børste eller spatel bruges til at skrabe celler fra livmoderhalsens overflade. |
| Kolposkopi | At undersøge livmoderhalsen mere detaljeret med et forstørrelsesinstrument. | Et specialinstrument (kolposkop) bruges til at belyse og forstørre livmoderhalsen. Der kan duppes med eddikesyre for at fremhæve unormale områder. |
| Biopsi (Vævsprøve) | At tage en lille vævsprøve fra unormale områder til mikroskopisk undersøgelse. | En lille tang bruges til at tage små prøver af vævet. Kan give et lille niv. |
| Keglesnit (Konisation) | At fjerne et kegleformet stykke væv fra livmoderhalsen for diagnose og behandling. | Et mindre kirurgisk indgreb, ofte med en elektrisk slynge (LEEP), som fjerner et dybere lag af celler. |
Behandlingsmuligheder for Livmoderhalskræft
Behandling af livmoderhalskræft er ikke en 'one-size-fits-all'-løsning. Lægen vil tage højde for dit generelle helbred, kræftens stadie og udbredelse samt dine personlige præferencer, før der lægges en behandlingsplan. Behandlingen kan omfatte en eller flere af følgende metoder:
For meget tidlige stadier af livmoderhalskræft og forstadier kan behandlingen bestå af et mindre kirurgisk indgreb som et keglesnit (konisation), der fjerner de unormale celler. For kræft, der er begrænset til livmoderhalsen, er kirurgi for at fjerne livmoderen (hysterektomi) ofte den primære behandling.
For mere fremskreden kræft, der har spredt sig ud over livmoderhalsen, anvendes ofte en kombination af behandlinger:
- Kemoterapi: Medicin, der gives intravenøst eller som piller, som cirkulerer i hele kroppen og dræber kræftceller. Det gives ofte sammen med strålebehandling for at gøre strålerne mere effektive.
- Strålebehandling: Bruger højenergistråler, som fokuseres på kræftcellerne for at ødelægge dem. Kan gives eksternt (fra en maskine uden for kroppen) eller internt (brachyterapi, hvor en strålekilde placeres tæt på svulsten).
- Målrettet medicin: Lægemidler, der er designet til at blokere specifikke svagheder, som findes i kræftcellerne, hvilket får dem til at dø.
- Immunterapi: En nyere form for behandling, der bruger medicin til at hjælpe kroppens eget immunforsvar med at genkende og angribe kræftcellerne.
Ofte Stillede Spørgsmål (OSS)
Er HPV det samme som livmoderhalskræft?
Nej. HPV er et virus, der kan forårsage celleforandringer, som i sjældne tilfælde kan føre til kræft. De fleste HPV-infektioner forsvinder af sig selv uden at forårsage problemer. Livmoderhalskræft er selve sygdommen, der udvikler sig fra disse vedvarende celleforandringer.
Gør en celleprøve ondt?
De fleste kvinder oplever ikke smerte, men snarere et let ubehag eller et kortvarigt pres, når prøven tages. Undersøgelsen er meget hurtigt overstået.
Kan man få livmoderhalskræft, hvis man er vaccineret mod HPV?
Ja, det er muligt, men risikoen er markant reduceret. HPV-vaccinen beskytter mod de HPV-typer, der er skyld i de fleste tilfælde af livmoderhalskræft, men ikke alle. Derfor er det stadig meget vigtigt at deltage i de regelmæssige screeningsprogrammer, selvom man er vaccineret.
Hvad er overlevelsesraten for livmoderhalskræft?
Overlevelsesraten afhænger i høj grad af, hvilket stadie kræften opdages på. Når sygdommen opdages tidligt, er den meget helbredelig, med en femårsoverlevelse på over 90%. Dette understreger endnu en gang, hvor afgørende tidlig opdagelse gennem screening er.
Hvis du vil læse andre artikler, der ligner Forstå Livmoderhalskræft: Årsager & Symptomer, kan du besøge kategorien Sundhed.