30/06/2001
Landskabet for behandling af forhøjet blodtryk er under markant forandring. Med de nye retningslinjer for 2025 introduceres en vigtig ændring, der har skabt stor debat blandt læger og eksperter: en behandlingsgrænse på 130/80 mmHg for højrisikopatienter. Denne justering forventes at tredoble forekomsten af forhøjet blodtryk blandt mænd under 45 år og fordoble den for kvinder i samme aldersgruppe. Hypertension, eller forhøjet blodtryk, er en af de største risikofaktorer for hjerte-kar-sygdomme globalt. Derfor har udviklingen i retningslinjerne stor betydning for folkesundheden. Denne artikel dykker ned i rationalet bag den nye grænse, sammenligner den med tidligere anbefalinger og analyserer de kliniske konsekvenser af disse ændringer for både patienter og sundhedspersonale.
- Den nye blodtryksklassificering i 2025 forklaret
- Sammenligning af Retningslinjer for Hypertension
- Hvorfor 130/80 mmHg nu er en afgørende behandlingsgrænse
- Diagnostik og Overvågning: Vigtigheden af Måling Uden for Klinikken
- Behandlingsmål og Særlige Hensyn
- Kontroverser og Kliniske Udfordringer
- Konklusion
- Ofte Stillede Spørgsmål (OSS)
- Hvad er de vigtigste ændringer i 2025-retningslinjerne for blodtryk?
- Hvordan påvirker den nye 130/80 mmHg grænse diagnosen af hypertension?
- Hvad er det anbefalede blodtryksmål for de fleste patienter i behandling?
- Hvordan adresserer de nye retningslinjer blodtryksmåling uden for lægens kontor?
- Hvilke udfordringer står sundhedsudbydere over for ved implementeringen af disse nye retningslinjer?
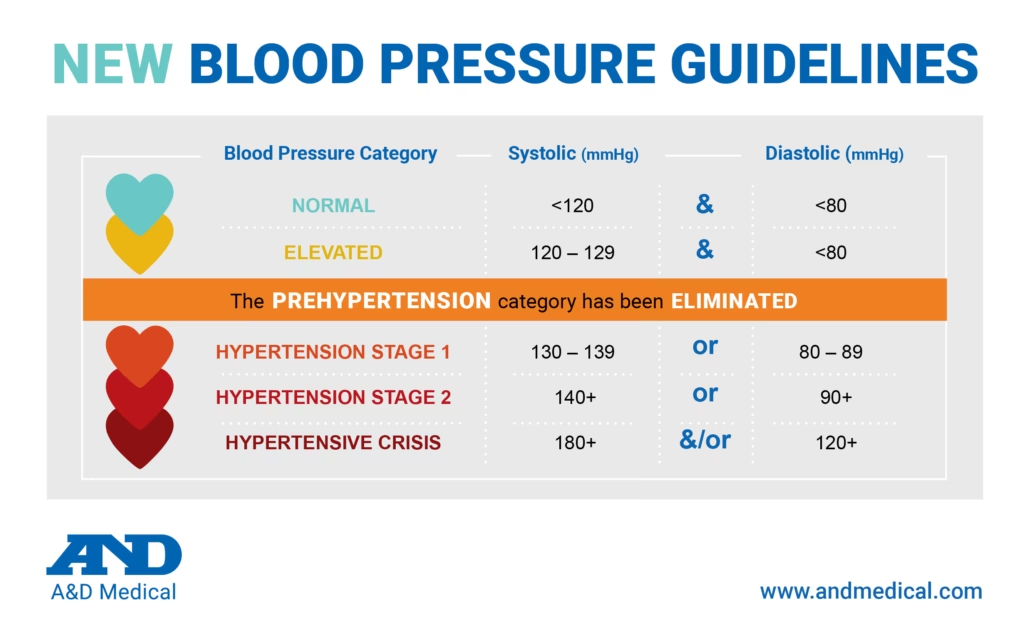
Den nye blodtryksklassificering i 2025 forklaret
For at skabe klarhed og forbedre den kliniske beslutningstagning, introducerer 2025-retningslinjerne et mere forenklet, men præcist, klassificeringssystem. Dette system erstatter tidligere, mere komplekse staging-terminologier og fokuserer på tidlig identifikation af risikopersoner.
Ikke-forhøjet blodtryk: <120/70 mmHg
Denne kategori definerer det optimale blodtryk og signalerer den laveste kardiovaskulære risiko. Tidligere blev dette niveau omtalt som 'normalt'. Ændringen til 'ikke-forhøjet' og en lavere diastolisk grænse på 70 mmHg afspejler nyere forskning, der viser, at selv blodtryksværdier i den øvre del af det traditionelle normalområde kan medføre en vis risiko. For personer i denne kategori anbefales ingen medicinsk behandling, men fokus er på at opretholde en sund livsstil.
Forhøjet blodtryk: 120–139/70–89 mmHg
Dette er måske den mest betydningsfulde ændring. Denne brede kategori samler, hvad der tidligere var kendt som 'højt-normalt' og 'stadie 1 hypertension' under nogle retningslinjer. Personer med blodtryk i dette interval har en øget risiko for at udvikle hypertension. Anbefalingen her er primært livsstilsændringer, men medicinsk behandling kan overvejes, hvis en patient har en høj kardiovaskulær risiko, f.eks. på grund af eksisterende hjerte-kar-sygdom, diabetes eller kronisk nyresygdom.
Hypertension: ≥140/90 mmHg
2025-retningslinjerne fastholder den traditionelle diagnostiske grænse for hypertension ved 140/90 mmHg. Når en patient når dette niveau, anbefales hurtig bekræftelse af diagnosen og opstart af medicinsk behandling for de fleste individer. Denne tilgang adskiller sig fra de amerikanske ACC/AHA-retningslinjer fra 2017, som sænkede den diagnostiske grænse til 130/80 mmHg, og lægger sig tættere op ad de europæiske ESH-retningslinjer.
Sammenligning af Retningslinjer for Hypertension
For at forstå konteksten af 2025-opdateringen er det nyttigt at sammenligne den med andre toneangivende retningslinjer. Forskellene har skabt usikkerhed i klinisk praksis, og de nye retningslinjer forsøger at skabe en mellemvej.
| Retningslinje | Diagnostisk grænse for Hypertension | Behandlingsstart ved høj risiko |
|---|---|---|
| 2017 ACC/AHA (Amerikansk) | ≥130/80 mmHg | ≥130/80 mmHg |
| 2023 ESH (Europæisk) | ≥140/90 mmHg | Typisk ved 140/90 mmHg, kan overvejes tidligere |
| 2025 Retningslinjer (Ny tilgang) | ≥140/90 mmHg | ≥130/80 mmHg |
Hvorfor 130/80 mmHg nu er en afgørende behandlingsgrænse
Selvom diagnosen hypertension først stilles ved 140/90 mmHg, markerer 130/80 mmHg nu det punkt, hvor læger kraftigt opfordres til at starte medicinsk behandling for patienter med forhøjet kardiovaskulær risiko. Denne risikobaserede tilgang er en hjørnesten i de nye retningslinjer.
Rationalet stammer primært fra store kliniske studier som SPRINT-studiet (Systolic Blood Pressure Intervention Trial). Dette studie viste, at en intensiv behandling med et mål for det systoliske blodtryk under 120 mmHg markant reducerede risikoen for hjerteanfald, hjertesvigt, slagtilfælde og død sammenlignet med et standardmål på under 140 mmHg. Selvom der er debat om studiets metode, har dets resultater haft stor indflydelse. For at identificere patienter, der vil have størst gavn af tidlig behandling, anbefaler 2025-retningslinjerne brugen af risikovurderingsværktøjer som SCORE2 og SCORE2-OP (for ældre personer). Hvis en persons beregnede 10-årige risiko for hjerte-kar-sygdom er 10% eller højere, bør behandling påbegyndes ved et blodtryk på 130/80 mmHg.
Diagnostik og Overvågning: Vigtigheden af Måling Uden for Klinikken
En præcis diagnose er fundamentet for korrekt behandling. De nye retningslinjer lægger enorm vægt på korrekt blodtryksmåling og anerkender, at målinger foretaget på lægens kontor kan være upålidelige.
Hjemme- og Døgnblodtryksmåling er nu standard
Måling af blodtryk uden for klinikken er nu en Klasse I-anbefaling, hvilket er den stærkeste anbefalingsgrad. Dette skyldes, at hjemme- og døgnmålinger korrelerer bedre med langsigtede helbredsudfald. Disse metoder hjælper med at identificere:
- Hvidkittelshypertension: Hvor blodtrykket kun er forhøjet hos lægen på grund af stress, men er normalt derhjemme. Dette rammer op til 23% af befolkningen.
- Skjult hypertension: Hvor blodtrykket er normalt hos lægen, men forhøjet i dagligdagen. Dette er en farlig tilstand, der påvirker op til 20% af individer.
Døgnblodtryksmåling (ABPM) anses for at være guldstandarden for den indledende diagnose, da den måler blodtrykket mange gange over 24 timer, inklusive om natten. Hjemmeblodtryksmåling (HBPM) er den foretrukne metode til at monitorere effekten af behandlingen hos patienter, der allerede er i medicinsk behandling.
Advarsel mod manchetløse enheder
På trods af den teknologiske udvikling fraråder retningslinjerne eksplicit brugen af manchetløse blodtryksmålere (f.eks. i smartwatches) til klinisk beslutningstagning. Nøjagtigheden af disse enheder er endnu ikke tilstrækkeligt valideret, og der er bekymringer om deres pålidelighed. Patienter og læger bør udelukkende anvende validerede, manchetbaserede apparater.
Behandlingsmål og Særlige Hensyn
De nye retningslinjer understreger en individualiseret tilgang til behandling.
Generelt Mål: 120–129 mmHg Systolisk
For de fleste patienter, der modtager behandling, er det anbefalede mål for det systoliske blodtryk 120-129 mmHg, forudsat at det tolereres uden betydelige bivirkninger. Dette aggressive mål er baseret på evidens, der viser størst risikoreduktion i dette interval. Hvis patienten oplever bivirkninger som svimmelhed, bør målet justeres til et niveau, der er "så lavt som rimeligt opnåeligt".
Undtagelser for Skrøbelige og Meget Ældre Patienter
Ikke alle patienter har gavn af en aggressiv blodtrykssænkning. For visse grupper kan det endda være skadeligt. Derfor anbefales et mere lempeligt blodtryksmål på under 140/90 mmHg for:
- Personer på 85 år eller ældre.
- Moderat til alvorligt skrøbelige personer.
- Patienter med begrænset forventet levetid.
Hos disse patienter kan et for lavt blodtryk øge risikoen for fald, svimmelhed og nedsat livskvalitet.
Kontroverser og Kliniske Udfordringer
Debatten om 130/80-grænsen er ikke afsluttet. Der er flere legitime bekymringer og udfordringer forbundet med implementeringen.
Risiko for Overdiagnostik og Overbehandling
Kritikere frygter, at en lavere behandlingsgrænse vil føre til, at millioner af raske mennesker bliver stemplet som syge. Dette gælder især for yngre personer med lav absolut risiko, hvor den potentielle gevinst ved behandling er minimal, mens risikoen for bivirkninger er reel. Dertil kommer de psykologiske og økonomiske konsekvenser af at få en kronisk diagnose.
Implementeringsudfordringer i Almen Praksis
Praktiserende læger står over for praktiske barrierer. Tidspres under konsultationer, begrænsninger i elektroniske journalsystemer og bekymringer for medicinbivirkninger gør det svært at følge de nye, mere aggressive retningslinjer. Mange læger er fortsat tøvende med at starte behandling hos patienter med blodtryk i det nye 'forhøjede' interval.
Konklusion
2025-retningslinjerne for hypertension repræsenterer et vigtigt skridt mod en mere nuanceret og risikobaseret tilgang til behandling. Ved at fastholde den diagnostiske grænse på 140/90 mmHg, men indføre en behandlingsgrænse på 130/80 mmHg for højrisikogrupper, forsøger man at balancere fordelene ved tidlig intervention med risikoen for overbehandling. Fremhævelsen af blodtryksmåling uden for klinikken er en afgørende forbedring, der vil føre til mere præcise diagnoser. Selvom debatten fortsætter, giver disse retningslinjer lægerne et værktøj til bedre at individualisere plejen og i sidste ende forbedre patienternes helbred. Det er dog afgørende, at klinisk dømmekraft altid har forrang frem for rigide protokoller.
Ofte Stillede Spørgsmål (OSS)
Hvad er de vigtigste ændringer i 2025-retningslinjerne for blodtryk?
De primære ændringer er et nyt tre-trins klassificeringssystem (Ikke-forhøjet, Forhøjet, Hypertension), en anbefaling om at starte behandling ved 130/80 mmHg for højrisikopersoner, og en stærk anbefaling (Klasse I) om at bruge blodtryksmåling uden for klinikken til diagnose og opfølgning.
Hvordan påvirker den nye 130/80 mmHg grænse diagnosen af hypertension?
Grænsen på 130/80 mmHg er en *behandlingsgrænse*, ikke en ny *diagnostisk* grænse for alle. Den officielle diagnose for hypertension er stadig ≥140/90 mmHg. Ændringen betyder dog, at langt flere mennesker, især yngre med andre risikofaktorer, vil blive kandidater til medicinsk behandling tidligere end før.
Hvad er det anbefalede blodtryksmål for de fleste patienter i behandling?
For de fleste patienter er det anbefalede mål for det systoliske blodtryk 120-129 mmHg, hvis det tolereres. For skrøbelige ældre og personer over 85 år kan et mere lempeligt mål på under 140/90 mmHg være mere passende.
Hvordan adresserer de nye retningslinjer blodtryksmåling uden for lægens kontor?
Det er nu en Klasse I-anbefaling, hvilket betyder, at det er standardpraksis. Døgnblodtryksmåling er foretrukket til den indledende diagnose for at udelukke hvidkittelshypertension, mens hjemmeblodtryksmåling anbefales til opfølgning af behandlingen.
Hvilke udfordringer står sundhedsudbydere over for ved implementeringen af disse nye retningslinjer?
Udbydere står over for udfordringer som tidspres, begrænsninger i journalsystemer og bekymringer for medicinbivirkninger. Der er også en vedvarende debat om potentiel overdiagnostik og overbehandling, især hos personer med lav overordnet risiko.
Hvis du vil læse andre artikler, der ligner Nye blodtryksregler 2025: Hvad betyder 130/80?, kan du besøge kategorien Sundhed.

