07/07/2003
Forestil dig at blive indlagt på hospitalet med en alvorlig infektion. Lægen fortæller dig, at det mest effektive antibiotikum ikke kan bruges, fordi der i din journal står, at du har penicillinallergi – en allergi, du måske kun svagt husker fra din barndom. Dette scenarie er utroligt almindeligt og fører ofte til brug af alternative antibiotika, der kan være mindre effektive, have flere bivirkninger eller bidrage til antibiotikaresistens. Men en ny, struktureret tilgang på hospitalerne er ved at ændre dette. Gennem en omhyggelig vejledning kan læger nu sikkert og effektivt vurdere, om en patient virkelig har en beta-laktam-allergi, hvilket forbedrer patientplejen markant.
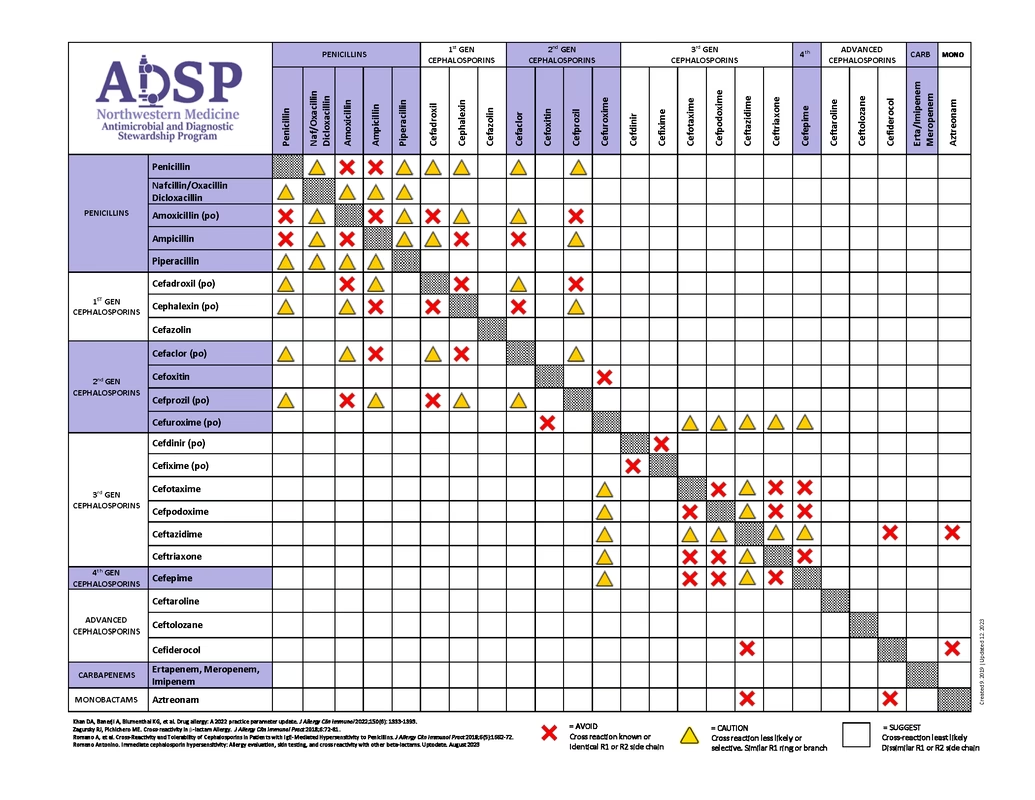
Hvad er Beta-laktam Antibiotika?
Beta-laktam antibiotika er en af de mest almindelige og vigtige klasser af antibiotika. Gruppen omfatter velkendte lægemidler som:
- Penicilliner: F.eks. Penicillin, Amoxicillin.
- Cephalosporiner: F.eks. Cefuroxim, Ceftriaxon.
- Carbapenemer: Anvendes ofte til meget alvorlige infektioner.
Disse lægemidler er ofte førstevalg til behandling af mange bakterielle infektioner, fordi de er yderst effektive og har en smal virkningsprofil, hvilket betyder, at de primært rammer de skadelige bakterier uden at forstyrre kroppens naturlige bakterieflora unødigt.
Problemet med "Penicillinallergi"-mærkatet
Omkring 10% af alle patienter har en noteret penicillinallergi i deres journal. Studier viser dog, at over 90% af disse patienter faktisk ikke er allergiske, når de bliver testet. Hvordan kan det være? Der er flere årsager:
- Fejlagtig diagnose i barndommen: Mange fik mærkatet som barn efter et udslæt, der i virkeligheden skyldtes selve infektionen (f.eks. et viralt udslæt) og ikke medicinen.
- Allergien forsvinder: En ægte penicillinallergi kan aftage over tid. Efter 10 år vil omkring 80% af patienterne med en bekræftet allergi have mistet den.
- Forveksling med bivirkninger: Almindelige bivirkninger som milde mavegener eller hovedpine bliver nogle gange fejlagtigt tolket som en allergisk reaktion.
Konsekvensen af et forkert allergimærkat er, at patienter ofte modtager bredspektrede antibiotika. Dette øger risikoen for bivirkninger, udvikling af resistente bakterier som C. difficile, og kan føre til længere hospitalsophold og dårligere behandlingsresultater.
En Ny Tilgang: Retningslinjer for Hospitaler
For at løse dette problem har mange hospitaler implementeret specifikke retningslinjer for håndtering af patienter med en rapporteret beta-laktam allergi. Disse retningslinjer er designet til at blive brugt på sengeafdelinger og giver læger og sygeplejersker et klart værktøj til sikkert at vurdere patientens allergi. Målet er at afgøre, om patienten sikkert kan modtage et beta-laktam antibiotikum.
Sådan Fungerer Vejledningen i Praksis
Processen er systematisk og patientcentreret, og den består typisk af flere trin:
Trin 1: Gennemgang af Medicinhistorik
Det første, sundhedspersonalet gør, er at dykke ned i patientens elektroniske journal. Her leder de efter beviser på, at patienten tidligere har tålt et beta-laktam antibiotikum. Måske har patienten modtaget et cephalosporin under en tidligere operation uden problemer, selvom der står "penicillinallergi" i journalen. Dette alene kan være nok til at afkræfte en alvorlig krydsallergi.
Trin 2: Detaljeret Patientinterview
Dette er det vigtigste skridt. Lægen taler med patienten for at forstå den oprindelige reaktion. Spørgsmål kan omfatte:
- Hvilket specifikt lægemiddel fik du?
- Hvor længe siden er det sket?
- Hvilke symptomer oplevede du helt præcist? (F.eks. kløende udslæt, nældefeber, hævelse, åndedrætsbesvær).
- Hvor hurtigt efter indtagelse af medicinen opstod symptomerne?
- Hvordan blev reaktionen behandlet?
Svarene hjælper med at klassificere reaktionen. En historie med alvorlige symptomer som anafylaksi (alvorligt blodtryksfald, åndenød) behandles med største forsigtighed. En historie om mild kvalme for 20 år siden udgør derimod en meget lav risiko.
Trin 3: Risikovurdering og Handlingsplan
Baseret på historikken placeres patienten i en risikokategori. Hvis historien tyder på en mild, ikke-allergisk reaktion, eller hvis det er mange år siden, kan lægen konkludere, at det er sikkert at give det nødvendige antibiotikum. Hvis der er en mistanke om en ægte, men ikke-alvorlig allergi, kan næste skridt være en testdosis.
Testdosis-proceduren: En Sikker Afklaring
Hvis patientens historie er uklar eller peger på en lavrisiko-allergi, kan en testdosis-procedure anvendes. Dette er en yderst sikker metode, der udføres under observation på afdelingen.
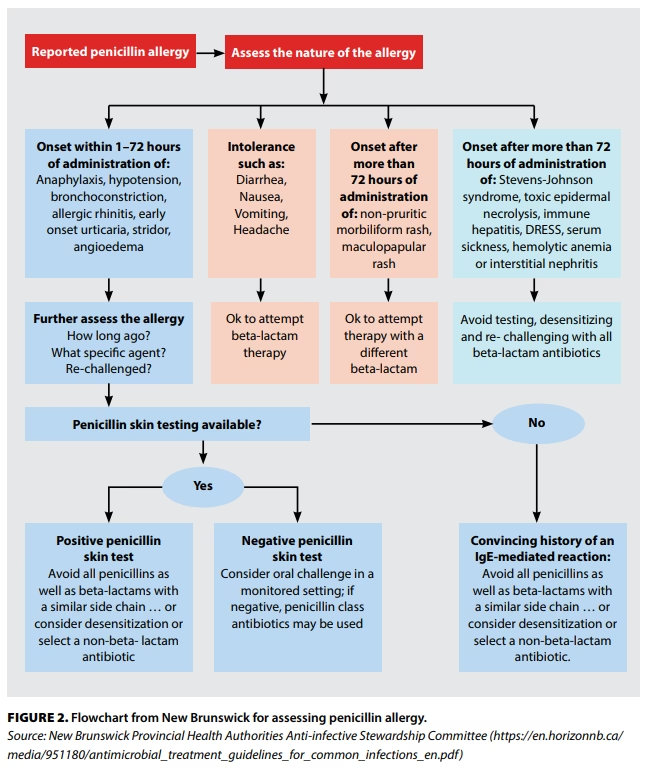
Proceduren indebærer, at patienten får en lille brøkdel (ofte 1/10) af den normale dosis af antibiotikummet. Herefter observeres patienten nøje i en periode (typisk 30-60 minutter) for tegn på en allergisk reaktion. Hvis der ikke sker noget, gives den fulde dosis, og behandlingen kan fortsætte. Denne procedure er så sikker, at den i mange tilfælde kan udføres af det primære behandlingsteam uden at involvere en allergispecialist.
Ægte Allergi vs. Bivirkning
Det er afgørende at skelne mellem en ægte allergisk reaktion og en almindelig bivirkning. Tabellen nedenfor illustrerer nogle af forskellene:
| Symptom | Typisk for Ægte Allergi | Typisk for Bivirkning |
|---|---|---|
| Nældefeber (kløende, hævede plamager) | Ja | Nej |
| Åndedrætsbesvær/hævelse i halsen | Ja (alvorligt tegn) | Nej |
| Kvalme eller diarré | Sjældent | Ja, meget almindeligt |
| Mildt, ikke-kløende udslæt | Kan forekomme, men ofte sent | Kan forekomme |
| Hovedpine | Nej | Ja |
Fordelene ved Korrekt Allergivurdering
Implementeringen af disse retningslinjer har vist sig at have enorme fordele for både patienter og sundhedssystemet:
- Bedre Behandlingsresultater: Patienter får det mest effektive lægemiddel, hvilket fører til hurtigere helbredelse.
- Reduktion af Antibiotikaresistens: Ved at bruge smalspektrede antibiotika som penicillin mindskes presset på bakterierne til at udvikle resistens. Dette er en af de største trusler mod global sundhed.
- Færre Bivirkninger: Alternative, bredspektrede antibiotika har ofte en højere risiko for bivirkninger.
- Lavere Omkostninger: Førstevalgs-antibiotika er ofte billigere end alternativerne.
Ofte Stillede Spørgsmål (FAQ)
Er beta-laktam allergier farlige?
Ja, en ægte, alvorlig beta-laktam allergi, kendt som anafylaksi, kan være livstruende. Heldigvis er den ekstremt sjælden. Formålet med de nye retningslinjer er netop at identificere de meget få patienter med høj risiko og skelne dem fra den store majoritet, der sikkert kan modtage medicinen.
Hvad hvis jeg virkelig er allergisk?
Hvis vurderingen viser en høj sandsynlighed for en ægte og alvorlig allergi, vil du IKKE modtage medicinen. Lægerne vil altid vælge et sikkert, alternativt antibiotikum. Patientens sikkerhed er altid førsteprioritet.
Kan man vokse fra en penicillinallergi?
Ja. Som nævnt mister de fleste deres allergi over tid. Selv en bekræftet allergi fra barndommen er sandsynligvis ikke længere aktiv i voksenalderen, hvilket er en af hovedårsagerne til, at en revurdering er så værdifuld.
Hvorfor er det vigtigt at bruge beta-laktam antibiotika, hvis det er muligt?
Fordi de ofte er den mest præcise og effektive løsning. At bruge et bredspektret antibiotikum, når et smalspektret er nok, er som at bruge en hammer til at slå et lille søm i; det virker, men det forårsager unødig skade og øger risikoen for antibiotikaresistens.
Samlet set repræsenterer disse allergivejledninger et stort fremskridt inden for patientsikkerhed og rationel brug af antibiotika. Ved systematisk at udfordre et forældet allergimærkat sikrer hospitalerne, at flere patienter får den bedst mulige behandling, hvilket gavner både den enkelte og samfundet som helhed.
Hvis du vil læse andre artikler, der ligner Beta-laktam Allergi: En Ny Vejledning Forbedrer Plejen, kan du besøge kategorien Allergi.

