23/12/2007
Antipsykotisk medicin er en hjørnesten i behandlingen af alvorlige psykiske lidelser som skizofreni og andre psykoser. Selvom disse lægemidler kan være yderst effektive til at dæmpe symptomer og forbedre livskvaliteten, er de også forbundet med en bred vifte af potentielle bivirkninger. At forstå disse bivirkninger er afgørende for både patienter og pårørende, da det muliggør en bedre dialog med lægen og en mere proaktiv håndtering af behandlingen. Denne artikel giver et omfattende overblik over de bivirkninger, der kan opstå ved brug af antipsykotika.
Neurologiske og Bevægelsesrelaterede Bivirkninger (EPS)
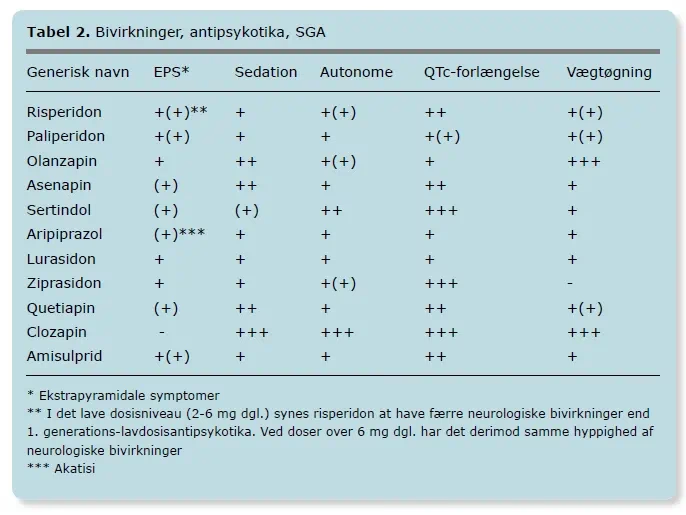
En af de mest kendte grupper af bivirkninger ved antipsykotika er de ekstrapyramidale symptomer (EPS), som påvirker kroppens bevægelsessystem. Disse er især udbredte ved de ældre, 1. generations antipsykotika, men kan også ses ved nyere præparater.
Akut Dystoni
Akut dystoni er en sjælden, men skræmmende bivirkning, der typisk opstår kort efter behandlingsstart eller ved en brat dosisøgning. Den viser sig som pludselige, ufrivillige og vedvarende muskelsammentrækninger. Dette kan føre til unormale kropsholdninger, såsom krampagtig mundåbning, hoveddrejning (torticollis) eller endda kramper i øjenmusklerne (okulogyration). Tilstanden er mest almindelig hos yngre mænd og personer, der ikke tidligere har været i behandling. Heldigvis kan den behandles hurtigt og effektivt med en indsprøjtning af et antiparkinsonmiddel.
Medicin-induceret Parkinsonisme
Symptomer, der minder om Parkinsons sygdom, kan udvikle sig inden for de første uger af behandlingen. Patienten kan opleve rysten (tremor), muskelstivhed (rigiditet), langsomme bevægelser (bradykinesi) og en slæbende gang. Den bedste behandling er at reducere dosis af det antipsykotiske lægemiddel eller skifte til et præparat med lavere risiko for denne bivirkning. Symptomerne forsvinder normalt hurtigt efter seponering, men kan hos ældre vare i flere måneder.
Akatisi
Akatisi er en dybt ubehagelig følelse af indre uro og rastløshed. Personen føler en konstant trang til at bevæge sig og kan ikke sidde stille. Dette kan opleves som en ekstremt forstyrrende bivirkning, der kan forveksles med psykotisk angst. Behandlingen består primært i dosisreduktion eller skift af præparat. I nogle tilfælde kan β-blokkere som propranolol eller benzodiazepiner give kortvarig lindring.
Tardiv Dyskinesi (TD)
Dette er en af de mest alvorlige potentielle bivirkninger, da den kan blive permanent. Tardiv dyskinesi udvikler sig efter længere tids behandling og viser sig som ufrivillige, gentagne bevægelser, oftest i ansigtet, omkring munden og med tungen (smasken, tyggebevægelser, tungekøren). Arme og ben kan også være påvirket. Risikoen er størst ved 1. generations antipsykotika og stiger med behandlingens varighed og dosis. Den bedste forebyggelse er at anvende den lavest mulige effektive dosis i så kort tid som muligt.
Tardiv Dystoni
En sjælden, men potentielt invaliderende sen-bivirkning, der minder om akut dystoni, men er vedvarende. Den involverer langvarige muskelkontraktioner, der kan føre til skæv kropsholdning (Pisa-syndrom) eller vedvarende drejning af nakken (torticollis). Det er afgørende at være opmærksom på tidlige tegn, især ved depotbehandling, så medicinen kan stoppes i tide.
Metaboliske og Hormonelle Bivirkninger
Mange nyere, 2. generations antipsykotika er forbundet med en betydelig risiko for metaboliske bivirkninger, som kan have alvorlige langsigtede konsekvenser for den fysiske sundhed.
Vægtøgning og Overvægt
Vægtøgning er en meget almindelig bivirkning, især ved præparater som clozapin og olanzapin. Dette øger ikke kun risikoen for hjerte-kar-sygdomme, men kan også være stigmatiserende og påvirke patientens selvværd og villighed til at fortsætte behandlingen. Regelmæssig kontrol af vægt, BMI og taljeomfang er derfor en essentiel del af behandlingen. Fokus på sund kost og motion er afgørende for at modvirke denne effekt.
Diabetes Type 2
Risikoen for at udvikle type 2-diabetes er forhøjet ved brug af visse antipsykotika. Dette skyldes en kombination af vægtøgning og en direkte effekt på kroppens insulinfølsomhed. Derfor skal blodsukker (HbA1c) og fedtstoffer i blodet (lipider) måles før behandlingsstart og kontrolleres regelmæssigt undervejs.
Hormonelle Forstyrrelser
Antipsykotika kan øge niveauet af hormonet prolaktin i blodet. Dette kan hos kvinder føre til menstruationsforstyrrelser, mælkeproduktion (galaktoré) og på lang sigt øget risiko for knogleskørhed (osteoporose). Hos mænd kan det medføre nedsat sexlyst, rejsningsproblemer og brystudvikling. Præparater som risperidon og amisulprid er særligt kendt for denne bivirkning.
Kardiovaskulære Risici
Antipsykotika kan påvirke hjertet og blodtrykket, hvilket kræver særlig opmærksomhed, især hos patienter med eksisterende hjertesygdom.
Ortostatisk Hypotension
Dette er et pludseligt blodtryksfald, når man rejser sig hurtigt op, hvilket kan medføre svimmelhed og i værste fald besvimelse. Det ses oftest i starten af behandlingen. Patienten bør rådes til at rejse sig langsomt for at undgå fald.
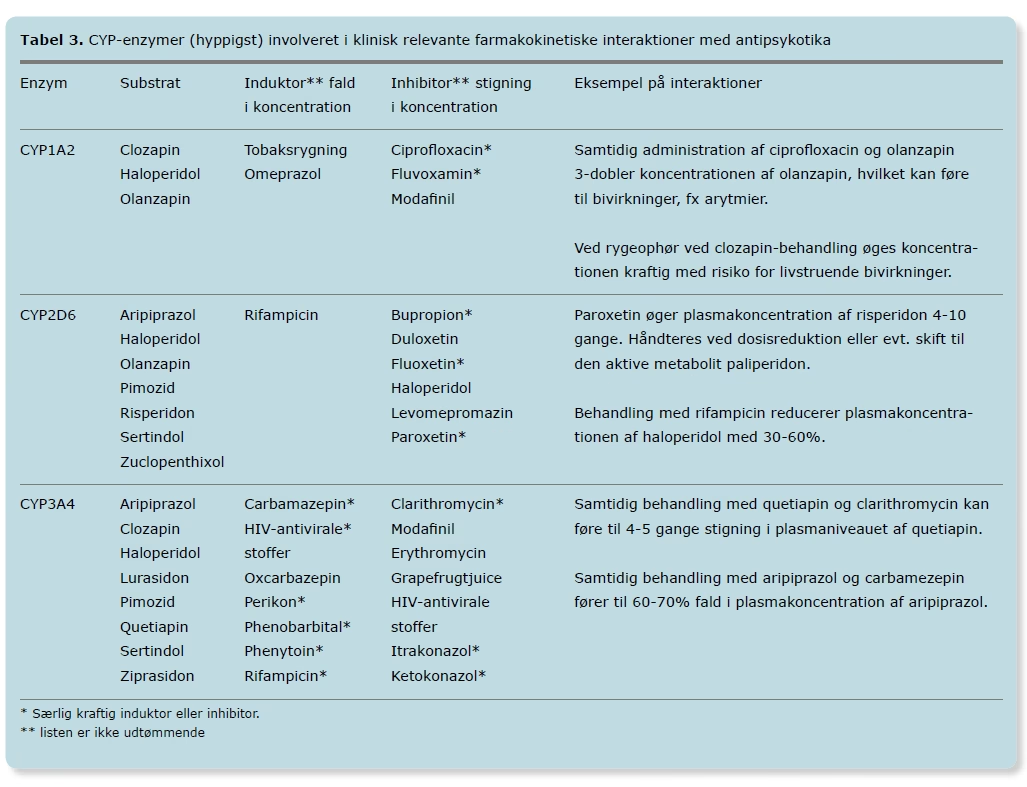
Forlængelse af QT-intervallet
Nogle antipsykotika kan påvirke hjertets elektriske system, hvilket kan ses på et EKG som en forlængelse af QT-intervallet. En markant QTc-forlængelse øger risikoen for en sjælden, men potentielt dødelig hjerterytmeforstyrrelse kaldet Torsades de Pointes. Risikoen er større hos ældre, patienter med hjertesygdom, eller hvis man tager flere lægemidler, der påvirker QT-intervallet. Lægemidler klassificeres ofte efter deres risiko:
| Risikokategori | Eksempler på Antipsykotika | Beskrivelse |
|---|---|---|
| Grønne præparater | - | Ingen kendt risiko for QTc-forlængelse. |
| Gule præparater | Aripiprazol, Olanzapin, Risperidon, Quetiapin (ved lavere doser) | Kan forlænge QTc-intervallet i let grad eller under særlige omstændigheder. Forsigtighed påkrævet. |
| Røde præparater | Haloperidol, Sertindol, Ziprasidon, Quetiapin (ved højere doser) | Kendt for at forlænge QTc-intervallet. Kræver tæt overvågning, ofte med EKG-kontrol. |
Andre Væsentlige Bivirkninger
- Sedation: Træthed og sløvhed er almindeligt, især i starten af behandlingen. Dette kan være ønskeligt ved svær uro, men problematisk i hverdagen. Valg af et mindre sederende præparat kan afhjælpe dette.
- Subjektive bivirkninger: Nogle patienter oplever følelsesmæssig affladning, ligegyldighed eller depression som en bivirkning. Dette skal tages alvorligt, da det kan påvirke livskvaliteten markant.
- Nedsat krampetærskel: Specielt clozapin kan øge risikoen for epileptiske anfald, hvilket kræver forsigtighed hos patienter med epilepsi.
- Agranulocytose: En meget sjælden, men livstruende bivirkning, hvor antallet af hvide blodlegemer falder drastisk. Risikoen er størst ved clozapin, som derfor kræver faste blodprøvekontroller.
- Malignt neuroleptikasyndrom: En ekstremt sjælden, men livsfarlig reaktion, der viser sig ved høj feber, muskelstivhed, bevidsthedsændringer og ustabilt blodtryk. Tilstanden kræver øjeblikkelig seponering af medicinen og akut hospitalsindlæggelse.
Særlige Forholdsregler hos Ældre med Demens
Forskning har vist, at behandling med antipsykotika medfører en øget dødelighed og en forhøjet risiko for blodpropper i hjernen hos ældre med demens. Derfor bør antipsykotika som hovedregel undgås til denne patientgruppe og kun anvendes i korte perioder på tvingende indikation og i lavest mulige dosis, når andre metoder til at håndtere uro og aggression er slået fejl.
Ofte Stillede Spørgsmål (FAQ)
Hvad skal jeg gøre, hvis jeg oplever en bivirkning?
Du skal altid kontakte din behandlende læge. Stop aldrig med din medicin på egen hånd, da dette kan føre til forværring af din psykiske tilstand. Lægen kan vurdere, om dosis skal justeres, om du skal skifte præparat, eller om bivirkningen kan håndteres på anden vis.
Forsvinder bivirkningerne igen?
Mange bivirkninger, som f.eks. træthed og svimmelhed, er mest udtalte i starten og aftager med tiden. Andre, som vægtøgning, kan være vedvarende. Alvorlige bivirkninger som tardiv dyskinesi kan desværre blive permanente, hvilket understreger vigtigheden af tidlig opdagelse og forebyggelse.
Er der forskel på bivirkninger mellem 1. og 2. generations antipsykotika?
Ja, der er en generel forskel. 1. generations (typiske) antipsykotika er primært forbundet med neurologiske bivirkninger som parkinsonisme og tardiv dyskinesi. 2. generations (atypiske) antipsykotika har generelt en lavere risiko for disse, men en højere risiko for metaboliske bivirkninger som vægtøgning og diabetes.
Kan man undgå bivirkninger helt?
Det er desværre sjældent muligt at undgå alle bivirkninger. Målet med behandlingen er at finde det præparat og den dosis, der giver den bedste symptomkontrol med de færrest mulige og mest acceptable bivirkninger for den enkelte patient. En tæt og åben dialog med din læge er den bedste vej til at opnå denne balance.
Hvis du vil læse andre artikler, der ligner Antipsykotika: En Komplet Guide til Bivirkninger, kan du besøge kategorien Sundhed.