20/09/2023
Det amerikanske sundhedssystem, der i forvejen er komplekst og markant anderledes end det danske, har for nylig gennemgået en af de mest betydningsfulde lovændringer i nyere tid. Præsident Trump har underskrevet en omfattende budgetlov, ofte omtalt som "The One, Big, Beautiful Bill Act" (OBBBA), som introducerer vidtrækkende reformer. Loven sigter mod at omstrukturere finansieringen af sundhedsydelser, ændre adgangen til offentlige forsikringsprogrammer og give patienterne nye værktøjer til at håndtere deres sundhedsudgifter. Men bag løfterne om øget frihed og kontrol for patienten ligger der også forudsigelser om massive nedskæringer og en stigning i antallet af uforsikrede amerikanere. Denne artikel vil dykke ned i lovens detaljer og analysere dens potentielle konsekvenser for patienter, hospitaler og det samlede amerikanske sundhedsvæsen.
Hvad indebærer "The One, Big, Beautiful Bill Act"?
På overfladen præsenteres OBBBA som en lov, der styrker patientens position. Fortalere, herunder en række konservative tænketanke og politiske organisationer, fremhæver tre centrale elementer: udvidelsen af sundhedsopsparingskonti (Health Savings Accounts - HSAs), fremme af direkte primærpleje-aftaler (Direct Primary Care - DPC) og permanentgørelsen af adgang til telemedicinske konsultationer før selvrisikoen er betalt. Ideen er at give amerikanerne mere fleksibilitet og kontrol over deres egne sundhedsudgifter ved at reducere forsikringsselskabernes rolle som mellemmænd.
Men under disse patientrettede initiativer gemmer der sig en barsk økonomisk virkelighed. Ifølge uafhængige analyser, herunder fra det partipolitisk uafhængige Congressional Budget Office (CBO), vil loven medføre nedskæringer i de føderale sundhedsprogrammer på omkring 1 billion dollars over det næste årti. Størstedelen af disse besparelser, mindst 940 milliarder dollars, kommer fra Medicaid, det offentlige sundhedsprogram for amerikanere med lav indkomst. CBO forudser, at loven vil resultere i, at næsten 12 millioner flere mennesker vil stå uden sundhedsforsikring i 2034.
Drastiske Ændringer i Medicaid-programmet
Medicaid er hjørnestenen i det amerikanske sikkerhedsnet for de mest sårbare borgere. Den nye lov introducerer flere fundamentale ændringer, som vil omdefinere, hvem der er berettiget til hjælp, og hvordan den ydes.

- Indførelse af arbejdskrav: Voksne mellem 19 og 64 år uden handicap eller forsørgerpligt skal nu dokumentere mindst 80 timers arbejde eller anden kvalificerende aktivitet om måneden for at bevare deres Medicaid-dækning. Dette er et markant skifte, som kritikere frygter vil fjerne dækningen for mange, der arbejder i ustabile jobs eller har uformelle omsorgsforpligtelser.
- Hyppigere kontrol af berettigelse: Voksne, der er dækket under den såkaldte ACA-udvidelse af Medicaid, skal have deres berettigelse revurderet hver sjette måned i stedet for årligt. Dette øger den administrative byrde og risikoen for, at folk mister dækningen på grund af papirarbejde.
- Øget egenbetaling: Loven indfører en egenbetaling på op til 35 dollars pr. ydelse for Medicaid-modtagere med indkomster over den føderale fattigdomsgrænse. Selvom beløbet kan virke lille, kan det udgøre en betydelig barriere for adgang til nødvendig pleje for en familie med lav indkomst.
- Begrænsninger for immigranter og udbyderskatter: Loven forbyder Medicaid-betalinger for de fleste lovligt tilstedeværende immigranter og begrænser delstaternes mulighed for at bruge såkaldte "provider taxes" – en afgift på sundhedsudbydere – til at finansiere deres andel af Medicaid. Dette vil lægge et yderligere pres på hospitalernes økonomi.
Konsekvenser for Medicare og Hospitalernes Overlevelse
Mens Medicaid rammes hårdest, påvirker loven også Medicare, programmet for ældre og handicappede. Loven indeholder en mindre stigning i refusionen til læger i 2026, men den udløser samtidig potentielle automatiske nedskæringer under den såkaldte PAYGO-lov, som kan føre til en generel reduktion på 4% i betalinger til hospitaler og andre udbydere. Historisk set har Kongressen undgået disse automatiske nedskæringer, men truslen skaber usikkerhed.
For hospitalerne er situationen alvorlig. En stigning i antallet af uforsikrede patienter betyder en direkte stigning i ukompenseret pleje – regninger, som hospitalerne aldrig får betalt. Dette lægger et enormt pres på deres budgetter. Analyser viser, at omkring 4 ud af 10 amerikanske hospitaler allerede i 2023 havde negative driftsmarginer. Særligt sårbare er landdistriktshospitaler, som ofte er den eneste sundhedsudbyder i store geografiske områder.
Sammenligning af Hospitalers Finansielle Situation (2023)
| Hospitaltype | Andel med Negativ Driftsmargin |
|---|---|
| Alle Hospitaler | 39% |
| Byhospitaler | 35% |
| Landdistriktshospitaler | 44% |
| Hospitaler med høj andel af Medicaid-patienter | 45% |
Som tabellen viser, er hospitaler i landdistrikter og dem, der betjener mange Medicaid-patienter, allerede i en presset økonomisk situation. OBBBA's nedskæringer og den forventede stigning i ukompenseret pleje kan blive det sidste søm i kisten for mange af disse vitale institutioner, hvilket kan føre til service-nedlukninger eller endda komplette hospitalslukninger.

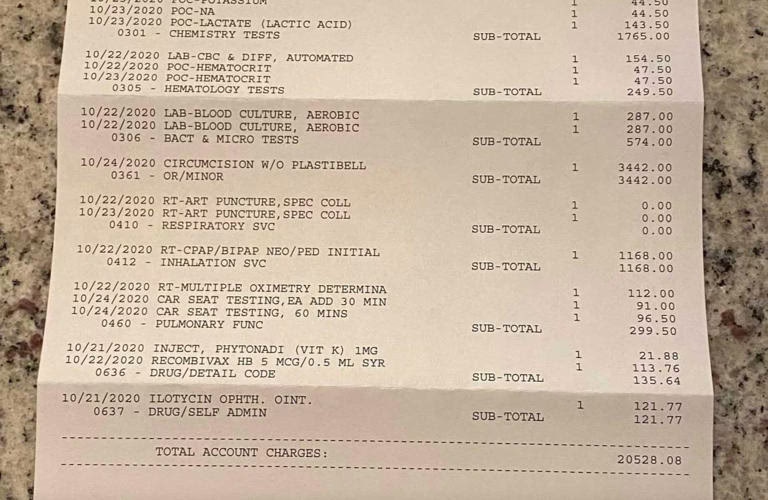
Forståelse af de Astronomiske Amerikanske Lægeregninger
For en dansk læser kan det være svært at forstå omfanget af de økonomiske risici, der er forbundet med at blive syg i USA. En enkelt dags hospitalsophold kan i gennemsnit koste over 3.000 dollars, og komplekse operationer som en hjertetransplantation kan overstige 1,3 millioner dollars. Selv med forsikring kan egenbetaling, selvrisiko og dækningslofter føre til en overvældende gæld.
Det er i denne kontekst, at medicinsk gæld er blevet en national krise, og det er den primære årsag til personlig konkurs for 67% af de amerikanere, der ansøger. Selvom love som "No Surprises Act" forsøger at beskytte patienter mod uventede regninger fra behandlere uden for deres netværk, er systemet fortsat uigennemskueligt. Den nye lovs fokus på sundhedsopsparingskonti (HSAs) og Direct Primary Care (DPC) er et forsøg på at give patienterne værktøjer til at navigere i dette dyre landskab. En HSA er en skattebegunstiget opsparingskonto, der kan bruges til medicinske udgifter, mens DPC er en abonnementsmodel, hvor patienter betaler en fast månedlig ydelse til deres læge for grundlæggende pleje. Disse modeller kan dog primært hjælpe dem, der allerede har en stabil indkomst og en forsikring, og de løser ikke det grundlæggende problem for de millioner, der risikerer at miste deres dækning helt.
Ofte Stillede Spørgsmål
Hvem bliver hårdest ramt af denne nye lov?
De hårdest ramte grupper forventes at være lavindkomstfamilier, der er afhængige af Medicaid, især voksne i stater, der har udvidet programmet. Også visse immigrantgrupper og beboere i landdistrikter, hvor hospitaler kan blive tvunget til at lukke, vil mærke konsekvenserne markant.

Er der nogen positive aspekter ved loven?
Fortalere for loven peger på øget personlig frihed og valgmuligheder. Udvidelsen af adgangen til sundhedsopsparingskonti (HSAs) og fremme af Direct Primary Care (DPC) giver nogle patienter, typisk dem med privat, arbejdsgiverbaseret forsikring, nye og potentielt billigere måder at administrere deres sundhedsudgifter på, især for rutinemæssig pleje.
Hvad betyder det at være "uforsikret" i USA?
At være uforsikret i USA betyder, at man selv skal betale den fulde pris for al sundhedspleje. Da priserne er ekstremt høje og uigennemskuelige, kan selv en mindre skade eller sygdom føre til en uoverskuelig medicinsk gæld, som kan resultere i personlig konkurs og årelang økonomisk usikkerhed.
Hvordan påvirker loven hospitaler mere præcist?
Loven forventes at øge hospitalernes økonomiske byrde på to fronter. For det første vil flere uforsikrede patienter føre til mere ubetalt pleje (uncompensated care). For det andet begrænser loven staternes mulighed for at bruge udbyderskatter til at øge Medicaid-betalinger til hospitaler. Samlet set kan dette pres føre til nedskæringer i ydelser, personalefyringer og i værste fald lukning af hospitaler.
Hvis du vil læse andre artikler, der ligner USA's Nye Sundhedslov: En Dybdegående Analyse, kan du besøge kategorien Sundhed.

