27/03/2011
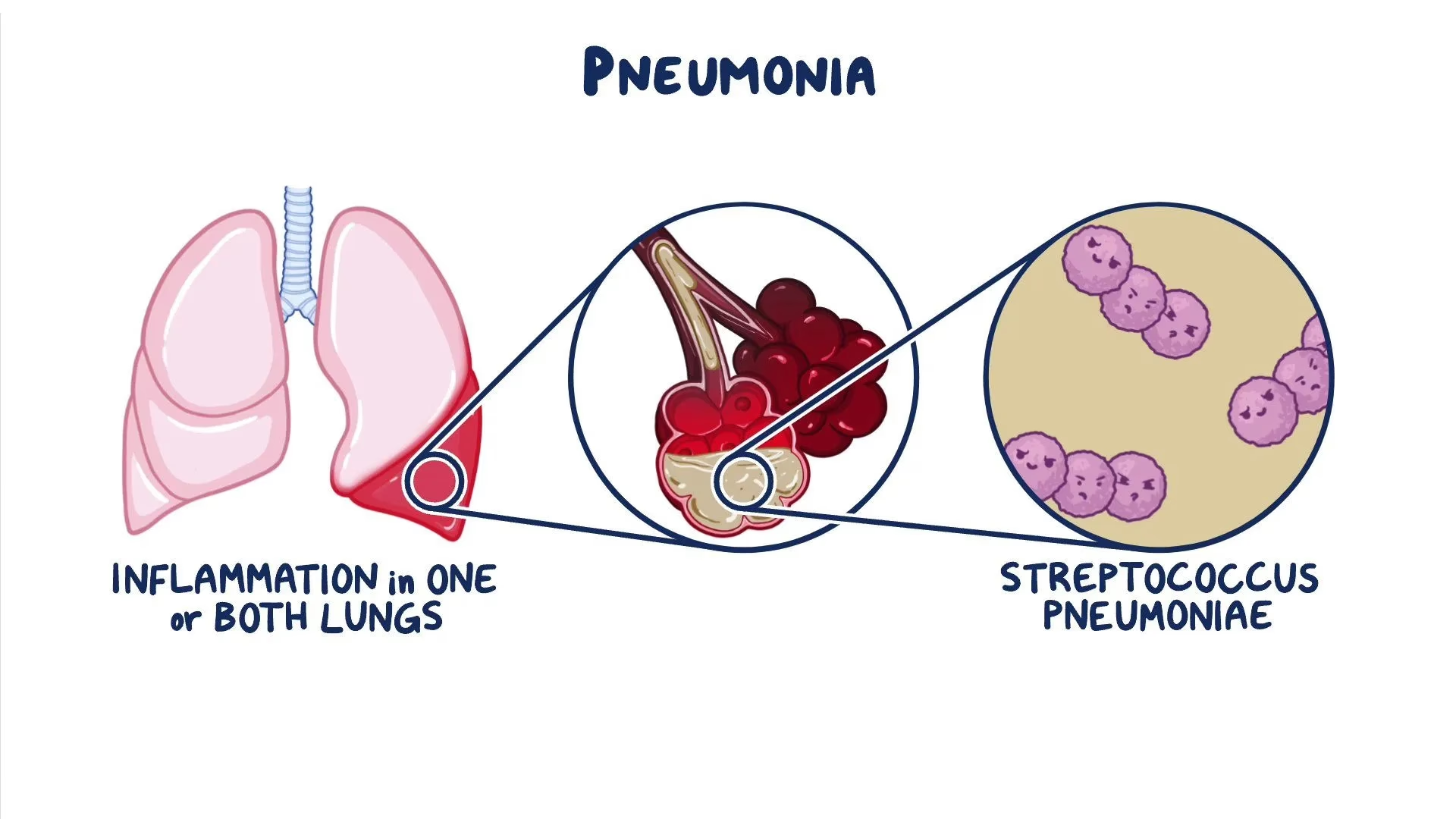
Hospitalserhvervet lungebetændelse, ofte forkortet HAP (fra engelsk: Hospital-Acquired Pneumonia), er en alvorlig nedre luftvejsinfektion, som en patient pådrager sig under et hospitalsophold. Per definition er det en lungebetændelse, der ikke var til stede eller i inkubationsfasen ved indlæggelsestidspunktet. Denne type infektion er desværre ikke ualmindelig og udgør den næsthyppigste årsag til hospitalserhvervede infektioner. Med en dødelighedsrate, der svinger mellem 20% og 50%, er det en tilstand, der tages yderst alvorligt i sundhedsvæsenet. Størstedelen af disse infektioner skyldes bakterier, som trives i hospitalsmiljøet og ofte er mere resistente over for behandling end de bakterier, vi møder i samfundet.

Hvad er Hospitalserhvervet Lungebetændelse (HAP) præcist?
For at en lungebetændelse kan klassificeres som hospitalserhvervet (også kaldet nosokomiel pneumoni), skal den udvikle sig 48 timer eller mere efter, at patienten er blevet indlagt på hospitalet. Dette tidskriterium er afgørende for at skelne den fra en samfundserhvervet lungebetændelse, som patienten måtte have haft med sig ved ankomsten.
En særlig og alvorlig undergruppe af HAP er respiratorassocieret lungebetændelse (VAP - Ventilator-Associated Pneumonia). VAP opstår hos patienter på intensivafdelinger, der er afhængige af en respirator til at trække vejret. Definitionen på VAP er en lungebetændelse, der udvikler sig mere end 48 til 72 timer efter, at patienten er blevet intuberet (har fået et rør i luftvejene). Det anslås, at mellem 10% og 20% af patienter, der modtager mekanisk ventilation i mere end to døgn, udvikler denne komplikation.
Almindelige årsager og smittekilder
De mikroorganismer, der forårsager HAP og VAP, er ofte anderledes og mere aggressive end dem, der forårsager lungebetændelse uden for hospitalet. De mest almindelige syndere er:
- Aerobe gramnegative baciller: Denne gruppe inkluderer bakterier som Pseudomonas aeruginosa, Escherichia coli (E. coli), Klebsiella pneumoniae, Enterobacter-arter og Acinetobacter-arter.
- Grampositive kokker: Her er den mest kendte Staphylococcus aureus, som også omfatter den frygtede methicillin-resistente variant, MRSA. Streptococcus-arter er også en del af denne gruppe.
Mønsteret af de forårsagende patogener kan variere betydeligt fra hospital til hospital og endda fra afdeling til afdeling. Dette skyldes forskelle i den lokale bakterieflora på hospitalet samt patientens individuelle helbredstilstand og risikofaktorer.
Udbredelse og konsekvenser
HAP er en betydelig byrde for sundhedssystemet. Sygdommen forekommer med en rate på 5 til 10 tilfælde per 1000 hospitalsindlæggelser og betragtes som den hyppigste hospitalserhvervede infektion i både Europa og USA. Situationen er særligt kritisk på intensivafdelinger (ICU), hvor over 90% af alle lungebetændelsestilfælde rammer patienter, der er intuberet og modtager mekanisk ventilation. Denne statistik understreger, hvor sårbar denne patientgruppe er.
Hvordan stilles diagnosen? En kompleks proces
At stille en præcis diagnose for HAP er en udfordring, og der findes ingen enkeltstående, perfekt metode. Diagnosen bygger på en kombination af kliniske observationer, billeddiagnostik og laboratorieanalyser.

Klinisk Evaluering
Ifølge retningslinjer fra førende infektionsmedicinske selskaber baseres diagnosen på tilstedeværelsen af et nyt infiltrat (en plet eller et område) på et røntgenbillede af lungerne, kombineret med kliniske tegn på, at infiltratet skyldes en infektion. Disse tegn inkluderer:
- Nyopstået feber
- Purulent (pus-holdigt) opspyt
- Leukocytose (forhøjet antal hvide blodlegemer)
- Fald i iltmætningen
Et scoringssystem kaldet CPIS (Clinical Pulmonary Infection Score) kan bruges til at understøtte diagnosen, men selvom det er følsomt, mangler det specificitet. Det betyder, at det kan føre til unødvendig behandling med antibiotika, da andre tilstande kan give lignende symptomer.
Bakteriologisk Evaluering
For at bekræfte infektionen og identificere den specifikke bakterie er det afgørende at indsamle prøver fra de nedre luftveje. Metoderne varierer afhængigt af, om patienten er i respirator eller ej.
For patienter med VAP (i respirator):
- Blind trakeobronkial aspiration (TBAS): En non-invasiv metode, hvor et tyndt kateter føres ned i luftrøret via respiratorslangen for at suge sekret op. Fordelen er, at den er relativt skånsom. Ulempen er, at den er 'blind' og kan overse infektionen eller blive forurenet af bakterier fra de øvre luftveje.
- Bronkoskopi med bronkoalveolær lavage (BAL): En mere præcis metode, hvor en læge fører et bronkoskop (en tynd kikkert) ned i de lungesegmenter, der ser inficerede ud på røntgenbilledet. Her skylles med saltvand, som derefter suges op til analyse. Dette mindsker risikoen for falsk-negative resultater, men proceduren er mere invasiv og kan midlertidigt forværre patientens iltning.
- Beskyttet prøvebørste (PSB): En lille børste føres gennem bronkoskopet i en beskyttende kappe. Børsten skubbes først ud, når den er på plads i de dybe luftveje, hvilket minimerer risikoen for forurening fra de øvre luftveje.
For patienter med HAP (ikke i respirator):
Her anvendes mindre invasive metoder:
- Spontan ekspektoration (patienten hoster selv slim op).
- Induceret sputum (patienten inhalerer en saltopløsning for at fremprovokere hoste).
- Nasotrakeal sugning (hvis patienten ikke kan samarbejde om at hoste).
Nedenfor er en tabel, der sammenligner de invasive metoder til diagnostik af VAP:
| Metode | Beskrivelse | Fordele | Ulemper |
|---|---|---|---|
| Blind trakeobronkial aspiration (TBAS) | Et kateter føres blindt ned i luftrøret for at opsamle sekret. | Non-invasiv, hurtig, nem at udføre. | Høj risiko for forurening, kan give falsk-positive/negative resultater. |
| Bronkoalveolær lavage (BAL) | Målrettet skylning af et specifikt lungeafsnit via bronkoskop. | Meget specifik, giver et godt billede af infektionen i det berørte område. | Invasiv, kræver specialudstyr, kan forværre iltmangel. |
| Beskyttet prøvebørste (PSB) | En beskyttet børste opsamler celler dybt i luftvejene. | Undgår forurening fra øvre luftveje, høj specificitet. | Invasiv, teknisk krævende, mindre prøvemateriale. |
Analyse af prøver: Fra mikroskop til molekylærbiologi
Når en prøve er indsamlet, sendes den til laboratoriet for mikroskopisk analyse og dyrkning.
Mikroskopisk Analyse: En Gram-farvning af prøven kan hurtigt give et fingerpeg om, hvilken type bakterie der er tale om (f.eks. grampositive kokker eller gramnegative stave) og om der er mange hvide blodlegemer (neutrofile), hvilket indikerer en infektion. Dette hjælper lægen med at vælge en indledende, bredspektret antibiotikabehandling, mens man venter på endelige resultater.
Kvantitative Dyrkninger: Prøven dyrkes for at se, hvor mange bakterier der vokser frem. Der er fastsat specifikke tærskelværdier for, hvornår et bakterietal anses for at være tegn på en reel infektion. For eksempel betragtes over 1.000.000 kolonidannende enheder (CFU)/mL i en trakealaspiratprøve som signifikant.
Nye Molekylære Tests: Moderne teknologi som multiplex PCR-assays kan på få timer identificere DNA fra en lang række bakterier og samtidig teste for gener, der giver resistens over for antibiotika. Disse tests revolutionerer diagnostikken, da de giver et hurtigere og mere præcist grundlag for at vælge den korrekte behandling.
Tidspunkt for debut: En vigtig faktor
Tidspunktet for, hvornår lungebetændelsen opstår, er en vigtig variabel. Man skelner mellem tidlig og sen debut. Tidlig debut defineres som en lungebetændelse, der opstår inden for de første fire dage af hospitalsindlæggelsen. Denne skelnen er vigtig, fordi tidlig debut ofte er forårsaget af mindre resistente bakterier, mens sen debut er forbundet med mere multiresistente organismer og har en dårligere prognose.
Ofte Stillede Spørgsmål (OSS)
Hvad er forskellen på almindelig lungebetændelse og hospitalserhvervet lungebetændelse?
Den primære forskel er smittestedet og de involverede bakterier. Almindelig lungebetændelse erhverves i samfundet og skyldes ofte bakterier som pneumokokker. Hospitalserhvervet lungebetændelse opstår på hospitalet og skyldes ofte mere resistente bakterier, der trives i hospitalsmiljøet, hvilket gør behandlingen mere kompliceret.
Hvem har størst risiko for at udvikle HAP?
Patienter med svækket immunforsvar, ældre, patienter der har gennemgået nylig kirurgi, og især patienter på intensivafdelinger, der er i respirator, har den højeste risiko.
Kan HAP forebygges?
Selvom det ikke altid kan undgås, kan risikoen reduceres betydeligt. Vigtige forebyggende tiltag inkluderer streng håndhygiejne blandt personalet, at hæve hovedgærdet på sengen for respiratorpatienter, god mundhygiejne for at reducere bakterier i munden, og at minimere den tid, en patient tilbringer i respirator.
Hvis du vil læse andre artikler, der ligner Hospitalserhvervet lungebetændelse: En dybdegående guide, kan du besøge kategorien Sundhed.