03/12/2000
Overgangen fra hospital til hjem er en kritisk fase i en patients helbredelsesrejse. En vellykket udskrivning kan markant forbedre patientresultater, øge tilfredsheden og reducere risikoen for dyre og belastende genindlæggelser. Desværre er processen ofte fragmenteret og forhastet, hvilket efterlader patienter og deres pårørende forvirrede og usikre. En robust og gennemtænkt udskrivningsstrategi er derfor ikke en luksus, men en fundamental nødvendighed i moderne sundhedspleje. Denne artikel præsenterer en model for, hvordan hospitaler kan konceptualisere og implementere en omfattende strategi for udskrivningsforberedelse, der sikrer opmærksomhed på alle de processer, der er nødvendige for en sikker og effektiv overgang.
Hvad definerer en succesfuld udskrivningsproces?
En udskrivningsproces er meget mere end blot den administrative handling at forlade hospitalet. Det er en omhyggeligt planlagt og koordineret række af handlinger, der begynder ved patientens indlæggelse og fortsætter efter, at patienten er kommet hjem. Målet er at sikre, at patienten har den viden, de færdigheder og de ressourcer, der er nødvendige for at fortsætte deres helbredelse sikkert i vante omgivelser. En optimeret proces fokuserer på at forebygge komplikationer, medicinfejl og uplanlagte besøg på skadestuen, hvilket i sidste ende fører til bedre langsigtede sundhedsresultater.
Nøglekomponenter i en effektiv udskrivningsstrategi
For at opbygge en omfattende strategi skal hospitaler fokusere på flere kernekomponenter, der arbejder sammen for at skabe en gnidningsfri overgang for patienten. Disse komponenter udgør fundamentet for en patientcentreret tilgang.
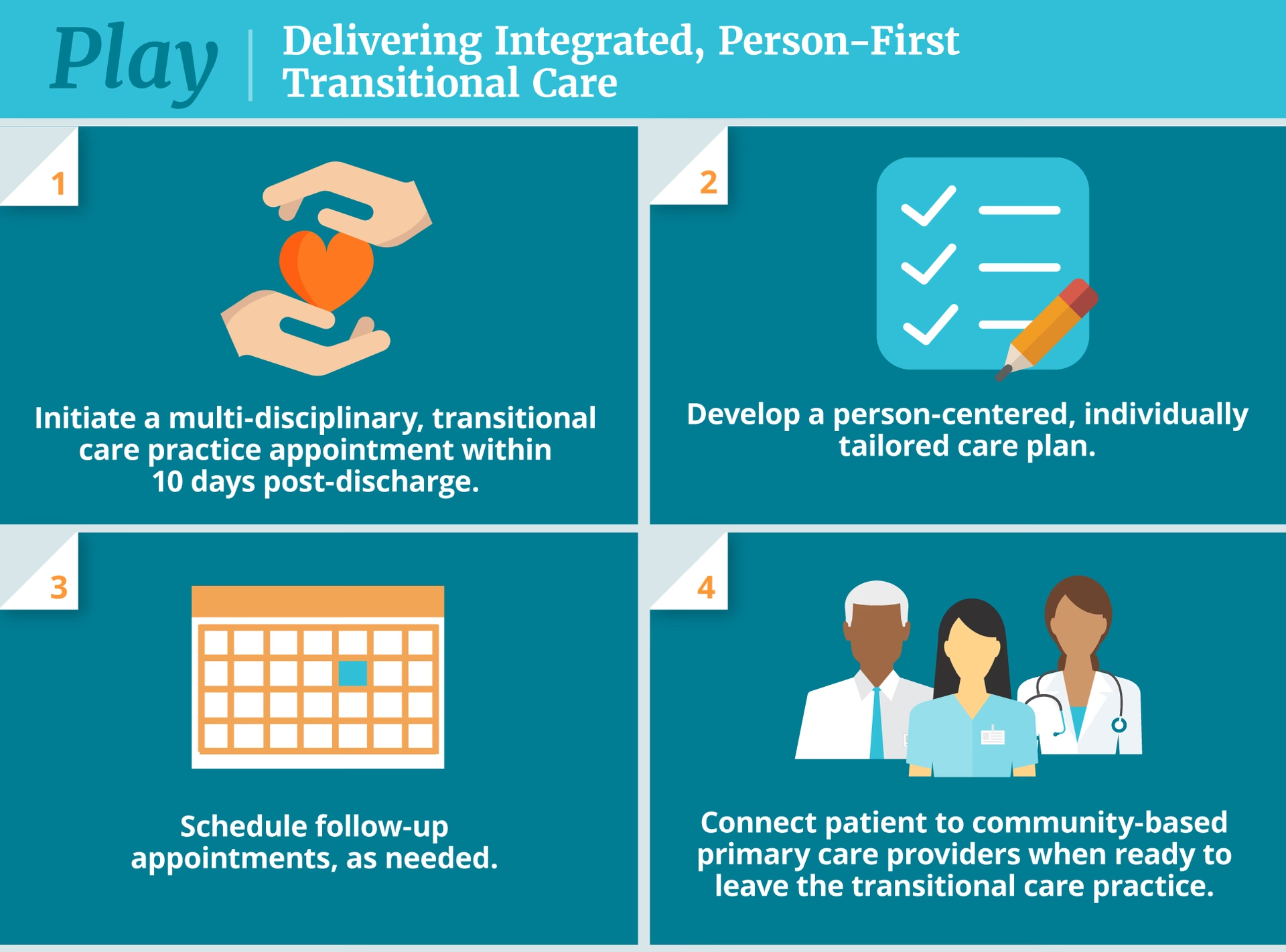
1. Tidlig og løbende planlægning
Den største fejl i mange traditionelle udskrivningsmodeller er, at planlægningen starter for sent – ofte på selve udskrivningsdagen. Effektiv planlægning skal begynde inden for 24-48 timer efter indlæggelsen. Dette indebærer en tidlig vurdering af patientens medicinske behov, sociale situation, hjemmemiljø og støttenetværk. Ved at identificere potentielle barrierer tidligt – såsom manglende transport, et hjem med trapper for en patient med nedsat mobilitet, eller mangel på pårørende til at hjælpe – kan teamet proaktivt finde løsninger, længe før udskrivningsdagen oprinder.
2. Patient- og pårørendeuddannelse
Viden er magt, især når det kommer til helbredelse. Patienter og deres familier skal have en dybdegående forståelse af deres helbredstilstand. Denne patientuddannelse skal være mere end blot en hurtig gennemgang af en pjece. Den bør omfatte:
- Sygdomsforståelse: En klar forklaring på diagnosen på et letforståeligt sprog.
- Medicininstruktion: En detaljeret gennemgang af hver medicin, herunder formål, dosis, tidspunkt og potentielle bivirkninger.
- Advarselssignaler: En liste over symptomer, der kræver øjeblikkelig kontakt til læge eller skadestue.
- Kost- og livsstilsråd: Konkrete anvisninger på, hvad patienten må og ikke må spise eller gøre.
- Opfølgningsaftaler: Information om, hvornår og hvor patienten skal til opfølgende kontrol.
En effektiv metode til at sikre forståelse er "Teach-Back"-metoden, hvor sundhedspersonalet beder patienten eller pårørende om at forklare instruktionerne med deres egne ord. Dette afslører eventuelle misforståelser, som kan rettes med det samme.
3. Omfattende medicinafstemning
Medicinfejl er en af de hyppigste årsager til genindlæggelser. En grundig medicinafstemning er derfor afgørende. Processen indebærer tre trin: 1) At indhente en komplet liste over den medicin, patienten tog før indlæggelsen. 2) At sammenligne denne liste med den medicin, der er ordineret under indlæggelsen og ved udskrivningen. 3) At afstemme eventuelle uoverensstemmelser og skabe én enkelt, korrekt og opdateret medicinliste. Denne proces bør ideelt set involvere en farmaceut, som kan give patienten dybdegående rådgivning.
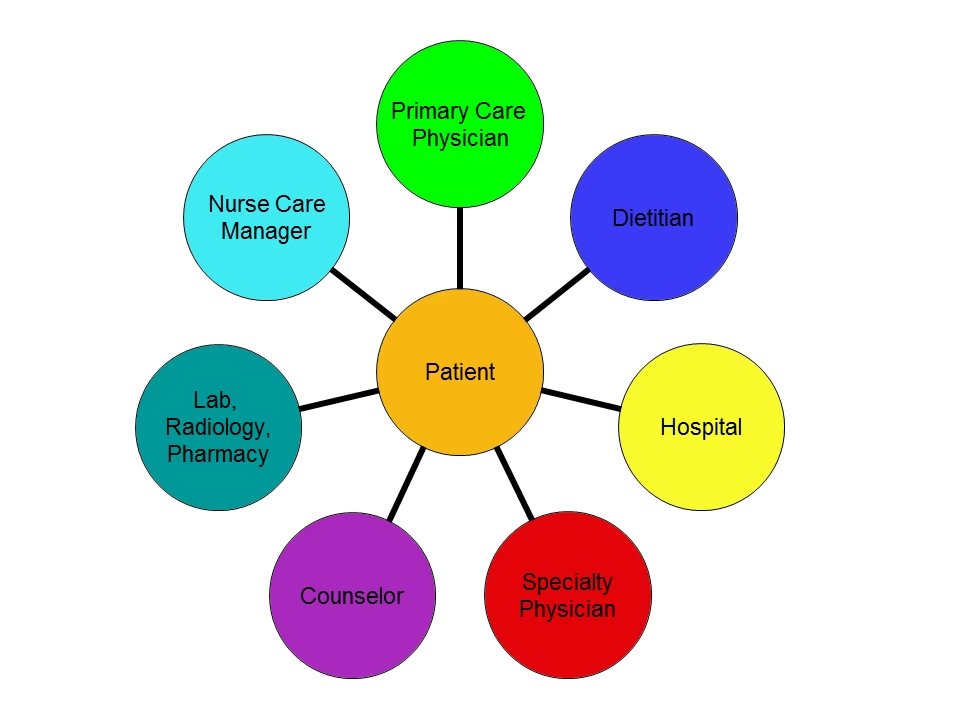
4. Tværfagligt samarbejde og kommunikation
En vellykket udskrivning er et resultat af stærkt teamwork. Læger, sygeplejersker, farmaceuter, socialrådgivere, fysio- og ergoterapeuter skal have en åben og effektiv kommunikation. Regelmæssige tværfaglige møder for at drøfte patientens fremskridt og udskrivningsplan kan sikre, at alle er på samme side, og at ingen detaljer overses. Det er også afgørende, at der er en klar overlevering af information til patientens egen læge og eventuel hjemmepleje for at sikre kontinuitet i plejen.
5. Koordinering af opfølgende pleje
At sende en patient hjem uden en plan for opfølgning er som at lade dem sejle i en båd uden ror. Hospitalet har et ansvar for at sikre, at den videre pleje er på plads. Dette inkluderer at booke den første opfølgende aftale hos egen læge eller specialist, inden patienten forlader hospitalet. Hvis der er behov for hjemmepleje, rehabilitering eller medicinsk udstyr, skal dette være arrangeret og bekræftet på forhånd.
Innovative roller og teknologiske løsninger
For at styrke udskrivningsprocessen har mange hospitaler udviklet nye roller og taget teknologi i brug.
- Udskrivningskoordinatorer: En dedikeret medarbejder (ofte en sygeplejerske eller socialrådgiver), hvis primære rolle er at orkestrere hele udskrivningsprocessen for komplekse patienter. De fungerer som det centrale bindeled mellem patienten, hospitalets team og de eksterne sundhedsaktører.
- Farmaceut-ledet rådgivning: At have en klinisk farmaceut til at gennemgå medicinlisten ved sengen med patienten lige før udskrivning har vist sig at reducere medicinfejl dramatisk.
- Opfølgende opkald: Et simpelt telefonopkald fra en sygeplejerske 2-3 dage efter udskrivning kan gøre en enorm forskel. Det giver patienten mulighed for at stille spørgsmål, der er opstået derhjemme, og det giver sygeplejersken mulighed for at tjekke, om alt går som planlagt.
- Telehealth: Brug af telehealth-løsninger som video-konsultationer kan give patienter i landdistrikter eller med transportvanskeligheder adgang til opfølgende pleje. Det kan også bruges til at overvåge patienter med kroniske sygdomme eksternt.
Sammenligning: Traditionel vs. Optimeret Udskrivning
Forskellen mellem en forældet og en moderne tilgang til udskrivning er markant. Nedenstående tabel illustrerer de vigtigste forskelle:
| Aspekt | Traditionel Udskrivning | Optimeret Udskrivning |
|---|---|---|
| Planlægningsstart | På udskrivningsdagen, ofte forhastet. | Inden for 24-48 timer efter indlæggelse. |
| Patientinvolvering | Passiv modtager af information. | Aktiv partner i planlægningen og beslutningstagningen. |
| Kommunikation | Fragmenteret og ofte kun inden for egen faggruppe. | Koordineret, tværfaglig og kontinuerlig. |
| Opfølgning | Overladt til patienten selv at arrangere. | Proaktivt planlagt (aftaler booket, opkald planlagt). |
| Medicin | Recept udleveres med begrænset forklaring. | Fuld medicinafstemning og dybdegående rådgivning. |
Ofte Stillede Spørgsmål (FAQ)
Hvorfor er en god udskrivningsproces så vigtig?
En velstruktureret udskrivningsproces er afgørende for at forbedre patientsikkerhed. Den reducerer risikoen for medicinfejl, faldulykker og infektioner efter udskrivning. Desuden har studier vist, at det markant kan sænke antallet af genindlæggelser, hvilket sparer sundhedsvæsenet for store summer og skåner patienterne for unødvendige hospitalsophold.
Hvem har ansvaret for min udskrivning?
Ansvaret er delt. Det er et teamarbejde, der involverer læger, sygeplejersker, farmaceuter og andre relevante sundhedsprofessionelle. Men vigtigst af alt er du, som patient, og dine pårørende centrale deltagere i processen. I nogle tilfælde vil en udskrivningskoordinator have det overordnede ansvar for at sikre, at alle dele af planen hænger sammen.
Hvad kan jeg selv gøre for at sikre en god udskrivning?
Vær proaktiv. Stil spørgsmål, indtil du forstår svarene. Bed om at få information på skrift. Sørg for at vide, hvem du skal kontakte, hvis der opstår problemer eller spørgsmål, efter du er kommet hjem. Involvér gerne en pårørende, som kan fungere som et ekstra par ører og øjne under udskrivningssamtalen.
Hvad indeholder en god skriftlig udskrivningsplan?
En god plan er skrevet i et klart og letforståeligt sprog. Den bør indeholde: en opdateret medicinliste, en oversigt over alle opfølgningsaftaler (med navne, datoer og telefonnumre), kost- og aktivitetsrestriktioner, en liste over advarselssignaler, og et direkte telefonnummer, du kan ringe til med spørgsmål de første par dage efter udskrivningen.
Hvis du vil læse andre artikler, der ligner Sådan forbedres hospitalsudskrivninger markant, kan du besøge kategorien Sundhed.