25/12/2010
Medicinsk cannabis er blevet et emne af stigende interesse for både patienter og sundhedspersonale. I takt med at lovgivningen ændrer sig globalt, åbnes der nye muligheder for behandling af en række lidelser, hvor konventionel medicin måske ikke har haft den ønskede effekt. Men hvad er medicinsk cannabis egentlig? Hvordan virker det, hvad siger videnskaben, og hvilke risici er forbundet med brugen? Denne artikel giver dig en omfattende guide til at forstå de komplekse aspekter af medicinsk cannabis, fra de aktive stoffer til den praktiske anvendelse og sikkerhedsovervejelser.
Hvad er Medicinsk Cannabis?
Begrebet "medicinsk cannabis" dækker over en række cannabisbaserede produkter, der anvendes til terapeutiske formål. Cannabisplanten indeholder hundredvis af bioaktive forbindelser, men de to mest kendte og undersøgte aktive stoffer, der anvendes medicinsk, er THC (delta-9-tetrahydrocannabinol) og CBD (cannabidiol). Disse stoffer, kendt som cannabinoider, interagerer med kroppens endocannabinoide system, et komplekst netværk af receptorer (primært CB1 og CB2), der spiller en rolle i reguleringen af alt fra smerte og humør til appetit og søvn.
Det er afgørende at skelne mellem de to primære cannabinoider:
- THC (Tetrahydrocannabinol): Dette er den primære psykoaktive komponent i cannabis, som er ansvarlig for den euforiserende "høje" følelse, der ofte forbindes med rekreativ brug. Terapeutisk set har THC vist sig at have smertestillende, kvalmestillende og appetitstimulerende egenskaber.
- CBD (Cannabidiol): I modsætning til THC er CBD ikke-psykoaktivt i typiske doser. Det skaber ikke en følelse af at være "høj". Forskning tyder på, at CBD kan have antiinflammatoriske, angstdæmpende, antipsykotiske og antiepileptiske virkninger. CBD kan også modvirke nogle af de uønskede bivirkninger fra THC, såsom angst og hukommelsesbesvær.
Medicinske cannabisprodukter varierer meget i deres sammensætning og kan indeholde primært THC, primært CBD eller en kombination af begge i forskellige forhold. Denne balance er afgørende for produktets terapeutiske effekt og bivirkningsprofil.
Typer af Medicinske Cannabisprodukter
Når en læge ordinerer medicinsk cannabis, kan det være i flere forskellige former. Det er vigtigt at skelne mellem disse og de uregulerede produkter, der sælges online eller i helsekostbutikker.

- Plante-baserede produkter: Disse er fremstillet direkte fra cannabisplanten. De kan komme som tørrede blomster, der skal vaporiseres (inhaleres som damp, rygning frarådes), eller som olier og ekstrakter til oral indtagelse. Disse produkter kan være "fuldspektrum", hvilket betyder, at de indeholder en bred vifte af plantens cannabinoider og terpener, som nogle mener virker synergistisk (den såkaldte "entourage-effekt").
- Syntetiske cannabinoider: Disse er laboratoriefremstillede lægemidler, der efterligner virkningen af THC. Eksempler inkluderer dronabinol og nabilon, som er godkendt i nogle lande til behandling af kemoterapi-induceret kvalme og vægttab hos AIDS-patienter.
- Isolater: Disse produkter indeholder en renset form af enten THC eller CBD uden andre forbindelser fra cannabisplanten. Et eksempel er Epidyolex, et godkendt lægemiddel indeholdende ren CBD til behandling af sjældne former for børneepilepsi.
Det er værd at bemærke, at CBD-produkter, der sælges i håndkøb, ikke er underlagt de samme strenge kvalitetskrav som medicinske produkter. Indholdet af CBD kan være unøjagtigt, og de kan indeholde uønskede urenheder eller et højere THC-indhold end lovligt tilladt. Derfor bør disse produkter ikke anvendes til medicinske formål uden lægelig vejledning.
Evidensbaseret Anvendelse: Hvad Siger Forskningen?
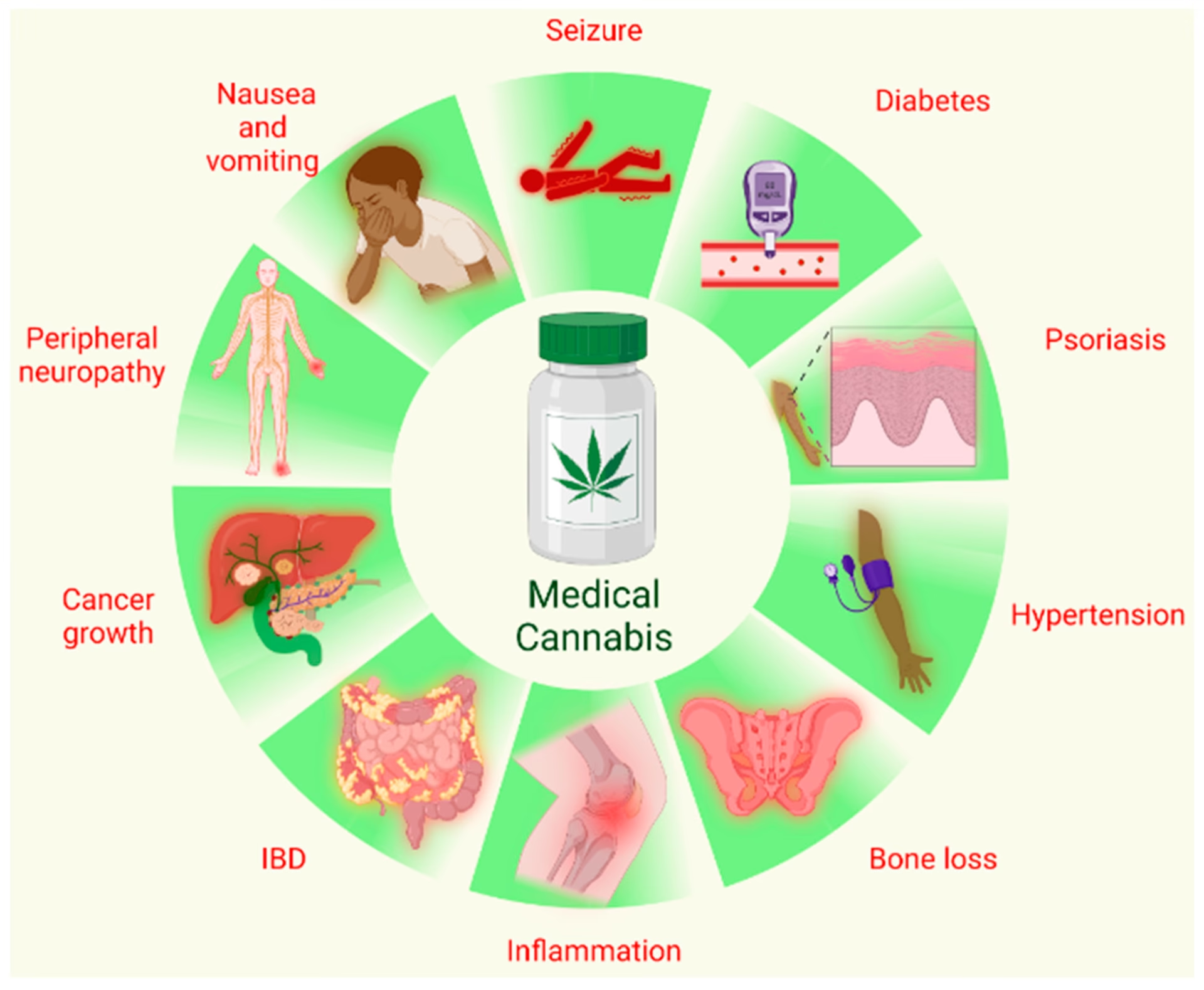
Selvom der er et stort behov for mere forskning af høj kvalitet, er der voksende evidens for brugen af medicinsk cannabis til behandling af specifikke lidelser. Det skal understreges, at medicinsk cannabis ofte betragtes som en behandling, der kan overvejes, når standardbehandlinger har slået fejl eller giver uacceptable bivirkninger. Nedenfor er en oversigt over de områder, hvor evidensen er stærkest.
Kroniske Smerter
Dette er en af de mest almindelige årsager til, at patienter søger behandling med medicinsk cannabis. Der er moderat evidens for, at cannabisbaserede lægemidler kan give en beskeden reduktion i kroniske neuropatiske smerter (nervesmerter), som f.eks. kan ses ved multipel sklerose. Effekten på andre typer kroniske smerter, som f.eks. gigt, er mindre veldokumenteret.
Epilepsi
Evidensen er stærkest for brugen af CBD til behandling af visse sjældne og alvorlige former for børneepilepsi, såsom Dravet syndrom og Lennox-Gastaut syndrom. Lægemidlet Epidyolex (ren CBD) har vist sig at kunne reducere antallet af anfald markant hos disse patienter, når det bruges som supplement til deres eksisterende antiepileptiske medicin.

Kvalme og Opkastning ved Kemoterapi (CINV)
THC-baserede lægemidler som dronabinol og nabilon har i årtier været godkendt til at lindre kvalme og opkastning hos kræftpatienter, der ikke responderer på standardbehandling. Moderne kvalmestillende medicin er dog ofte mere effektiv, hvorfor cannabisprodukter typisk er et andet- eller tredjevalg.
Multipel Sklerose (MS)
Der er moderat evidens for, at lægemidlet Sativex (nabiximols), en mundspray med et ca. 1:1-forhold mellem THC og CBD, kan reducere muskelspasticitet hos MS-patienter. Nogle patienter oplever også en forbedring af smerter og søvnkvalitet.
Oversigt over Evidens
For at give et klart overblik er her en tabel, der sammenfatter den nuværende evidens for forskellige lidelser.
| Lidelse | Primært Cannabinoid | Evidenskvalitet |
|---|---|---|
| Kroniske nervesmerter | THC eller THC:CBD | Moderat |
| Spasticitet ved MS | THC:CBD (Nabiximols) | Moderat |
| Behandlingsresistent epilepsi (børn) | CBD (Epidyolex) | Høj |
| Kvalme/opkastning ved kemo | THC (Dronabinol/Nabilon) | Moderat |
| Palliativ pleje (appetit/smerter) | THC | Lav/Uklar |
Sikkerhed og Bivirkninger: Hvad Skal Man Være Opmærksom På?
Medicinsk cannabis er generelt veltolereret, når det ordineres og doseres korrekt under lægeligt tilsyn. Princippet "start lavt, gå langsomt frem" er afgørende for at minimere bivirkninger. Sikkerhedsprofilen afhænger i høj grad af indholdet af THC og CBD.

Akutte Bivirkninger
Bivirkninger er oftest forbundet med THC og kan omfatte:
- Svimmelhed og træthed
- Mundtørhed
- Nedsat korttidshukommelse og koncentrationsevne
- Forvirring og desorientering
- Eufori eller dysfori (angst, panik, paranoia)
- Hjertebanken (takykardi)
CBD har færre bivirkninger, men kan i høje doser forårsage diarré, træthed og ændringer i appetit eller vægt. Den største bekymring ved CBD er potentialet for lægemiddelinteraktioner. CBD kan hæmme enzymer i leveren (CYP450), som er ansvarlige for at nedbryde mange andre lægemidler. Dette kan føre til forhøjede koncentrationer af disse lægemidler i blodet, hvilket øger risikoen for deres bivirkninger. Det er derfor ekstremt vigtigt at informere sin læge om al medicin, man tager.
Langsigtede Risici
Langtidsbrug af især THC-holdige produkter er forbundet med visse risici:
- Afhængighed: Der er en risiko for at udvikle cannabisafhængighed, selvom den er lavere end for f.eks. opioider. Symptomer på afhængighed inkluderer trang, tab af kontrol og abstinenssymptomer som irritabilitet, søvnproblemer og angst ved ophør.
- Psykose: Regelmæssig brug af cannabis med højt THC-indhold, især hvis man starter i teenageårene, er forbundet med en øget risiko for at udvikle psykotiske lidelser som skizofreni hos sårbare individer. Derfor frarådes THC-holdige produkter kraftigt til personer med en personlig eller familiær historik med psykose.
- Kognitiv funktion: Langtidsbrug kan påvirke kognitive funktioner, men forskningen er uklar om, hvorvidt disse ændringer er permanente efter ophør hos voksne.
Særlige Forholdsregler
Medicinsk cannabis bør anvendes med stor forsigtighed eller slet ikke hos følgende grupper:
- Unge under 25 år, da hjernen stadig er under udvikling.
- Gravide eller ammende kvinder.
- Personer med en historik af psykotisk lidelse eller stofmisbrug.
- Personer med ustabil hjerte-kar-sygdom, da THC kan øge pulsen.
Det er ulovligt og farligt at køre bil eller betjene tunge maskiner, når man er påvirket af THC.
Ofte Stillede Spørgsmål (FAQ)
Er medicinsk cannabis det samme som cannabis købt på gaden?
Nej. Medicinsk cannabis er produceret under strenge farmaceutiske standarder (GMP), der sikrer et præcist og konsistent indhold af aktive stoffer og fravær af forurening som pesticider, svampe og tungmetaller. Gadecannabis er ureguleret og har et ukendt og ofte meget højt THC-indhold.
Bliver man "høj" af medicinsk cannabis?
Det afhænger af produktet. Produkter, der primært indeholder CBD, er ikke-psykoaktive. Produkter med THC kan give en euforiserende effekt. Målet med medicinsk behandling er dog at finde den laveste effektive dosis, der giver symptomlindring med minimale psykoaktive bivirkninger.

Kan man køre bil, når man er i behandling med medicinsk cannabis?
Hvis du behandles med et produkt, der indeholder THC, må du ikke køre bil. THC påvirker kognitive og motoriske færdigheder, og der er nultolerance for THC i blodet i trafikken i mange lande, uanset om det er ordineret af en læge.
Hvad er den præcise forskel på THC og CBD?
Kort sagt: THC er den primære psykoaktive komponent, der giver en "høj" følelse og virker mod kvalme og smerte. CBD er ikke-psykoaktivt og har vist potentiale mod epilepsi, angst og inflammation. De virker på forskellige måder i kroppens endocannabinoide system.
Er medicinsk cannabis sikkert?
Når det anvendes korrekt under lægeligt tilsyn, anses medicinsk cannabis for at være relativt sikkert med en lav risiko for alvorlige bivirkninger sammenlignet med mange andre lægemidler, f.eks. opioider. Dødelig overdosis er ikke set. Sikkerheden afhænger dog af produktet, dosis og den enkelte patients helbredstilstand og historik. En åben dialog med din læge er afgørende for en sikker behandling.
Hvis du vil læse andre artikler, der ligner Medicinsk Cannabis: En Dybdegående Guide, kan du besøge kategorien Sundhed.