12/11/2001
ACE-hæmmere (Angiotensin-Converting Enzyme-hæmmere) er en af de mest udbredte og effektive medicintyper til behandling af forhøjet blodtryk, hjerteinsufficiens og til at beskytte nyrerne hos patienter med diabetes. Millioner af mennesker verden over tager dagligt denne medicin og oplever store fordele. Men som med al medicin findes der også en bagside: bivirkninger. De fleste læger og patienter er bekendte med den klassiske, tørre hoste, som kan ledsage behandlingen. Men færre er opmærksomme på, at disse lægemidler også kan være årsag til en række andre, mere skjulte luftvejssymptomer, herunder alvorlig bronkospasme, kronisk rhinitis (høfeber-lignende symptomer) og tilstoppet næse. Disse symptomer kan have en markant indvirkning på livskvaliteten og føre til unødvendige undersøgelser og behandlinger, hvis den rette årsag ikke identificeres.
Forstå Mekanismen: Hvorfor opstår disse bivirkninger?
For at forstå, hvorfor ACE-hæmmere kan forårsage problemer i luftvejene, må vi se på, hvordan de virker. Deres primære formål er at blokere enzymet ACE, hvilket fører til en afslapning af blodkarrene og dermed et lavere blodtryk. Men ACE-enzymet har også en anden vigtig funktion i kroppen: det nedbryder et stof kaldet bradykinin. Når ACE-enzymet hæmmes, ophobes bradykinin i vævet, herunder i slimhinderne i lungerne og de øvre luftveje.
Bradykinin er en potent inflammatorisk mediator. Det betyder, at det kan skabe en betændelsestilstand. I luftvejene kan en forhøjet koncentration af bradykinin forårsage flere reaktioner:
- Bronkokonstriktion: Det får de små muskler omkring luftvejene til at trække sig sammen, hvilket resulterer i forsnævrede luftveje, kendt som bronkospasme. Dette kan føre til åndenød, hvæsende vejrtrækning og en følelse af trykken for brystet, symptomer der kan forveksles med astma.
- Inflammation og væskeudsivning: Det øger gennemtrængeligheden af de små blodkar, hvilket fører til hævelse og øget slimproduktion i næsen og svælget. Dette manifesterer sig som tilstoppet næse, løbende næse (rhinitis) og sekret, der løber ned bag i svælget (postnasalt dryp).
- Nerveirritation: Bradykinin kan direkte stimulere nerveender i luftvejene, hvilket udløser hosterefleksen. Dette er den primære årsag til den velkendte ACE-hæmmer-inducerede hoste.
Derudover kan bradykinin få kroppens mastceller til at frigive histamin, et stof vi kender fra allergiske reaktioner, hvilket yderligere forstærker den inflammatoriske respons og symptomerne.
Mere end blot hoste: Et spektrum af luftvejssymptomer
Mens hoste er den mest rapporterede bivirkning, med en forekomst på mellem 5-15% af alle patienter i behandling, er de andre luftvejssymptomer underdiagnosticerede. Læger er ofte ikke opmærksomme på sammenhængen, og patienter forbinder måske ikke deres tilstoppede næse eller hvæsende vejrtrækning med deres blodtryksmedicin. Nedenfor er to anonymiserede eksempler fra den kliniske hverdag, der illustrerer problematikken.
Patienthistorie 1: Den uforklarlige tilstoppede næse
En 78-årig mand uden kendte allergier henvendte sig til sin læge med tiltagende gener fra næsen, herunder konstant løbende næse, tilstoppethed og nysen. Symptomerne var begyndt, efter han startede på blodtryksmedicinen benazepril (en ACE-hæmmer) og var blevet så generende, at de påvirkede hans livskvalitet markant. Omfattende allergitest var negative. En kikkertundersøgelse af næsen (endoskopi) og en CT-scanning viste kun minimale forandringer. Da man fik mistanke om, at ACE-hæmmeren var årsagen, blev patienten bedt om at stoppe med benazepril og i stedet starte på losartan (en angiotensin II-receptorblokker, ARB). Ved opfølgningen kunne patienten berette, at alle hans næsesymptomer var forsvundet fuldstændigt.
Patienthistorie 2: En generende kilden i halsen
En 67-årig mand klagede over en vedvarende kildende fornemmelse i halsen, som udløste pludselige og voldsomme hosteanfald, nogle gange så kraftige at de førte til opkastning. Symptomerne var startet for flere år siden, men var gradvist blevet værre. Han havde også episoder med løbende næse og ændringer i stemmen. Hans medicinliste inkluderede benazepril for forhøjet blodtryk. Ligesom i det første tilfælde var allergi- og lungefunktionstest normale. Mistanken faldt igen på ACE-hæmmeren. Patienten stoppede med benazepril og blev skiftet til losartan. Allerede 24-48 timer efter medicinskiftet oplevede patienten en fuldstændig ophør af sine generende symptomer.
Genetisk Følsomhed: Hvorfor reagerer vi forskelligt?
Et centralt spørgsmål er, hvorfor kun en brøkdel af patienterne udvikler disse bivirkninger. Forskning tyder på, at genetik spiller en væsentlig rolle. Visse individer har en genetisk variation (polymorfi) i generne for bradykinin-receptorer, hvilket gør dem mere følsomme over for stoffets virkning. Andre studier har vist, at personer, der er genetisk disponerede for ACE-hæmmer-hoste, har en lavere aktivitet af et andet enzym, aminopeptidase P, som også hjælper med at nedbryde bradykinin. Denne dobbelte mekanisme – nedsat nedbrydning og øget følsomhed – kan forklare, hvorfor nogle mennesker reagerer kraftigt, mens flertallet ingen symptomer oplever.
Alternativer til ACE-hæmmere: En sammenligning
Heldigvis findes der et effektivt alternativ for patienter, der oplever disse bivirkninger. Angiotensin II-receptorblokkere (ARBs), såsom losartan og valsartan, virker på et senere trin i samme hormonelle kaskade som ACE-hæmmere. De blokerer ikke produktionen af angiotensin II, men derimod de receptorer, hvor stoffet skal virke. Denne afgørende forskel betyder, at ARBs ikke påvirker bradykinin-niveauerne og derfor yderst sjældent forårsager hoste eller andre luftvejssymptomer.
Sammenligningstabel: ACE-hæmmere vs. ARBs
| Egenskab | ACE-hæmmere (f.eks. Ramipril, Benazepril) | ARBs (f.eks. Losartan, Valsartan) |
|---|---|---|
| Virkningsmekanisme | Hæmmer ACE-enzymet | Blokerer Angiotensin II-receptorer |
| Indvirkning på Bradykinin | Forårsager ophobning | Ingen signifikant påvirkning |
| Risiko for hoste | Almindelig (5-15%) | Meget sjælden |
| Risiko for bronkospasme/rhinitis | Ja, men underrapporteret | Ekstremt lav risiko |
| Anbefaling ved bivirkninger | Skift til en ARB er ofte løsningen | Fortsæt behandling |
Vigtigheden af den korrekte diagnose
Da forhøjet blodtryk er en folkesygdom, der rammer 30-45% af den voksne befolkning, er et stort antal mennesker i behandling med ACE-hæmmere. Det er derfor afgørende, at både læger og patienter er opmærksomme på det fulde spektrum af mulige bivirkninger. En korrekt diagnose kan spare patienten for unødvendige og dyre undersøgelser som allergitest, scanninger og lungefunktionsmålinger. Desuden kan det forhindre fejlagtig behandling med astmamedicin eller næsespray, som ikke vil have nogen effekt, da de ikke adresserer den grundlæggende årsag – ophobningen af bradykinin. At genkende disse symptomer som en potentiel medicinbivirkning er det første og vigtigste skridt mod en løsning.
Ofte Stillede Spørgsmål (FAQ)
Forårsager alle ACE-hæmmere bronkospasme og hoste?
Risikoen er forbundet med hele klassen af ACE-hæmmere, da bivirkningerne skyldes selve virkningsmekanismen. Dog er det ikke alle patienter, der oplever dem. Følsomheden er individuel og sandsynligvis genetisk bestemt. Hvis du oplever bivirkninger med én type ACE-hæmmer, er der stor sandsynlighed for, at du også vil gøre det med en anden.
Hvad skal jeg gøre, hvis jeg har mistanke om, at min medicin giver mig luftvejssymptomer?
Det er meget vigtigt, at du kontakter din læge og diskuterer dine symptomer. Du må aldrig stoppe med at tage din blodtryks- eller hjertemedicin på egen hånd, da dette kan have alvorlige konsekvenser. Din læge kan vurdere situationen og vil sandsynligvis foreslå et skift til en anden type medicin, typisk en ARB.
Hvor hurtigt forsvinder symptomerne, efter man stopper med en ACE-hæmmer?
Som de kliniske eksempler viser, kan symptomerne forsvinde bemærkelsesværdigt hurtigt. Mange patienter oplever en markant bedring eller fuldstændigt ophør af symptomerne inden for 24 til 48 timer efter seponering af medicinen. I andre tilfælde kan det tage op til et par uger, før slimhinderne i luftvejene er faldet helt til ro.
Er hoste og bronkospasme fra en ACE-hæmmer farligt?
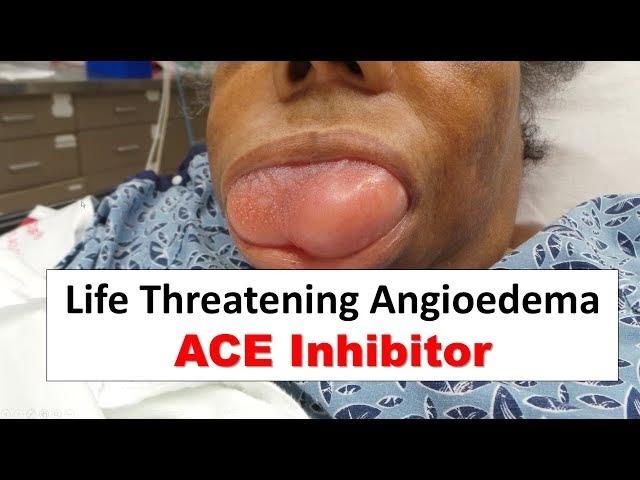
Den tørre hoste er typisk ikke farlig, men den kan være yderst generende og forringe søvn og livskvalitet. Bronkospasme kan være mere alvorligt, da det påvirker vejrtrækningen og kan føles som et astmaanfald. En anden, sjælden, men potentielt livstruende bivirkning er angioødem (hævelse i svælget), som kræver øjeblikkelig lægehjælp. Derfor skal alle luftvejssymptomer, der opstår under behandling, tages alvorligt og diskuteres med en læge.
Hvis du vil læse andre artikler, der ligner ACE-hæmmere: En skjult årsag til bronkospasme?, kan du besøge kategorien Sundhed.