06/03/2013
I en verden, hvor sundhedssektoren er under konstant pres for at levere mere for mindre, er en dybdegående forståelse og intelligent styring af driftsomkostninger blevet afgørende. Det handler ikke længere kun om budgetter og regnskab; det er en strategisk nødvendighed, der direkte påvirker kvaliteten af patientbehandlingen, personalets trivsel og den langsigtede bæredygtighed for hospitaler, klinikker og apoteker. At styre omkostninger effektivt betyder at optimere ressourcer, eliminere spild og sikre, at hver eneste krone investeres, hvor den gør størst gavn for patienten. Denne artikel vil udforske, hvad driftsomkostninger indebærer i en sundhedskontekst, og hvilke metoder og filosofier der kan anvendes til at kontrollere dem uden at gå på kompromis med den faglige kvalitet.
Hvad Er Driftsomkostninger i Sundhedssektoren?
Driftsomkostninger er de løbende udgifter, en sundhedsinstitution har i forbindelse med sin daglige drift. Disse omfatter stort set alle udgifter bortset fra store anlægsinvesteringer (som f.eks. opførelsen af en ny hospitalsfløj) og finansieringsomkostninger. For at kunne styre dem, må vi først forstå deres forskellige former.
Direkte og Indirekte Omkostninger
Omkostninger kan opdeles i, hvor direkte de kan henføres til en specifik patient eller procedure.
- Direkte omkostninger: Disse kan direkte tilskrives en bestemt patientbehandling. Eksempler inkluderer lønnen til kirurgen, der udfører en operation, prisen på den medicin, en patient modtager, eller omkostningerne til de specifikke kirurgiske instrumenter og bandager, der bruges under et indgreb.
- Indirekte omkostninger: Disse kaldes også 'overhead' og kan ikke direkte henføres til en enkelt patient. De er nødvendige for, at hospitalet kan fungere som helhed. Eksempler er lønninger til administrativt personale, udgifter til elektricitet og varme, bygningsvedligeholdelse, rengøring og IT-support.
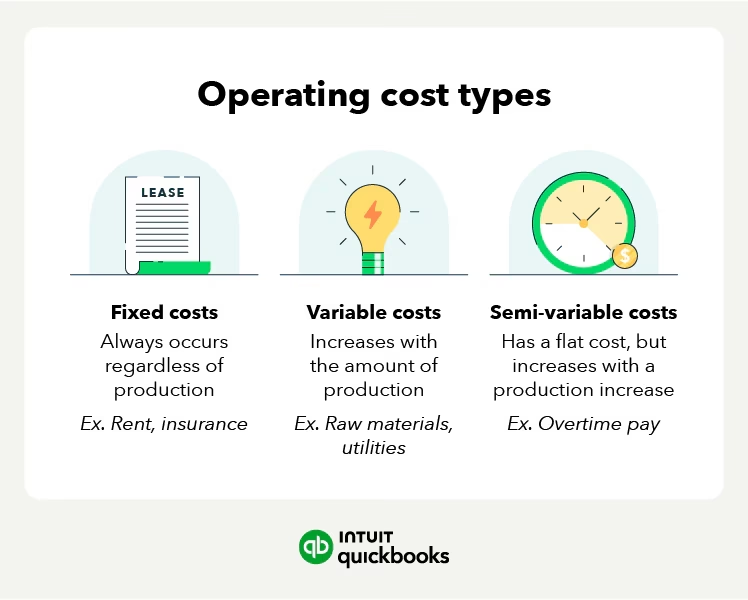
Faste og Variable Omkostninger
En anden vigtig skelnen er, om omkostningerne ændrer sig med antallet af patienter, der behandles.

- Faste omkostninger: Disse omkostninger forbliver de samme, uanset hvor mange patienter der behandles inden for en given periode (inden for en vis kapacitetsgrænse). Eksempler inkluderer husleje for klinikkens lokaler, faste lønninger til ledelsen, forsikringspræmier og afskrivninger på dyrt medicinsk udstyr som en MR-scanner.
- Variable omkostninger: Disse omkostninger svinger i direkte forhold til patientaktiviteten. Hvis et hospital behandler flere patienter, vil omkostningerne til engangsudstyr, medicin, laboratorieprøver og overarbejde til plejepersonalet stige.
Forståelsen af disse kategorier er fundamental. Et hospital har ofte en meget høj andel af faste omkostninger. Det betyder, at selvom patientantallet falder midlertidigt, forsvinder størstedelen af udgifterne ikke. Dette understreger vigtigheden af effektiv kapacitetsudnyttelse og omkostningsstyring.
Tabel: Eksempler på Omkostningstyper på et Hospital
| Omkostningstype | Direkte Omkostning | Indirekte Omkostning |
|---|---|---|
| Variabel | Medicin til en specifik patient, kirurgiske handsker | Forbrug af el til patientstuer, generelle rengøringsartikler |
| Fast | Løn til en speciallæge på en afdeling | Løn til hospitalsdirektøren, husleje, forsikring |
Metoder til Omkostningsstyring i Praksis
Når omkostningerne er identificeret, er næste skridt at styre og kontrollere dem. Gennem årene er flere ledelsesfilosofier blevet udviklet, som med succes kan anvendes i sundhedsvæsenet.
Lean Management i Sundhedsvæsenet
Oprindeligt udviklet i bilindustrien hos Toyota, fokuserer Lean Management på at maksimere værdi for kunden (patienten) ved at minimere spild. I en hospitalskontekst kan 'spild' identificeres på mange områder:
- Overproduktion: At udføre unødvendige tests eller procedurer, som ikke tilfører værdi til patientens diagnose eller behandling.
- Ventetid: Patienter, der venter på en læge, på resultater fra laboratoriet, eller på at blive udskrevet. Personale, der venter på udstyr eller information.
- Transport: Ineffektiv flytning af patienter mellem afdelinger, transport af prøver til laboratoriet, eller personale der skal gå langt for at hente udstyr.
- Lager: For store lagre af medicin eller forsyninger, som risikerer at udløbe. Dette binder kapital og optager plads.
- Bevægelse: Sygeplejersker og læger, der skal gå unødigt lange afstande for at finde udstyr, information eller kolleger.
- Over-bearbejdning: Dobbeltindtastning af patientdata i forskellige systemer, unødigt kompliceret papirarbejde.
- Defekter: Medicinske fejl, hospitalserhvervede infektioner og fejl i journalføring, som kræver tid og ressourcer at rette op på.
Ved systematisk at identificere og fjerne disse former for spild kan et hospital forbedre patientflowet, øge sikkerheden og frigøre personalets tid til mere værdiskabende, patientnære opgaver. Alt dette fører til lavere driftsomkostninger og højere kvalitet.
Total Quality Management (TQM)
TQM er en anden ledelsesfilosofi, der fokuserer på kontinuerlig forbedring af kvaliteten i alle processer. Grundtanken er, at det er langt billigere at forebygge fejl end at rette dem. I sundhedsvæsenet måles dette ofte som 'Cost of Poor Quality' (omkostninger ved dårlig kvalitet). Disse omkostninger inkluderer:
- Forebyggelsesomkostninger: Investeringer i træning af personale, udvikling af sikre procedurer og indkøb af bedre udstyr for at undgå fejl.
- Vurderingsomkostninger: Udgifter til kontrol og inspektion, f.eks. audits af journaler eller kontrol af hygiejnestandarder.
- Interne fejlomkostninger: Omkostninger, når en fejl opdages, før den når patienten, f.eks. at skulle gentage en laboratorieprøve på grund af en fejl.
- Eksterne fejlomkostninger: De dyreste omkostninger, som opstår, når en fejl påvirker patienten. Dette kan være udgifter til behandling af en hospitalserhvervet infektion, omkostninger forbundet med patientklager eller i værste fald erstatningssager.
Ved at investere i forebyggelse kan hospitaler markant reducere de samlede kvalitetsomkostninger og samtidig forbedre patientsikkerheden.

Begrænsningsteorien (Theory of Constraints - TOC)
TOC postulerer, at ethvert komplekst system, som et hospital, altid har mindst én begrænsning (en 'flaskehals'), der forhindrer det i at opnå mere af sit mål (f.eks. at behandle flere patienter med høj kvalitet). Målet er at identificere og systematisk forbedre denne flaskehals.
En hospitals flaskehalse kan være mange ting: antallet af operationsstuer, kapaciteten på MR-scanneren, ventetiden på skadestuen, eller endda en bestemt specialist, som der er for få af. TOC foreslår en fem-trins proces:
- Identificér flaskehalsen: Hvad er den primære begrænsning i systemet?
- Udnyt flaskehalsen: Sørg for, at flaskehalsens kapacitet udnyttes 100%. Hvis det er operationsstuerne, må de aldrig stå tomme i løbet af deres planlagte åbningstid.
- Underordn alt andet: Alle andre processer i hospitalet skal underordne sig og understøtte flaskehalsen. Resten af systemet skal sikre, at kirurgerne har alt, hvad de skal bruge, præcis når de skal bruge det.
- Hæv flaskehalsens kapacitet: Hvis der stadig er behov for mere kapacitet, skal man investere i at udvide flaskehalsen, f.eks. ved at bygge en ny operationsstue eller ansætte flere specialister.
- Gentag processen: Når en flaskehals er fjernet, vil en ny opstå et andet sted i systemet. Processen starter forfra.
Denne tilgang sikrer, at investeringer og forbedringsindsatser fokuseres der, hvor de har størst effekt på hele systemets ydeevne.
Ofte Stillede Spørgsmål (OSS)
- Hvordan kan omkostningsreduktion på et hospital undgå at skade patientbehandlingen?
- Svaret ligger i at fokusere på at fjerne spild, ikke på at skære i værdiskabende aktiviteter. Metoder som Lean og TQM sigter mod at gøre processer mere effektive og sikre. Når en sygeplejerske bruger mindre tid på at lede efter udstyr eller rette administrative fejl, har hun mere tid til patienten. Effektiv omkostningsstyring handler om at arbejde smartere, ikke hårdere eller billigere på bekostning af kvalitet.
- Er direkte eller indirekte omkostninger sværere at kontrollere i sundhedsvæsenet?
- Indirekte omkostninger er ofte sværere at styre, fordi de er delt på tværs af mange afdelinger og ikke er direkte knyttet til patientvolumen. Det kan være svært at se den direkte effekt af f.eks. et højt elforbrug på en enkelt afdeling. Metoder som aktivitetsbaseret omkostningsberegning (ABC) kan dog hjælpe med at allokere disse indirekte omkostninger mere præcist og dermed gøre dem mere synlige og håndterbare.
- Hvad er det første skridt for en klinik, der ønsker at implementere Lean-principper?
- Det første og vigtigste skridt er at skabe en kultur, hvor alle medarbejdere er engagerede i at finde og fjerne spild. Det starter ofte med at 'kortlægge værdistrømmen' for en typisk patientrejse, f.eks. fra ankomst til klinikken til endt konsultation. Ved at visualisere alle trin kan man nemt identificere ventetider, unødvendige processer og andre former for spild, som man derefter kan arbejde på at eliminere.
Konklusion
Styring af driftsomkostninger i sundhedssektoren er en kompleks, men uundgåelig disciplin. Ved at bevæge sig væk fra simple budgetnedskæringer og i stedet omfavne intelligente styringsmetoder som Lean, TQM og TOC, kan sundhedsinstitutioner opnå en dobbelt gevinst: en sundere økonomi og en højere kvalitet i patientbehandlingen. Det kræver ledelsesmæssigt fokus, data-drevet beslutningstagning og en kultur, hvor alle medarbejdere føler sig ansvarlige for at skabe mest mulig værdi for de ressourcer, de har til rådighed. I sidste ende er en økonomisk bæredygtig drift fundamentet for et sundhedsvæsen, der kan levere excellent pleje til alle, både nu og i fremtiden.
Hvis du vil læse andre artikler, der ligner Styr på Driftsomkostninger i Sundhedssektoren, kan du besøge kategorien Sundhed.