19/01/2010
- Introduktion til Automation i en Hektisk Sundhedssektor
- Forstå de Centrale Begreber: HQ og Fabrikker
- Model 1: Den Centraliserede Model - Fuld Kontrol fra Start
- Model 2: Den Fødererede Model - Autonomi og Agilitet
- Model 3: Hybridmodellen - Et Balanceret Samarbejde
- Sammenligning af Driftsmodellerne
- Hvordan Vælger Man den Rigtige Model? En Evolutionær Tilgang
Introduktion til Automation i en Hektisk Sundhedssektor
I en tid, hvor sundhedsvæsenet er under konstant pres for at levere mere med færre ressourcer, er automation gået fra at være en teknologisk luksus til en operationel nødvendighed. Hospitaler, klinikker, laboratorier og apoteker ser i stigende grad mod automatiserede processer for at reducere den administrative byrde for læger og sygeplejersker, minimere risikoen for menneskelige fejl og forbedre den samlede patientoplevelse. Men succesfuld implementering af automation handler om mere end blot at indkøbe software; det kræver en gennemtænkt strategi og en driftsmodel, der passer til organisationens unikke struktur og mål.
Valget af den rette driftsmodel er afgørende for, om et automationsinitiativ bliver en succes, der skaber reel værdi, eller en frustrerende proces med tekniske flaskehalse og manglende resultater. En driftsmodel definerer, hvem der har ansvaret for at bygge, vedligeholde og styre automatiseringerne i organisationen. Skal det være et centralt ekspertteam, eller skal de enkelte afdelinger have frihed til at udvikle deres egne løsninger? Svaret er ikke altid enkelt. I denne artikel dykker vi ned i tre almindelige driftsmodeller for automation, analyserer deres styrker og svagheder i en sundhedsfaglig kontekst og guider dig til at vælge den model, der bedst understøtter jeres mission om at levere fremragende patientpleje.
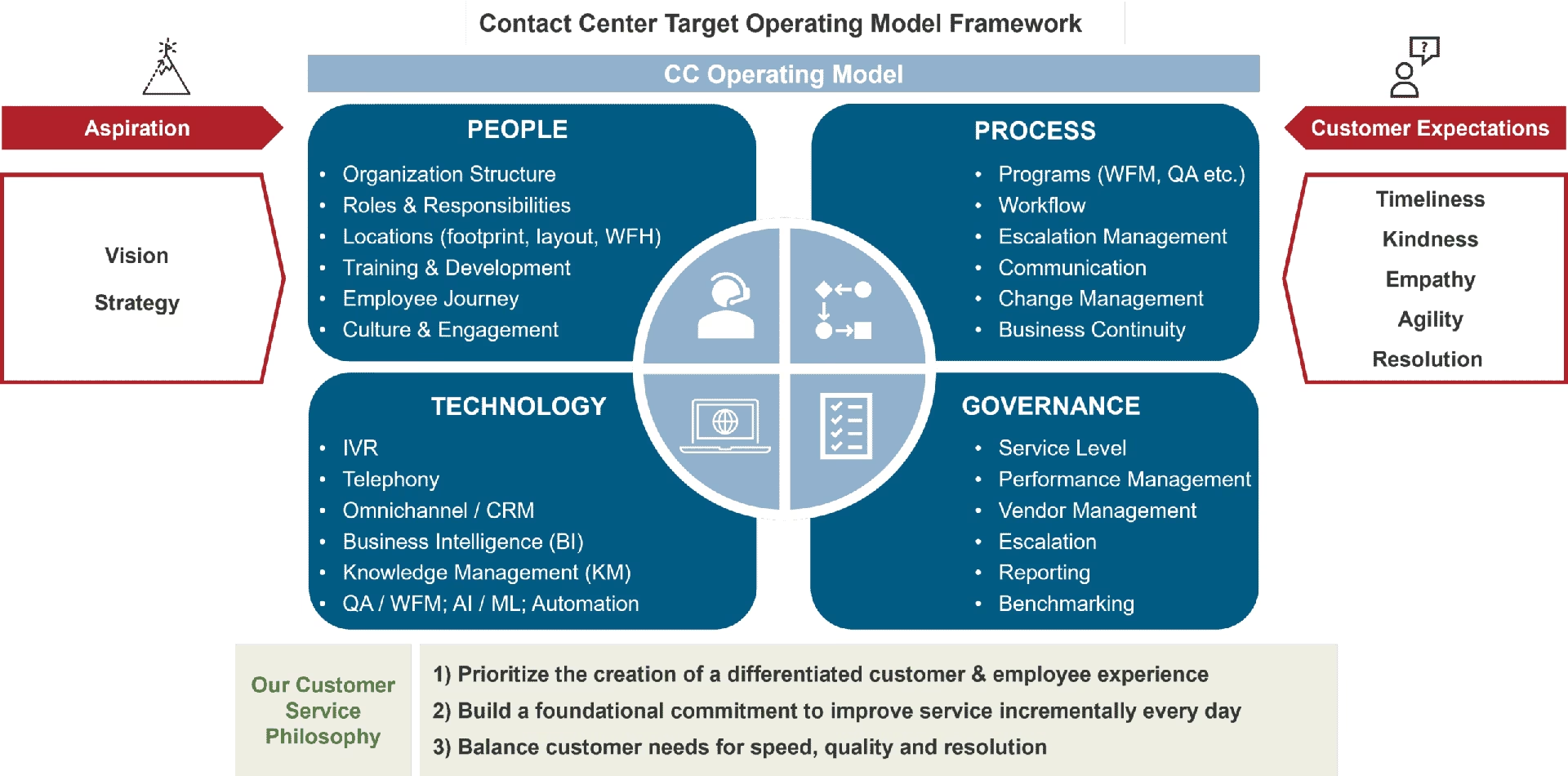
Forstå de Centrale Begreber: HQ og Fabrikker
Før vi undersøger de tre modeller, er det vigtigt at forstå to nøglekomponenter, som de fleste modeller bygger på:
- Automations-hovedkvarter (Automation HQ): Dette er en lille, central gruppe af tekniske eksperter. Deres primære ansvar er at fastlægge de overordnede rammer for automation i hele organisationen. Det inkluderer at definere sikkerhedspolitikker, governance-regler (især vigtigt ved håndtering af patientdata), samt at uddanne og understøtte andre medarbejdere i brugen af automationsværktøjer.
- Automationsfabrikker (Automation Factories): Disse er ikke fysiske fabrikker, men derimod teams ude i de enkelte forretningsenheder eller kliniske afdelinger. En automationsfabrik kan bestå af superbrugere, afdelingsledere eller IT-kyndige medarbejdere, som bygger og vedligeholder automationer, der er specifikke for deres eget arbejdsområde – f.eks. automatiseringer på radiologisk afdeling, i laboratoriet eller i patientadministrationen.
Samspillet mellem disse to enheder definerer, hvordan organisationen opererer og skalerer sine automationsindsatser.
Model 1: Den Centraliserede Model - Fuld Kontrol fra Start
I en centraliseret model er det udelukkende Automations-hovedkvarteret (HQ), der har ansvaret for hele automationsprocessen – fra idé til udvikling, implementering og vedligeholdelse. Afdelingerne kommer med ønsker og behov, men selve udførelsen ligger hos det centrale team, som også kontrollerer budgettet.
Styrker ved den centraliserede model
- Høj grad af standardisering: Da ét team bygger alt, sikres det, at alle automationer overholder de samme høje standarder for sikkerhed, kvalitet og dokumentation. Dette er kritisk i sundhedsvæsenet, hvor overholdelse af GDPR og andre regulativer er altafgørende.
- En god startrampe: Modellen er ideel for organisationer, der er nye inden for automation. Den giver HQ-teamet mulighed for at opbygge erfaring, levere de første succesfulde projekter (quick wins) og demonstrere værdien, før man investerer i at oplære hele organisationen.
- Klar ansvarsfordeling: Der er ingen tvivl om, hvem der har ansvaret, når noget går galt, eller når en ny automation skal prioriteres.
Svagheder ved den centraliserede model
- Risiko for flaskehalse: Med kun en lille gruppe udviklere vil der næsten uundgåeligt opstå en lang venteliste af projekter. Dette kan føre til lange leveringstider og forsinkede rettelser, hvilket kan være frustrerende for de kliniske afdelinger, der har et akut behov.
- Mangel på domæneviden: Det centrale IT-team har måske ikke en dybdegående forståelse for de specifikke arbejdsgange på en operationsstue eller i et mikrobiologisk laboratorium. Det kan føre til løsninger, der ikke er fuldt ud optimerede til den kliniske virkelighed.
- Forkert prioritering: HQ's prioritering af projekter stemmer måske ikke overens med de mest presserende behov ude på afdelingerne, hvilket kan skabe spændinger mellem IT og klinikerne.
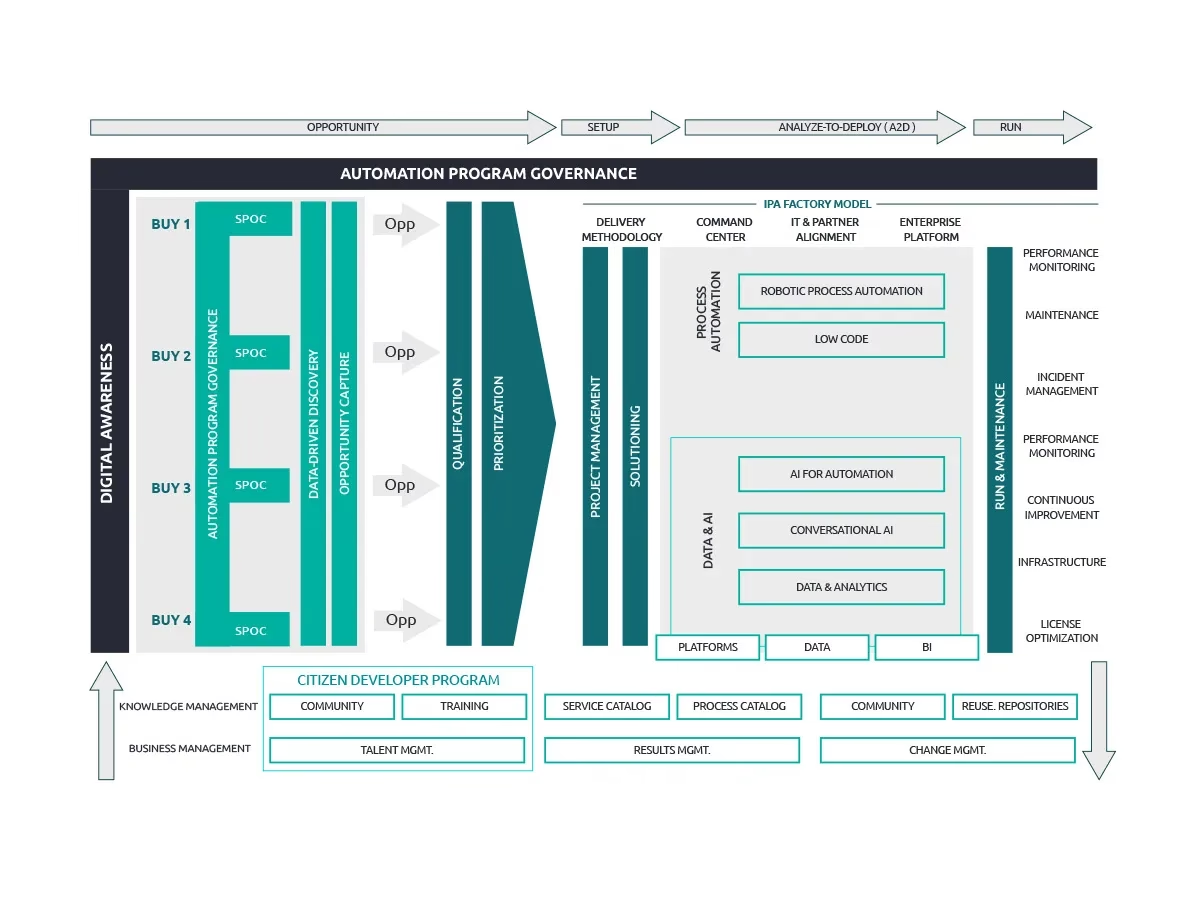
Model 2: Den Fødererede Model - Autonomi og Agilitet
Den fødererede model er næsten det stik modsatte af den centraliserede. Her er det de enkelte automationsfabrikker (afdelingerne), der selv designer, implementerer og vedligeholder deres egne automationer. Hver afdeling finansierer typisk også sine egne initiativer. Automations-hovedkvarterets rolle ændres markant: De fokuserer nu på at understøtte og 'uddanne' fabrikkerne. De stiller genanvendelige skabeloner, bedste praksisser og sikre værktøjer til rådighed, men blander sig ikke i den daglige udvikling.
Styrker ved den fødererede model
- Hurtig udvikling og tilpasning: Med mange flere hænder til at bygge løsninger undgås de centrale flaskehalse. Automationerne kan udvikles agilt og hurtigt tilpasses, når arbejdsgange eller kliniske krav ændrer sig.
- Høj ekspertise: De folk, der kender processerne bedst – f.eks. bioanalytikerne i laboratoriet – er dem, der bygger automationen. Dette sikrer, at løsningerne bliver yderst relevante og effektive.
- Større ejerskab og innovation: Når afdelingerne selv har ansvaret, tager de et større ejerskab for løsningerne, hvilket ofte fremmer en kultur af innovation og kontinuerlig forbedring.
Svagheder ved den fødererede model
- Kræver stærk (men let) governance: For at undgå kaos skal HQ etablere meget klare retningslinjer og sikkerhedsrammer. Uden dette er der en risiko for, at der udvikles usikre løsninger, eller at der opstår et virvar af forskellige teknologier.
- Risiko for dobbeltarbejde: To forskellige afdelinger kan ende med at udvikle næsten identiske løsninger på det samme problem, fordi de ikke koordinerer indsatsen.
- Kompetencekrav: Modellen forudsætter, at der findes medarbejdere med de nødvendige tekniske kompetencer ude i de enkelte afdelinger.
Model 3: Hybridmodellen - Et Balanceret Samarbejde
Som navnet antyder, er hybridmodellen en kombination af de to foregående. Her bygger og vedligeholder automationsfabrikkerne mange af deres egne løsninger, men de gør det under tættere supervision fra Automations-hovedkvarteret. Samtidig tager HQ sig af de helt store, komplekse og tværgående automationsprojekter, som f.eks. implementering af et nyt system til elektroniske patientjournaler, der berører hele hospitalet.
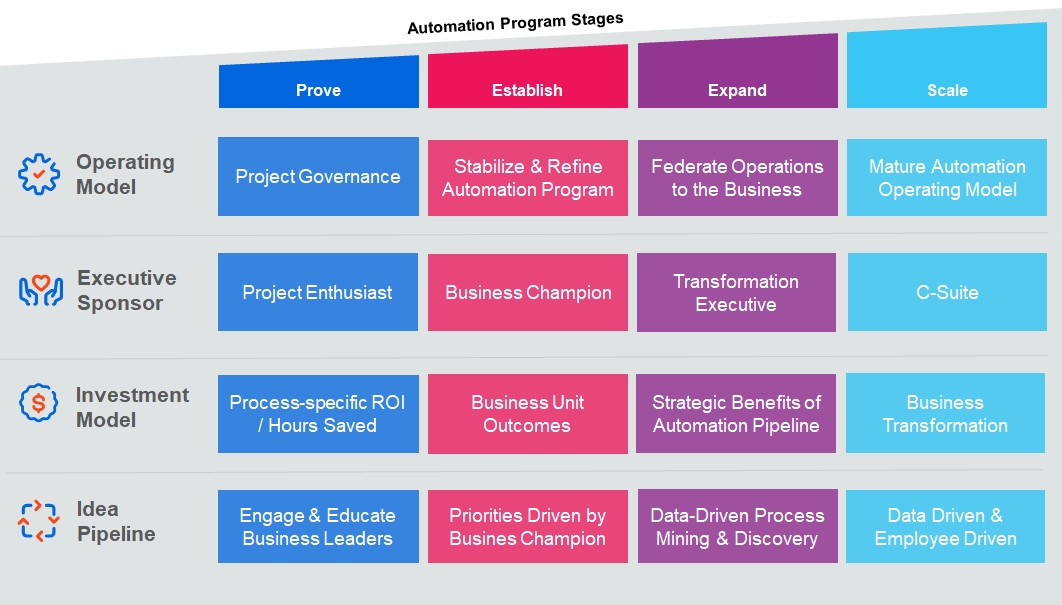
Styrker ved hybridmodellen
- Kvalitet og overholdelse sikres: Med HQ's supervision sikres det, at de løsninger, som afdelingerne bygger, lever op til organisationens standarder for sikkerhed og kvalitet.
- Modning og læring: Modellen giver afdelingerne mulighed for gradvist at opbygge deres kompetencer og erfaring med automation i et trygt miljø, før de eventuelt overgår til en mere selvstændig, fødereret model.
- Fleksibel ressourceallokering: De mest komplekse opgaver lander hos eksperterne i HQ, mens de mere afdelingsspecifikke opgaver løses lokalt, hvilket sikrer en effektiv udnyttelse af ressourcerne.
Svagheder ved hybridmodellen
- Potentiel for forsinkelser: Da HQ stadig er involveret i mange projekter (både som udvikler og som supervisor), kan der stadig opstå visse forsinkelser og flaskehalse.
- Kræver tæt kommunikation: For at modellen skal fungere, kræves der en konstant og klar dialog mellem HQ og de forskellige afdelinger for at sikre, at alle er enige om retning, prioriteter og ansvarsområder.
Sammenligning af Driftsmodellerne
For at give et hurtigt overblik har vi samlet de tre modellers karakteristika i en tabel:
| Kriterie | Centraliseret Model | Fødereret Model | Hybridmodel |
|---|---|---|---|
| Ansvar for udvikling | Kun Automation HQ | Primært Automationsfabrikker | Delt mellem HQ og fabrikker |
| Leveringshastighed | Langsom (flaskehalse) | Hurtig | Moderat til hurtig |
| Standardisering | Meget høj | Lavere (kræver stærk governance) | Høj |
| Domæneekspertise | Lav (i HQ) | Høj (i fabrikkerne) | Høj (gennem samarbejde) |
| Bedst egnet til | Organisationer, der starter med automation | Modne organisationer med høj skalerbarhed | Organisationer i vækst og udvikling |
Hvordan Vælger Man den Rigtige Model? En Evolutionær Tilgang
For de fleste hospitaler og sundhedsorganisationer er den mest logiske vej en evolutionær rejse. Det er sjældent en god idé at springe direkte ud i en fuldt fødereret model. En mere sikker og gennemprøvet tilgang er at se rejsen i faser:
- Start Centraliseret: Begynd med at etablere et stærkt Automations-hovedkvarter. Lad dette team drive de første 5-10 automationsprojekter. Fokusér på at løse veldefinerede problemer, der giver hurtig og synlig værdi – f.eks. automatisering af administrative opgaver som journalhåndtering eller vagtplanlægning. Dette bygger momentum og skaber opbakning i organisationen.
- Bevæg dig mod Hybrid: Når HQ-teamet har opbygget erfaring og et solidt fundament af standarder og værktøjer, kan I begynde at identificere og uddanne de første automationsfabrikker. Start med en eller to afdelinger, der er teknologisk modne og motiverede. Lad dem bygge deres egne løsninger under tæt vejledning fra HQ.
- Skalér med en Fødereret Model: Efterhånden som flere afdelinger bliver selvkørende og beviser, at de kan operere ansvarligt inden for de fastsatte rammer, kan organisationen bevæge sig mod en mere fødereret struktur. HQ's rolle skifter her til at være mere strategisk, fokuseret på innovation, nye teknologier og overordnet governance, mens fabrikkerne driver den daglige udvikling.
Denne gradvise overgang sikrer, at organisationen ikke mister kontrollen, og at kvaliteten og sikkerheden – især patientsikkerhed – forbliver i højsædet gennem hele processen.
Ofte Stillede Spørgsmål (FAQ)
Hvad er den største risiko ved at vælge den forkerte model?
Den største risiko er spild af dyrebare ressourcer og tid. En for centraliseret model kan kvæle innovation og skabe frustration, mens en for hurtig overgang til en fødereret model uden ordentlig styring kan føre til sikkerhedsbrud, ineffektive løsninger og teknisk gæld, der er svær at rydde op i senere.
Kan en lille privatklinik også bruge disse modeller?
Absolut. En lille klinik vil typisk operere inden for en centraliseret model, selvom den er uformel. Det kan være én teknisk kyndig læge, en sekretær eller en ekstern IT-konsulent, der fungerer som 'Automation HQ' og står for at implementere og vedligeholde f.eks. et automatiseret bookingsystem eller en løsning til digitale recepter. Principperne om standardisering og kontrol er lige så relevante i lille skala.
Hvordan måler man succes for et automationsprogram i sundhedssektoren?
Succes bør måles på flere parametre, der afspejler både effektivitet og kvalitet i patientbehandlingen. Gode målepunkter inkluderer: reduceret administrativ tid for klinikere (så de får mere tid til patienter), færre fejl i dataindtastning og medicinering, kortere ventetider for patienter, øget medarbejdertilfredshed og, vigtigst af alt, forbedrede patientresultater og øget patientsikkerhed.
Skal man have et 'Automation HQ' fra dag ét?
Det er stærkt anbefalet. Selvom det starter som én person på deltid, er det afgørende at have en defineret rolle, der ejer governance, sikkerhed og bedste praksis fra starten. I sundhedsvæsenet, hvor konsekvenserne af fejl kan være alvorlige, kan man ikke gå på kompromis med styringen af processer, der håndterer følsomme patientdata.
Hvis du vil læse andre artikler, der ligner Automation i Sundhedsvæsenet: Vælg Rigtig Model, kan du besøge kategorien Sundhed.