26/09/2008
Millioner af mennesker verden over lider af allergiske sygdomme som astma, høfeber, fødevareallergi og atopisk eksem. For mange er disse tilstande en kronisk byrde, der påvirker livskvaliteten markant. Men hvad er det præcist, der sker i kroppen, når en allergisk reaktion finder sted? Forskere har i årevis vidst, at det er en overreaktion fra immunsystemet, men nyere studier peger med stigende præcision på en specifik synder: en undergruppe af immunceller kendt som Th2-celler. Disse celler ser ud til at være de centrale dirigenter i det komplekse orkester, der spiller den ubehagelige melodi af allergisk inflammation. At forstå deres rolle er ikke kun akademisk interessant; det er nøglen til at udvikle mere effektive og målrettede behandlinger.
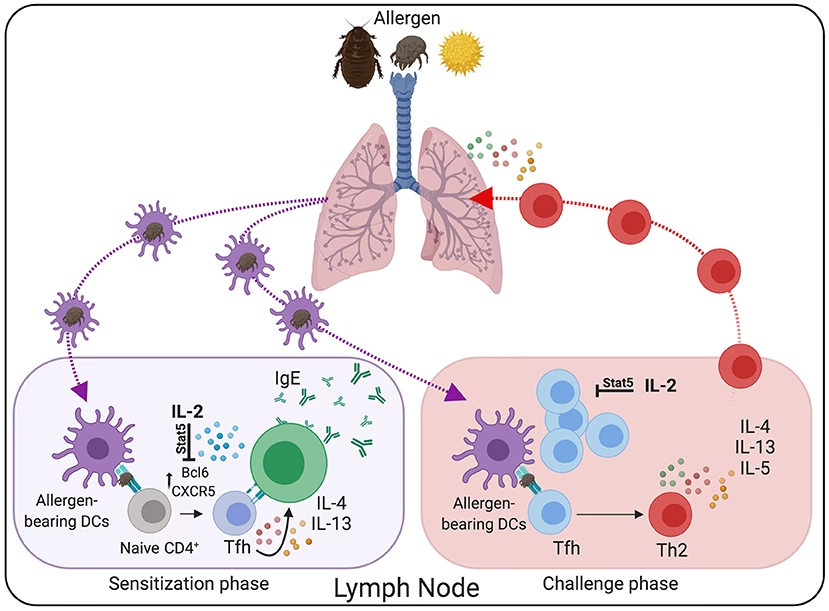
Hvad er Th2-celler, og hvorfor bliver de 'patogene'?
Vores immunsystem er et utroligt avanceret forsvarssystem med mange forskellige typer specialiserede soldater. Blandt de vigtigste er T-hjælperceller (Th-celler), som fungerer som generaler, der koordinerer angreb mod trusler som vira, bakterier og parasitter. Der findes flere typer Th-celler, hver med sin egen specialisering. Th2-celler er oprindeligt udviklet til at bekæmpe større parasitter, såsom ormeinfektioner.
Problemet opstår hos personer med allergi, hvor Th2-cellerne fejlagtigt identificerer harmløse stoffer – som pollen, husstøvmider eller proteiner i fødevarer – som farlige trusler. Når dette sker, aktiveres Th2-cellerne og begynder at opføre sig 'patogent', hvilket betyder sygdomsfremkaldende. De går i overdrive og frigiver en kaskade af signalstoffer, kendt som cytokiner, som starter og vedligeholder den allergiske inflammation. Denne fejlprogrammering er kernen i, hvorfor en ellers harmløs eksponering kan føre til voldsomme symptomer.
De vigtigste aktører i allergisk inflammation
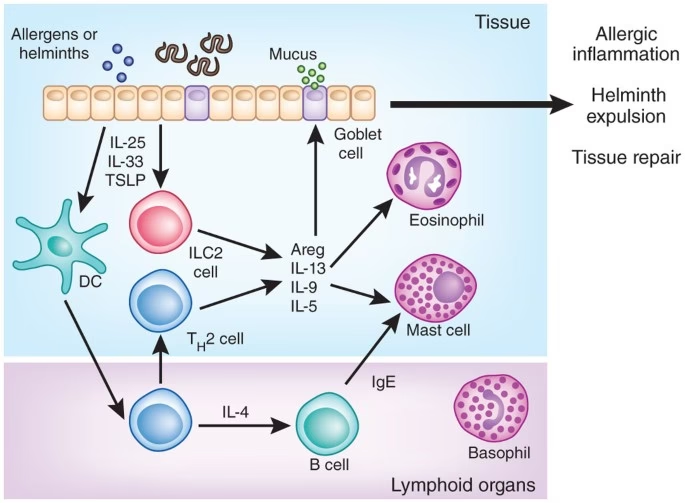
Når patogene Th2-celler er aktiveret, fungerer de som kommandocentral for den allergiske reaktion. De producerer især tre centrale cytokiner, der hver især har en afgørende rolle:
- Interleukin-4 (IL-4): Dette cytokin er instruktøren, der fortæller en anden type immunceller, B-cellerne, at de skal begynde at producere store mængder af et specifikt antistof kaldet Immunoglobulin E (IgE). IgE-antistoffer er selve 'tændsatsen' i allergien. De sætter sig fast på overfladen af mastceller, som findes i huden, luftvejene og tarmen.
- Interleukin-13 (IL-13): IL-13 arbejder tæt sammen med IL-4 og forstærker produktionen af IgE. Derudover har det en direkte effekt på vævet i luftvejene, hvor det stimulerer slimproduktion og kan bidrage til den ombygning af luftvejene (remodelling), man ser ved kronisk astma.
- Interleukin-5 (IL-5): Dette cytokin fungerer som et rekrutteringssignal for en anden type hvide blodlegemer kaldet eosinofiler. Eosinofiler er potente inflammatoriske celler, der, når de ankommer til lungerne eller huden i stort antal, frigiver giftige stoffer, der forårsager vævsskade og kronisk inflammation. Dette er en nøglemekanisme i både astma og atopisk eksem.
Samlet set skaber disse cytokiner en ond cirkel: IgE-antistoffer på mastceller gør kroppen hyper-sensitiv. Næste gang allergenet kommer ind i kroppen, binder det sig til IgE, og mastcellerne eksploderer nærmest med histamin og andre stoffer, der giver de akutte symptomer som nysen, kløe og hævelse. Samtidig sikrer IL-5, at en hær af eosinofiler er klar til at vedligeholde inflammationen over længere tid. Th2-cellerne er altså uden tvivl en primær drivkraft bag hele denne proces.
Forskellige typer af patogene Th2-celler
Forskningen har vist, at ikke alle patogene Th2-celler er ens. Der findes forskellige undergrupper med specialiserede funktioner. To vigtige typer, der er blevet identificeret, er:
- Patogene effektor Th2-celler (peTh2): Disse er de aktive 'frontlinjesoldater', der producerer de højeste niveauer af IL-4, IL-5 og IL-13 under en igangværende allergisk reaktion. Det er dem, der driver de akutte og mest intense symptomer.
- Th2 vævsresidente hukommelsesceller (Th2 Trm): Disse celler er mere langlivede og 'bosætter' sig i det væv, hvor den allergiske reaktion oprindeligt fandt sted, f.eks. i lungerne hos en astmatiker. De fungerer som vagtposter, der ligger i dvale, men som lynhurtigt kan reaktiveres ved gen-eksponering for allergenet. Dette er en af grundene til, at allergiske sygdomme er kroniske og kan blusse op igen og igen.
Hos mennesker har man identificeret en specifik gruppe af hukommelses-Th2-celler, kaldet Th2A-celler, som næsten udelukkende findes hos personer med allergi. Disse celler indeholder alle de allergenspecifikke Th2-celler og er kendetegnet ved en række unikke overflademarkører (som CRTH2 og ST2), der gør dem genkendelige for forskere. Fundet af Th2A-celler har bekræftet, at der findes en helt særlig celletype, der er central for udviklingen af allergiske sygdomme.
Kroppens egne bremser: Hvordan inflammation holdes i skak
Immunsystemet har heldigvis indbyggede sikkerhedsmekanismer for at forhindre, at reaktioner løber løbsk. En af disse mekanismer involverer proteiner, der kan 'slukke' for bestemte gener. Et sådant protein er HDAC1 (Histon Deacetylase 1). Forskning i dyremodeller har vist, at HDAC1 fungerer som en vigtig bremse på Th2-cellernes aktivitet. Når HDAC1 er aktivt, begrænser det produktionen af de pro-inflammatoriske cytokiner. Hvis funktionen af HDAC1 er nedsat, eller hvis de inflammatoriske signaler er for stærke, svigter bremsen, og Th2-cellerne får frit spil til at skabe en endnu kraftigere allergisk inflammation. Dette understreger den fine balance, der konstant er på spil i vores immunsystem.
Fremtidens behandling: Målrettet terapi mod Th2-celler
Den dybe forståelse af Th2-cellernes rolle har revolutioneret behandlingen af moderate til svære allergiske sygdomme. Hvor traditionel behandling som antihistaminer primært blokerer for de endelige symptomer, sigter moderne biologisk medicin mod at afbryde selve den inflammatoriske kaskade, som Th2-cellerne starter.
Disse lægemidler er typisk monoklonale antistoffer, der er designet til at genkende og neutralisere et specifikt molekyle. Eksempler inkluderer:
- Anti-IL-5-behandling: Lægemidler der blokerer IL-5 eller dets receptor. Dette forhindrer rekruttering og aktivering af eosinofiler og er yderst effektivt for patienter med svær eosinofil astma.
- Anti-IL-4/IL-13-behandling: Lægemidler der blokerer både IL-4 og IL-13 signalering. Dette dæmper produktionen af IgE og reducerer slimproduktion og inflammation, hvilket har vist sig at være en game-changer for både svær astma og atopisk eksem.
- Anti-IgE-behandling: Dette var en af de første biologiske behandlinger, der fjerner det frie IgE fra blodet og forhindrer det i at aktivere mastcellerne.
Ved at målrette disse specifikke signalveje kan man opnå en langt mere effektiv kontrol over sygdommen med færre bivirkninger end f.eks. systemisk steroidbehandling. Denne form for præcisionsmedicin, som er direkte baseret på forskning i Th2-celler, kaldes også for immunterapi.
Sammenhæng mellem Th2-signaler og almindelige allergisymptomer
| Symptom | Primær Th2-drevet årsag |
|---|---|
| Nysen, løbende næse, kløende øjne | IL-4 og IL-13 stimulerer IgE-produktion, som aktiverer mastceller til at frigive histamin. IL-13 øger også slimproduktion. |
| Hvæsende vejrtrækning og hoste (Astma) | IL-5 tiltrækker eosinofiler til lungerne, hvilket forårsager kronisk inflammation og vævsskade. IL-13 bidrager til luftvejsobstruktion og slim. |
| Rødt, kløende udslæt (Atopisk Eksem) | En kombination af IL-4, IL-13 og IL-5 driver inflammation i huden og svækker hudbarrieren. |
| Hævelse og mavesmerter (Fødevareallergi) | Hurtig IgE-medieret aktivering af mastceller i mave-tarm-kanalen forårsager væskeudtrædning og muskelkontraktioner. |
Ofte Stillede Spørgsmål
Er alle Th2-celler dårlige?
Nej, absolut ikke. Th2-celler er en vital del af et sundt immunsystem og er afgørende for vores evne til at bekæmpe visse infektioner, især parasitter. Problemet opstår kun, når de reagerer uhensigtsmæssigt og overdrevent på harmløse stoffer i miljøet.
Hvorfor får nogle mennesker allergi og andre ikke?
Det er et komplekst samspil mellem genetik og miljø. Nogle mennesker er genetisk disponerede for at have et immunsystem, der favoriserer Th2-responser. Miljøfaktorer i den tidlige barndom, såsom eksponering for mikrober, forurening og kost, menes også at spille en stor rolle i at 'træne' immunsystemet til enten at være tolerant eller allergisk.
Kan man teste for disse patogene Th2-celler?
I øjeblikket er identifikation af specifikke Th2-undergrupper som Th2A-celler primært et forskningsværktøj. I klinikken diagnosticeres allergier typisk baseret på symptomer, priktest og måling af specifikt IgE i blodet, som er et direkte resultat af Th2-aktivitet.
Hvordan adskiller ny målrettet behandling sig fra antihistaminer?
Antihistaminer virker ved at blokere effekten af histamin, som er et af de sidste led i den allergiske kædereaktion. De lindrer de akutte symptomer. Målrettede biologiske lægemidler virker meget tidligere i processen ved at neutralisere de cytokiner (som IL-5 og IL-4/13), som Th2-cellerne producerer. Derved forhindrer de inflammationen i at opstå og udvikle sig, hvilket giver en mere fundamental kontrol over sygdommen, især i svære tilfælde.
Konklusionen er klar: Patogene Th2-celler er ikke bare en del af problemet; de er i høj grad selve kernen i den mekanisme, der driver allergisk inflammation. Forskning, der afdækker deres biologi og regulering, er afgørende for at skabe en fremtid, hvor endnu flere mennesker kan leve et liv uden at være begrænset af deres allergi.
Hvis du vil læse andre artikler, der ligner Th2-celler: Allergiens hovedårsag?, kan du besøge kategorien Allergi.
