27/06/2006
I en travl hverdag på et hospital eller en klinik er fokus naturligvis på patientbehandling, diagnoser og pleje. Men bag kulisserne lurer en type risiko, som kan have katastrofale konsekvenser, hvis den ikke håndteres korrekt: operationel risiko. Dette begreb, som oprindeligt er kendt fra den finansielle verden, er mindst lige så relevant i sundhedssektoren. En simpel fejl i en intern procedure, et nedbrud i et IT-system eller en menneskelig forglemmelse kan føre til alvorlig skade på patienter, store økonomiske tab og et ødelagt omdømme. At forstå og aktivt styre operationel risiko er derfor ikke blot en administrativ øvelse; det er en fundamental forudsætning for patientsikkerhed.
Hvad er Operationel Risiko Præcist?
Operationel risiko defineres som risikoen for tab som følge af utilstrækkelige eller fejlslagne interne processer, systemer, menneskelig adfærd eller eksterne hændelser. Det dækker med andre ord over alt det, der kan gå galt i den daglige drift, som ikke direkte er relateret til en patients sygdomsforløb eller en bevidst medicinsk beslutning. Det er de uforudsete hændelser og de skjulte svagheder i et systems design, der pludselig kan komme til overfladen.
I modsætning til for eksempel klinisk risiko, hvor man vurderer sandsynligheden for komplikationer ved en bestemt behandling, dækker operationel risiko et meget bredere spektrum. Det kan være alt fra en sygeplejerske, der giver forkert medicin på grund af en forvirrende etiket, til et hospitals journalsystem, der bliver lammet af et cyberangreb. Disse risici findes i alle aspekter af en sundhedsorganisations aktiviteter, og mange af dem håndteres dagligt uden større incidenter. Problemet opstår, når kontrolmekanismerne svigter, og en lille fejl eskalerer til en alvorlig hændelse.
De Primære Kilder til Operationel Risiko i Sundhedssektoren
For at kunne styre risikoen er det afgørende at identificere, hvor den stammer fra. I sundhedsvæsenet kan kilderne groft inddeles i fire hovedkategorier.
1. Menneskelige Fejl
Dette er den mest kendte og hyppigste kilde. Selv det mest kompetente og dedikerede sundhedspersonale kan begå fejl, især under pres, stress og træthed. Eksempler inkluderer:
- Medicinfejl: Forkert dosis, forkert medicin, forkert patient eller forkert administrationsvej.
- Diagnostiske fejl: Oversete symptomer, forkert fortolkning af testresultater eller forsinket diagnose.
- Kirurgiske fejl: Operation på forkert sted, efterladte fremmedlegemer i patienten eller skade på omkringliggende væv.
- Kommunikationssvigt: Dårlig overlevering af information mellem vagthold eller afdelinger, hvilket kan føre til misforståelser og fejlbehandling.
2. System- og Procesfejl
Ofte er menneskelige fejl ikke kun individets skyld, men et symptom på dårligt designede systemer og processer. Når arbejdsgangene er ulogiske, ineffektive eller mangelfulde, stiger sandsynligheden for fejl markant.
- Utilstrækkelige procedurer: Manglende tjeklister før operation, uklare retningslinjer for håndtering af farlig medicin eller ineffektive hygiejneprocedurer.
- Teknologiske svigt: Nedbrud i det elektroniske patientjournalsystem (EPJ), fejl på medicinsk udstyr som scannere eller respiratorer, eller softwarefejl, der viser forkerte data.
- Logistiske problemer: Mangel på kritisk udstyr, medicin eller blodprodukter på grund af dårlig lagerstyring eller fejl i forsyningskæden.
3. Cybersikkerhed og IT-Risici
I takt med digitaliseringen er sundhedssektoren blevet et primært mål for cyberkriminelle. En succesfuld cyberattacke er en af de mest alvorlige operationelle risici i dag.
- Ransomware: Angreb, hvor kriminelle krypterer hospitalets data og kræver løsesum for at frigive dem. Dette kan lamme hele driften, aflyse operationer og forhindre adgang til livsvigtige patientdata.
- Databrud: Tyveri af følsomme patientoplysninger, som kan misbruges til identitetstyveri eller afpresning.
- Systemnedbrud: Overbelastningsangreb (DDoS) eller andre former for sabotage, der gør hospitalets IT-infrastruktur utilgængelig.
En effektiv cybersikkerhed er ikke længere en valgfri IT-opgave; det er en kritisk del af den overordnede risikostyring og patientsikkerhed.
4. Eksterne Hændelser
Dette er begivenheder uden for hospitalets direkte kontrol, som alligevel kan have en enorm indvirkning på driften.
- Pandemier: Som vi så med COVID-19, kan en pandemi lægge et ekstremt pres på ressourcer, personale og forsyningskæder.
- Naturkatastrofer: Oversvømmelser, storme eller strømafbrydelser, der kan beskadige faciliteter og afbryde driften.
- Lovgivningsmæssige ændringer: Nye krav fra myndighederne, som kræver hurtig og omkostningstung tilpasning af processer.
Styring af Operationel Risiko: Fra Teori til Praksis
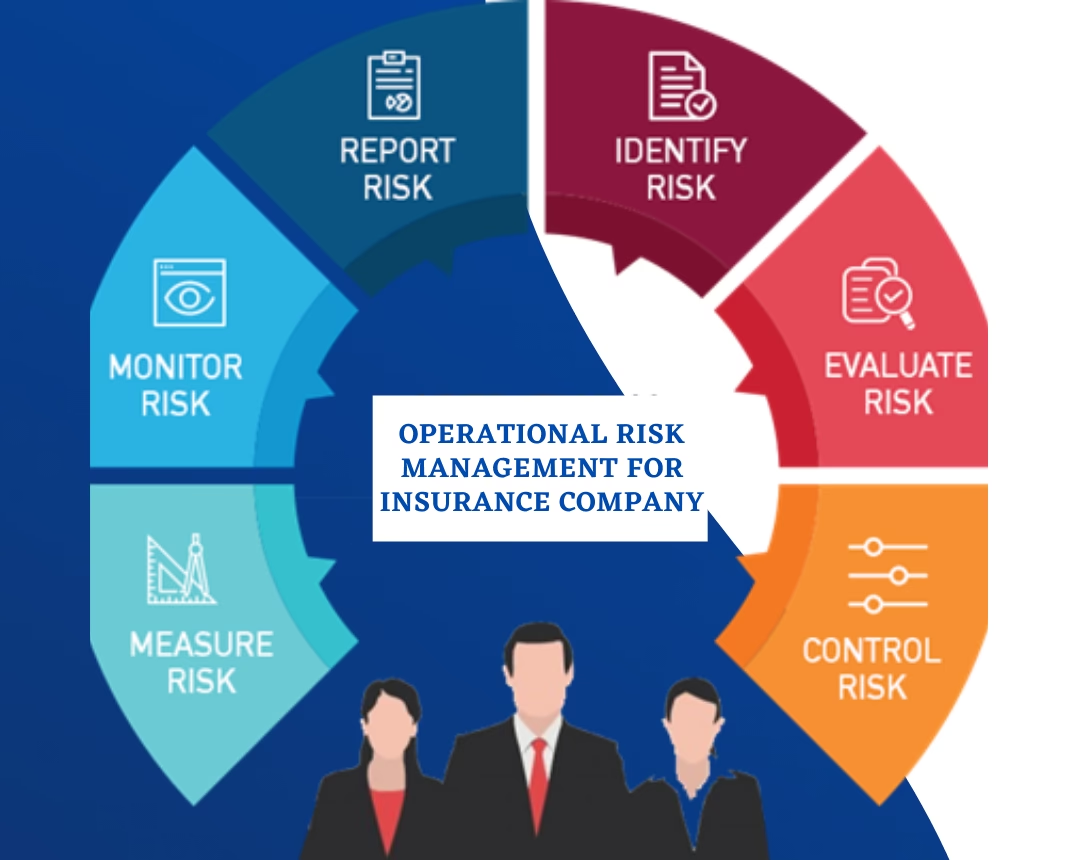
At anerkende eksistensen af operationel risiko er første skridt. Næste, og vigtigste, skridt er at implementere en systematisk ramme for at håndtere den. Dette kaldes Operational Risk Management (ORM) og er en integreret del af en effektiv overordnet risikostyring (Enterprise Risk Management - ERM).
En robust ORM-strategi indebærer:
- Identifikation: Proaktivt at identificere potentielle risici på tværs af alle afdelinger og funktioner. Dette kan gøres gennem workshops, risikoanalyser, gennemgang af tidligere fejl og nær-hændelser.
- Vurdering: Analysere hver risiko for at bestemme sandsynligheden for, at den indtræffer, og de potentielle konsekvenser (for patienter, økonomi og omdømme).
- Kontrol og Forebyggelse: Implementere konkrete foranstaltninger for at reducere sandsynligheden for eller konsekvenserne af en hændelse. Dette kan være tekniske løsninger (f.eks. stregkodescannere til medicin), forbedrede processer (f.eks. WHO's kirurgiske tjekliste) eller øget træning af personale.
- Overvågning og Rapportering: Løbende overvåge effektiviteten af kontrolforanstaltningerne og rapportere om risikoniveauet til ledelsen. En stærk rapporteringskultur, hvor medarbejdere tør indberette fejl uden frygt for repressalier, er afgørende.
Sammenligning af Risikotyper og Håndtering
For at give et mere konkret overblik er her en tabel, der sammenligner forskellige operationelle risici med deres årsager og mulige forebyggende handlinger.
| Risikotype | Mulig Årsag | Forebyggende Handling |
|---|---|---|
| Medicinfejl | Utydelig håndskrift, forveksling af medicin med lignende navne, travlhed. | Elektronisk ordinering, stregkodesystemer, "dobbeltkontrol"-procedure. |
| Cyberangreb (Ransomware) | Medarbejder klikker på phishing-mail, forældet software, svage adgangskoder. | Løbende træning af personale, firewall, regelmæssige softwareopdateringer, backup-strategi. |
| Fejl på medicinsk udstyr | Manglende vedligeholdelse, slid, brugerfejl. | Planlagt forebyggende vedligeholdelse, regelmæssig kalibrering, træning af brugere. |
| Patientforveksling | To patienter med samme navn, manglende identifikation før procedure. | Brug af armbånd med unikt ID, verbal bekræftelse af navn og CPR-nummer med patienten. |
| Dårlig overlevering | Manglende struktur, støj, tidspres ved vagtskifte. | Brug af standardiserede kommunikationsværktøjer (f.eks. SBAR-modellen), dedikeret tid til overlevering. |
Ofte Stillede Spørgsmål (FAQ)
Er operationel risiko det samme som medicinsk fejlbehandling?
Ikke helt. En medicinsk fejlbehandling er ofte resultatet af, at en operationel risiko realiseres. For eksempel er det at give en forkert dosis medicin en fejlbehandling. Den underliggende operationelle risiko kan være en dårlig proces for medicinhåndtering eller et IT-system, der ikke advarer om usædvanlige doser. Styring af operationel risiko handler om at fikse de systemer og processer, der tillader fejlbehandlingen at ske.
Hvem har ansvaret for at styre operationel risiko på et hospital?
Ansvaret er delt. Den øverste ledelse har det overordnede ansvar for at etablere en kultur og et system for risikostyring. Afdelingsledere er ansvarlige for at implementere procedurerne i deres respektive områder. Men i sidste ende er det et ansvar for alle medarbejdere at følge procedurerne, være opmærksomme på risici og rapportere fejl og nær-hændelser, så organisationen kan lære og forbedre sig.
Kan man fjerne al operationel risiko?
Nej, det er umuligt at eliminere al risiko fuldstændigt, især i et så komplekst miljø som et hospital. Målet med risikostyring er ikke at opnå nul risiko, men at identificere, forstå og reducere risici til et acceptabelt lavt niveau (ALARP - As Low As Reasonably Practicable). Det handler om at skabe et robust system, der kan fange fejl, før de når patienten, og som kan modstå uforudsete hændelser.
Hvis du vil læse andre artikler, der ligner Operationel Risiko i Sundhedsvæsenet: En Guide, kan du besøge kategorien Sundhed.