14/08/2020
Mange mennesker tænker på leddegigt og type 1-diabetes som to helt separate sygdomme. Den ene påvirker leddene, mens den anden påvirker bugspytkirtlen og kroppens evne til at producere insulin. Men sandheden er, at de har mere til fælles, end man umiddelbart skulle tro. Begge er eksempler på en autoimmun sygdom, en tilstand, hvor kroppens eget immunforsvar ved en fejl angriber og ødelægger sundt væv. Denne fælles mekanisme skaber en dyb og kompleks forbindelse mellem lidelserne, som det er vigtigt at forstå, især hvis man lever med en af dem.
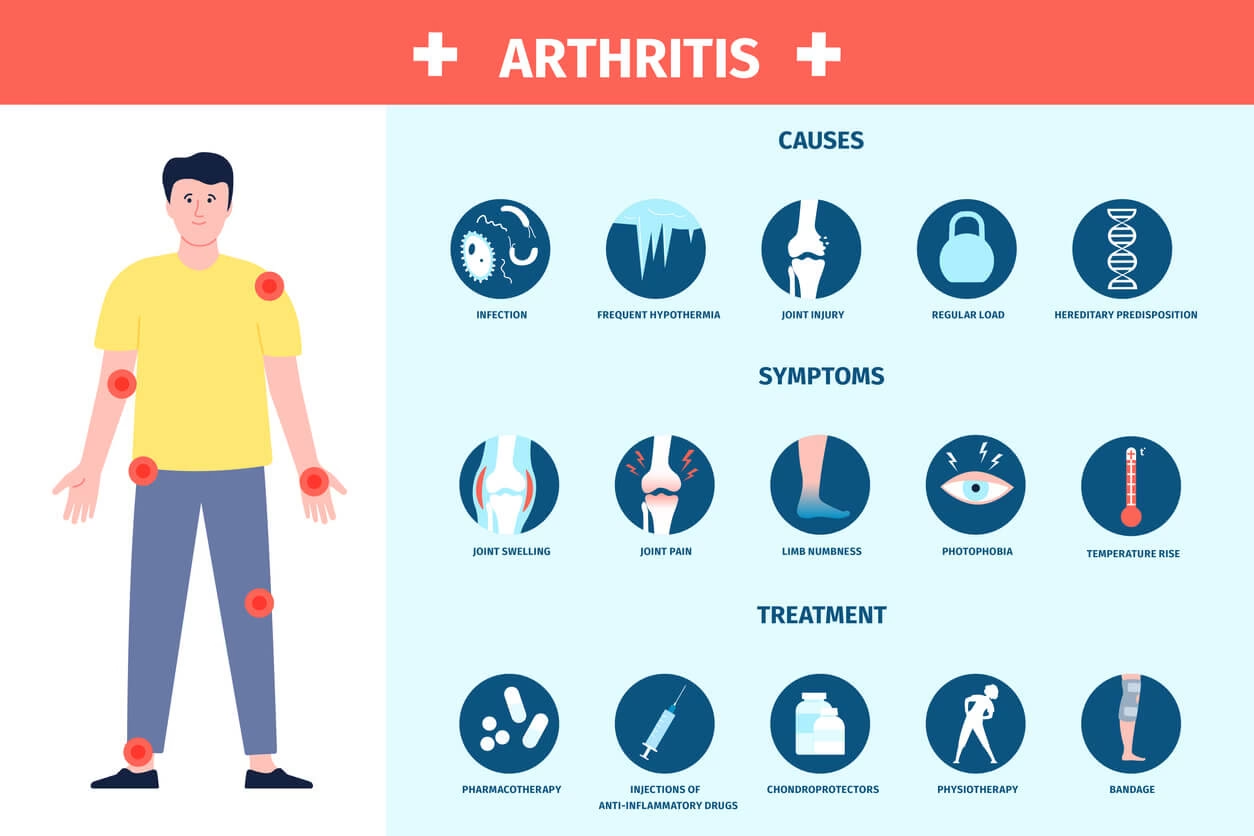
Ved type 1-diabetes er målet for immunforsvarets angreb de insulinproducerende celler i bugspytkirtlen. Uden insulin kan kroppen ikke regulere blodsukkerniveauet korrekt. Ved autoimmune gigtsygdomme som reumatoid artrit (RA), psoriasisgigt og ankyloserende spondylitis (morbus Bechterew) er det i stedet leddene, der er under angreb. Immunforsvaret ødelægger brusk og væv, hvilket fører til smerte, stivhed og inflammation. At forstå denne grundlæggende lighed er det første skridt mod at afdække, hvorfor disse sygdomme ofte er forbundne.
Den Fælles Rod: Genetik og et Immunsystem på Afveje
Når en person udvikler én autoimmun sygdom, stiger risikoen for at udvikle en anden markant. Det skyldes, at det underliggende problem – et overaktivt og fejlrettet immunsystem – allerede er til stede. Ifølge Dr. John Miller fra Johns Hopkins Arthritis Center kan immunsystemet, når det først begynder at opføre sig unormalt, let begynde at angribe andre organer og vævstyper. En stor del af forklaringen findes i vores gener.
Forskning har identificeret specifikke genvarianter, der øger en persons modtagelighed for flere autoimmune sygdomme på én gang. Disse gener spiller en afgørende rolle i, hvordan immunsystemet fungerer og reguleres. For både type 1-diabetes og reumatoid artrit er der fundet en sammenhæng med varianter af følgende gener:
- PTPN22: Et gen, der er involveret i reguleringen af T-celler, som er en central del af immunforsvaret.
- TNFAIP3: Dette gen hjælper med at slukke for inflammatoriske reaktioner. En fejlfunktion kan føre til kronisk inflammation.
- CTLA4: Et gen, der fungerer som en bremse på immunsystemet for at forhindre det i at blive overaktivt.
Denne genetiske sårbarhed er også grunden til, at autoimmune sygdomme ofte ses i flere generationer inden for samme familie. Hvis dine forældre eller søskende har type 1-diabetes, cøliaki eller leddegigt, er din egen risiko for at udvikle en autoimmun sygdom forhøjet.
Inflammation: Den Forbindende Faktor
En anden afgørende fællesnævner er inflammation. Både ved autoimmune gigtsygdomme og type 1-diabetes er der forhøjede niveauer af inflammatoriske stoffer, kendt som cytokiner, i kroppen. Særligt stoffer som tumornekrosefaktor-alfa (TNF-alfa) og interleukin-6 (IL-6) er centrale spillere i den destruktive proces. Disse signalstoffer driver inflammationen, der forårsager skade på henholdsvis led og bugspytkirtel.
Inflammation er ikke kun begrænset til type 1-diabetes. Også ved type 2-diabetes spiller inflammation en rolle, selvom mekanismerne er anderledes. Her er inflammation ofte forbundet med faktorer som overvægt og insulinresistens, hvor fedtceller frigiver inflammatoriske signaler, der forværrer tilstanden.
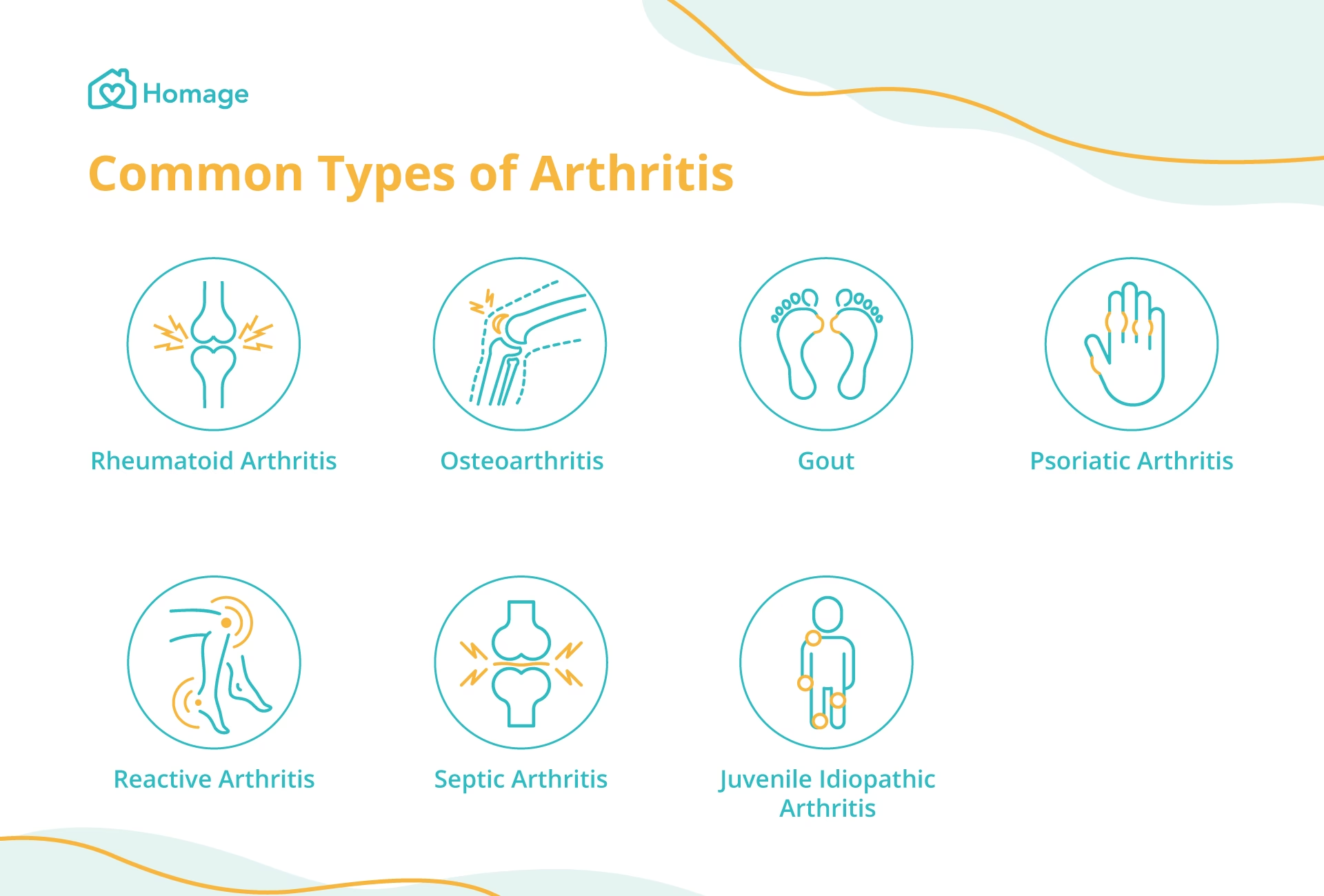
Symptomer på Reumatoid Artrit (Leddegigt)
Det er vigtigt at kunne genkende symptomerne på reumatoid artrit, især hvis du allerede lever med type 1-diabetes. Tidlig diagnose er nøglen til at begrænse ledskader. De mest almindelige symptomer inkluderer:
- Smertefulde og hævede led: Ofte påvirkes de små led i fingre og tæer først.
- Morgenstivhed: En karakteristisk stivhed i leddene, der varer i mere end 30 minutter efter opvågning.
- Symmetrisk påvirkning: Hvis et led i højre hånd er påvirket, er det tilsvarende led i venstre hånd ofte også ramt.
- Generelle symptomer: Ud over ledsmerter kan RA forårsage en række andre symptomer som udtalt træthed, feber, nedsat appetit og vægttab.
Hvis du oplever disse symptomer, er det afgørende at kontakte din læge for en grundig udredning.
Behandling af Gigt og Dens Indvirkning på Diabetes
Behandlingen af autoimmune gigtsygdomme fokuserer på at dæmpe immunsystemets aktivitet og reducere inflammation. Interessant nok kan nogle af disse behandlinger have en positiv sideeffekt for personer med eller i risiko for diabetes.

Sygdomsmodificerende antireumatiske lægemidler (DMARDs) som methotrexat og hydroxychloroquin, samt biologiske lægemidler som TNF-hæmmere, virker ved at blokere de inflammatoriske cytokiner. Ved at reducere den generelle inflammation i kroppen kan disse lægemidler også forbedre blodsukkerkontrollen. En undersøgelse fra 2019 viste, at RA-patienter, der blev behandlet med TNF-hæmmere, havde en signifikant lavere risiko for at udvikle diabetes.
Problemet med Kortikosteroider
En anden almindelig behandling mod gigtinflammation har desværre den stik modsatte effekt på blodsukkeret. Kortikosteroider, såsom prednison, er yderst effektive til hurtigt at dæmpe inflammation, men de har en velkendt bivirkning: de hæver blodsukkerniveauet. Dette sker, fordi de stimulerer leveren til at frigive mere glukose og samtidig gør det sværere for kroppens muskler og fedtvæv at optage sukkeret fra blodet. For en person med diabetes kan dette gøre det meget vanskeligt at styre blodsukkeret. Målet er derfor altid at anvende den lavest mulige dosis af steroider i den kortest mulige periode.
Sammenligning af Lægemiddelklasser
Her er en oversigt over de almindelige medicintyper til behandling af reumatoid artrit og deres potentielle indvirkning på diabetes:
| Lægemiddelklasse | Eksempler | Indvirkning på Blodsukker |
|---|---|---|
| DMARDs | Methotrexat, Hydroxychloroquin | Kan forbedre blodsukkerkontrol ved at reducere inflammation. |
| Biologiske lægemidler (TNF-hæmmere) | Adalimumab, Etanercept, Infliximab | Kan reducere risikoen for at udvikle diabetes og forbedre kontrol. |
| Kortikosteroider | Prednison | Øger blodsukkerniveauet markant. Kræver tæt overvågning. |
| NSAIDs (Gigtpiller) | Ibuprofen, Diclofenac | Ingen direkte effekt på blodsukker, men kan øge risiko for hjerte- og nyreproblemer, hvilket er en bekymring for personer med diabetes. |
Komplikationer og Livsstil
Ubehandlet reumatoid artrit kan føre til alvorlige og permanente ledskader, herunder erosion af knogler og leddeformiteter. Dårligt kontrolleret sygdom øger også risikoen for andre tilstande som karpaltunnelsyndrom og inflammation i andre dele af kroppen, såsom hjerte, lunger og øjne. For personer med diabetes er det en dobbelt byrde, da begge sygdomme øger risikoen for hjerte-kar-sygdomme. En sund livsstil er derfor altafgørende. En afbalanceret, anti-inflammatorisk kost, regelmæssig motion tilpasset ens formåen, rygestop og et begrænset alkoholindtag kan hjælpe med at reducere risikoen for komplikationer fra begge sygdomme.
Ofte Stillede Spørgsmål
Kan type 1-diabetes direkte forårsage leddegigt?
Nej, diabetes forårsager ikke direkte leddegigt. Men fordi begge er autoimmune sygdomme med fælles genetiske og inflammatoriske rødder, har en person med type 1-diabetes en statistisk højere risiko for at udvikle reumatoid artrit senere i livet.
Hvilken gigtmedicin skal jeg være særligt opmærksom på, hvis jeg har diabetes?
Du skal være yderst forsigtig med kortikosteroider som prednison, da de kan forårsage store stigninger i dit blodsukker. NSAIDs (gigtpiller) bør også bruges med forsigtighed, da de kan belaste nyrerne og øge risikoen for hjerteproblemer, hvilket er særligt relevant for personer med diabetes. Tal altid med din læge og endokrinolog om din medicin.
Findes der en speciel diæt, som kan hjælpe på både gigt og diabetes?
Der findes ingen mirakelkur i form af en diæt, men en anti-inflammatorisk kost kan være gavnlig for begge tilstande. En sådan kost er rig på frugt, grøntsager, fuldkorn, sunde fedtstoffer (som i fisk og nødder) og fattig på forarbejdede fødevarer, sukker og mættet fedt. Dette kan hjælpe med at dæmpe inflammationen i kroppen og samtidig bidrage til en stabil blodsukkerkontrol.
Hvis du vil læse andre artikler, der ligner Gigt og Diabetes: Den Skjulte Forbindelse, kan du besøge kategorien Sundhed.